En la mayoría de los casos, los quistes son pequeños e inofensivos, mientras que en otras ocasiones pueden ser grandes y dolorosos o, peor aún, representar un signo de un tumor maligno de ovario.
Para establecer la naturaleza exacta de un quiste ovárico y determinar si es un tumor benigno o maligno, se requiere un examen ginecológico completo y un examen de ultrasonido transabdominal o transvaginal.
Los quistes ováricos menos graves no requieren ningún tratamiento, ya que curan espontáneamente en unas pocas semanas / meses. Los quistes ováricos graves, por otro lado, deben extirparse quirúrgicamente para evitar consecuencias desagradables.
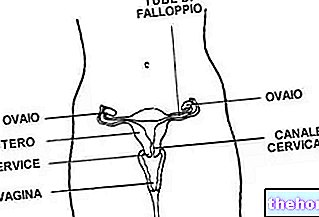
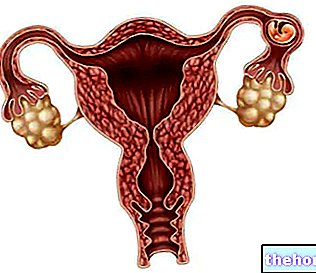
Las gónadas representan una parte fundamental del sistema reproductor humano, ya que son las glándulas que producen los gametos o células sexuales.
Dos en número y en forma de frijol, los ovarios realizan dos funciones:
- Secretan hormonas sexuales femeninas (estrógeno y progesterona), que juegan un papel esencial en el desarrollo de las características sexuales secundarias y en la reproducción.
- Producen el óvulo (u ovocito u ovocito), que es el gameto femenino. Esta célula llega a la madurez en la primera mitad del ciclo menstrual, después de lo cual se libera del ovario (ovulación) y se canaliza hacia las trompas de Falopio; allí, eventualmente, puede ser fertilizada por un espermatozoide (gameto masculino).
Cada ovario se encuentra a cada lado del útero.
El útero es el órgano del aparato genital femenino responsable de recibir y nutrir el óvulo fertilizado (es decir, el embrión primero y el feto después) durante todo el período del embarazo.
¿UN QUISTE OVÁRICO ES SIEMPRE UN SIGNO PATOLÓGICO?
A lo largo de la vida, el ovario de una mujer puede desarrollar uno o más quistes, sin causar ningún síntoma o problema particular, por lo que, a menos que tengan ciertas características, los quistes ováricos son inofensivos y se resuelven espontáneamente sin necesidad de tratamientos particulares.
EPIDEMIOLOGÍA
La aparición de quistes ováricos es una ocurrencia muy frecuente.
De acuerdo con una estadística anglosajona, de hecho, si un gran número de mujeres pudiera ser sometido a un examen de ultrasonido del área pélvica al mismo tiempo, parecería que casi todos los sujetos en edad fértil, y al menos un 20% más allá menopausia, tiene uno o más quistes ováricos.
Pero, ¿cuántas de estas mujeres tienen síntomas o quejas relacionados con los quistes?
Según la misma investigación, a lo largo de su vida solo 4 mujeres de cada 100 presentan problemas relacionados con la presencia de quistes ováricos.
QUISTES FUNCIONALES
Hay 3 tipos de quistes ováricos funcionales:
- Los quistes foliculares. El óvulo se forma dentro de una estructura protectora, denominada folículo, tan pronto como el óvulo está maduro, por lo tanto listo para una posible fecundación, se dispara una señal hormonal que determina la ruptura del folículo y la salida del propio óvulo. en la dirección de las trompas de Falopio y el útero. En algunas circunstancias, este mecanismo no ocurre perfectamente y el óvulo permanece confinado al interior del folículo, que se llena de líquido y forma un quiste folicular. Los quistes foliculares son, con mucho , los quistes ováricos más comunes y casi nunca causan alteraciones. Su resolución, que no requiere ningún tratamiento, suele ocurrir en unas pocas semanas (dos o tres ciclos menstruales).
- Quistes lúteos (o quistes lúteos). El folículo, después de haber expulsado el óvulo, toma el nombre de cuerpo lúteo. A veces, la abertura por la que ha salido el óvulo puede volver a cerrarse, reteniendo líquidos de diversos tipos y sangre. En estas ocasiones, se forma un quiste lúteo. Los quistes lúteos, en comparación con los quistes foliculares, son menos comunes pero más peligrosos: puede, de hecho, romperse repentinamente y dar lugar a una hemorragia interna dolorosa, cuya resolución espontánea suele tardar unos meses.
Los quistes lúteos son particularmente comunes durante el embarazo. - Quistes tecales. Los quistes tecales se forman a partir de las células tecales que forman el folículo debido al efecto de la gonadotropina coriónica, una hormona producida durante el embarazo. Son menos comunes que los quistes foliculares y lúteos.
Quistes foliculares
De media, miden unos 2,5 cm de diámetro.
Quistes lúteos
En promedio, tienen unos 3 cm de diámetro.
QUISTES PATOLOGICOS (O NO FUNCIONALES)
Los principales quistes patológicos (o no funcionales) son:
- Los quistes dermoides. Los quistes dermoides se desarrollan a partir de las células que producen el ovocito durante la vida embrionaria.Por esta razón, dentro de ellos es posible rastrear porciones de tejidos humanos que se asemejan al cabello, los huesos, la grasa, los dientes o la sangre. Los quistes dermoides pueden adquirir importantes dimensiones e incluso alcanzar los 15 centímetros de diámetro; cuando el quiste dermoide es muy grande y causa una alteración de la anatomía normal de los ovarios y el útero, puede ser necesaria una cirugía para extirparlo Los quistes dermoides son tumores benignos que muy raramente se vuelven malignos.
Son los quistes no funcionales más comunes entre las mujeres menores de 40 años. - Los cistoadenomas. Son tumores benignos que crecen en la superficie externa de los ovarios y que pueden contener (como un quiste) agua o moco. Si contienen agua, hablamos de cistoadenomas serosos, mientras que si contienen moco hablamos de cistoadenomas mucinosos.
Los cistoadenomas serosos no suelen alcanzar grandes tamaños y no causan trastornos particulares; Los cistoadenomas mucinosos, en cambio, pueden crecer considerablemente e incluso alcanzar los 30 centímetros de diámetro.
Un cistoadenoma mucinoso grande puede presionar el tracto intestinal o la vejiga adyacentes, provocando indigestión o micción frecuente. además, puede romperse u obstruir el flujo de sangre a los ovarios.
La conversión de un cistoadenoma benigno en un tumor maligno es un evento muy raro.
Son los quistes no funcionales más comunes entre las mujeres mayores de 40 años. - Quistes por endometriosis (o endometriomas). La endometriosis es una enfermedad caracterizada por la presencia de tejido endometrial fuera de su sitio natural, que es el útero. En algunas mujeres, sin embargo, también se puede caracterizar por la aparición de quistes ováricos llenos de sangre.
- Quistes debidos al síndrome de ovario poliquístico El síndrome de ovario poliquístico (o síndrome de ovario poliquístico) es una afección mórbida caracterizada por agrandamiento de los ovarios cubiertos con muchos quistes pequeños. Su aparición suele ser causada por un desequilibrio en la producción de hormonas ováricas (es decir, producidas por los ovarios) e hipofisarias (es decir, producidas por la pituitaria).
- Dolor pélvico. Puede ser sordo si el quiste ovárico es grande pero aún intacto, o agudo y repentino si el quiste ovárico se ha roto. A veces, la sensación dolorosa también se siente en la espalda y los muslos.
- Dolor pélvico durante las relaciones sexuales.
- Dificultad para vaciar completamente los intestinos.
- Necesita orinar con frecuencia. Se debe al hecho de que el quiste ovárico presiona constantemente la vejiga.
- Cambios en el ciclo menstrual normal.
- Sensación de pesadez e hinchazón en la zona abdominal.
- Indigestión recurrente y sensación de saciedad incluso después de comidas ligeras.
- Mareos, vómitos y sensación de vacío en la cabeza.
- Sensación de cansancio persistente.
¿CUÁNDO VER AL MÉDICO?
Si una mujer experimenta las molestias mencionadas anteriormente (en particular, dolor pélvico acompañado de una sensación de vómitos), debe comunicarse de inmediato con su médico para concertar una revisión. Aunque los quistes ováricos peligrosos son poco frecuentes, de hecho es mejor no correr riesgos y recurrir a todas las precauciones necesarias.
COMPLICACIONES
Las complicaciones relacionadas con la presencia de quistes ováricos se deben a su rotura (que puede dar lugar a una "hemorragia interna) ya la torsión de los ovarios (porque estos últimos" reciben poca sangre).
(es decir, que no provocan síntomas ni trastornos) pasa desapercibida (para que el paciente no se dé cuenta) o se diagnostica por casualidad, tras un examen pélvico o una "ecografía de rutina".Cuando los quistes son sintomáticos, es recomendable investigar siempre la naturaleza del problema y someterse a un control especializado en un ginecólogo.
VISITA GINECOLÓGICA Y EXÁMENES ESPECIALIZADOS
Durante el examen ginecológico, el médico le pide a la paciente que describa los síntomas en curso, investiga su historial clínico, evalúa cualquier ecografía sospechosa y realiza un examen vaginal preciso.
Si el paciente aún no se ha sometido a una ecografía, el ginecólogo sin duda lo prescribirá. Además, prescribirá un análisis de sangre específico para el marcador tumoral CA125.
Ultrasonido. Se pueden realizar dos tipos de ecografía: transabdominal y / o transvaginal. La ecografía transabdominal se realiza pasando la sonda ecográfica sobre el abdomen del paciente; de esta forma muestra tanto el útero como los ovarios, pero no siempre es exhaustivo.

Figura: apariencia de un quiste ovárico de 2 cm en un examen de ultrasonido. Desde el sitio: en.wikipedia.org
La ecografía transvaginal, en cambio, se realiza introduciendo la sonda ecográfica dentro de la vagina; de esta forma, muestra en detalle los órganos pélvicos de interés.
Análisis de sangre y búsqueda específica del marcador tumoral CA125. Los quistes ováricos formados como resultado de un proceso tumoral maligno se caracterizan por la alta presencia, en la sangre, de una proteína llamada CA125. Por lo tanto, con un análisis de sangre específico, el médico mide los niveles de CA125, para estar seguro de la exacta naturaleza del quiste ovárico encontrado.
Sin embargo, cabe señalar que un nivel alto de CA125 no siempre se debe a un quiste ovárico maligno: por ejemplo, puede estar relacionado con patologías completamente diferentes, como endometriosis, enfermedad inflamatoria pélvica o tuberculosis.
¿Qué características del quiste ovárico son de interés para el ginecólogo?
La forma: ¿es irregular o no?
El tamaño: la presencia de síntomas está relacionada con el tamaño de los quistes.
Composición: ¿El quiste contiene material líquido o sólido? ¿O ambos? La presencia de materia sólida podría significar que el quiste es maligno, por lo que se deben realizar más pruebas.
Si no se observa mejoría, se debe considerar la cirugía.
CIRUGÍA: ¿CUÁNDO Y CÓMO INTERVENIR?
Un quiste ovárico debe extirparse mediante cirugía si:
- Es de un tamaño importante
- Causa síntomas severos
- Es malicioso o existe una fuerte sospecha de que es
Si el quiste es benigno y la paciente aún está en edad fértil, la operación solo afectará al quiste (cistectomía ovárica); por otro lado, si el quiste es muy grande o quizás maligno o si la paciente ya no es fértil (por lo tanto ha pasado la menopausia), entonces la operación involucrará a todo el ovario enfermo (ooforectomía).
Hay dos técnicas quirúrgicas disponibles para el médico operador:
- Laparoscopia. Reservado para pacientes con quistes benignos de un tamaño grande pero no excesivo, la laparoscopia es un procedimiento quirúrgico mínimamente invasivo, ideal para operaciones de cistectomía ovárica.
- Laparotomía. Indicado para pacientes con quistes muy grandes y / o malignos (o presuntos), es un procedimiento quirúrgico altamente invasivo, ya que el cirujano, para extirpar completamente el quiste, debe realizar una "importante incisión en el abdomen".
En general, la extirpación involucra a todo el ovario, aunque en casos de tumor benigno es posible limitarse a la eliminación del quiste solo.
Una vez que se completa la operación, la incisión se cierra con suturas.
El ovario enfermo (si es extirpado por sospecha de tumor maligno) se entrega a un médico especialista en patología, para análisis de laboratorio. Este último (si confirma la presencia de un tumor maligno) permite establecer el grado de malignidad del cáncer y la terapia de quimioterapia. Ser adoptado.
Tiempos de recuperación de una cistectomía ovárica. Cirugía laparoscópica 2 semanas Cirugía de laparotomía 6-8 semanas
¿En qué ocasiones se realizan ooforectomías e histerectomías bilaterales?
La presencia de un quiste ovárico maligno obliga a los cirujanos a extirpar, además del ovario enfermo, también el ovario sano (ovariectomía bilateral) y el útero (histerectomía). Esta doble operación es altamente invasiva y compromete definitivamente la fertilidad de una mujer aún no en la menopausia (por lo tanto, potencialmente todavía puede concebir).
Para las mujeres en edad fértil que se someten a la extirpación de los ovarios y el útero, hablamos de "menopausia quirúrgica".
En profundidad: ¿cuándo contactar con su médico después de la cirugía?
Después de una laparoscopia o cirugía de laparotomía, es bastante normal sentir dolor en el área pélvica.
Sin embargo, no es normal que:
- La sensación dolorosa empeora en lugar de mejorar.
- Se produce una pérdida de sangre grave
- El paciente tiene fiebre alta.
- Un líquido maloliente sale de la vagina de la paciente.
Si tiene uno o más de estos síntomas, debe comunicarse con su médico de inmediato.
¿QUÉ HACER EN CASO DE DOLOR SEVERO?
En caso de dolor intenso en la zona pélvica, el médico recomienda tomar analgésicos, como acetaminofeno, y antiinflamatorios, como AINE (ibuprofeno).
También señala algunos remedios calmantes, como aplicar una bolsa de agua caliente en el estómago o tomar baños calientes.