Durante la vida reproductiva de una mujer, el ciclo menstrual es un proceso recurrente, caracterizado por una sofisticada cadena de eventos fisiológicos, directamente relacionados con la fertilidad.
Desde la pubertad hasta la menopausia, el aparato reproductor femenino sufre una serie de importantes cambios estructurales y funcionales que se repiten periódicamente todos los meses.
Por lo tanto, el ciclo menstrual representa un indicador de la salud de la mujer, por lo que es útil comprender cómo funciona y cuándo se diferencia de lo normal. Saber calcularlo e interpretar las señales que envía el cuerpo también te permite identificar cuáles son los días más fértiles a la hora de intentar tener un bebé o si quieres posponer un embarazo.
y útero, que sirven para preparar al organismo para una eventual fecundación y embarazo, por lo que son fundamentales para el logro de la función última del aparato reproductor: la creación de una nueva vida.
El propósito fundamental del ciclo menstrual consiste, de hecho, en llevar el óvulo (gameto femenino) a la madurez y preparar un "ambiente" adecuado para su eventual implantación. Los procesos fisiológicos que se suceden durante este período predisponen, por tanto, al "inicio de un" posible embarazo, en el caso de que la fecundación del ovocito se produzca por un espermatozoide de origen masculino.
Todos estos procesos están asociados a la secreción periódica y regular de hormonas ováricas, hipotalámicas e hipofisarias, directamente relacionadas con la fertilidad. Por tanto, diversas estructuras del organismo contribuyen al mantenimiento del ciclo menstrual (sistema nervioso central, hipotálamo, hipófisis y ovarios).
(o proliferativo);El comienzo de cada ciclo se caracteriza por la menstruación, que es una pérdida de sangre y tejido de la superficie de la pared uterina (endometrio). Durante la primera parte del ciclo menstrual, el "endometrio cambia y se engrosa, preparándose para recibir el óvulo celular en caso de ser fecundado; al mismo tiempo, el ovocito sufre procesos de maduración, que culminan con la expulsión del mismo del ovario (ovulación).Cuando no ocurre la concepción, el revestimiento de la pared uterina se desprende y se expulsa con el flujo menstrual; de lo contrario, el óvulo fecundado se anida en el útero, donde encuentra el ambiente más favorable para su implantación y para la continuación del embarazo.
Duración y frecuencia del ciclo menstrual
Como se anticipó, el ciclo menstrual se considera el período de tiempo que va desde el primer día de una menstruación hasta el día antes del inicio de la siguiente menstruación (nota: a veces, el flujo real está precedido por pequeñas pérdidas de sangre aún no El ciclo menstrual se repite cíclicamente todos los meses, desde la pubertad hasta la menopausia (período fértil o, más correctamente, edad fértil). Más precisamente, el intervalo entre el inicio de dos menstruaciones sucesivas suele ser de 28 días. Sin embargo, una cierta variabilidad debe considerarse normal: la duración de los ciclos menstruales suele oscilar entre 25 y 36 días, en estos casos la fase que precede a la ovulación, la denominada fase folicular (proliferativa y estrogénica), puede variar; por el contrario, los días que separan la ovulación de la siguiente menstruación son siempre 14. Esta segunda fase del ciclo se define como lútea (secretora y progestina).
Menstruación vs ciclo menstrual
En el lenguaje común, el término "ciclo menstrual" se usa a menudo para referirse a la menstruación, es decir, la pérdida de sangre que ocurre cada mes y dura, en promedio, de 3 a 7 días.
En realidad:
- El CICLO MENSTRUAL coincide con el intervalo de tiempo entre una menstruación y la siguiente;
- Las menstruaciones consisten en la descamación de la mucosa que recubre la pared interna del útero (endometrio), acompañada de una pérdida variable de sangre a través de la vagina, por lo que la menstruación ocurre con una periodicidad regular y con características de duración y cantidad bastante constante.
Cómo calcular la duración del ciclo menstrual
Para calcular la duración del ciclo, se debe considerar el período desde el 1er día en el que aparece el flujo menstrual (1er día del ciclo) hasta el día anterior al inicio de la siguiente menstruación.
En el caso de un ciclo regular de 28 días, la ovulación (cuando el ovario libera el óvulo) ocurrirá 14 días antes de que comience el siguiente flujo menstrual.
Ciclos menstruales regulares, cortos y largos
Un ciclo menstrual se considera fisiológico cuando se repite a intervalos regulares de 28 días. Sin embargo, una frecuencia menstrual de 25 a 36 días y cierta variabilidad individual (la duración del ciclo puede cambiar de un mes a otro) debe considerarse normal. En cualquier caso, para que se considere regular, entre una menstruación y la otra no debe haber una "brecha" de más de 4 días (más o menos).
Cualquier variación en la duración del ciclo menstrual está más probablemente determinada por la duración del período anterior a la ovulación (fase folicular). Esta primera fase del ciclo, aunque presenta una duración media de unos 14 días, puede sufrir fluctuaciones que van desde 1 a 3 semanas.
Para la mayoría de las mujeres, sin embargo, la fase lútea (período desde la "ovulación hasta" el comienzo de la menstruación) es más constante y toma de 12 a 16 días (duración promedio: 14 días).
La regularidad del ciclo menstrual está relacionada con un preciso control hormonal del fenómeno, en el que participan el hipotálamo, la hipófisis y los ovarios. Las mayores variaciones en la duración del ciclo ocurren en los primeros años posteriores a la menarquia y en la premenopausia.
). Endometrio que está condicionado - en sus características - por hormonas como el estrógeno y la progesterona. Estos son producidos por el ovario durante el ciclo menstrual, al final del ciclo su producción cae abruptamente y, si no hay implantación, se produce la menstruación.La menstruación es un signo de no fecundación, por lo que representan el momento de menor fertilidad de la mujer durante este ciclo menstrual. Por lo general, la menstruación dura de 3 a 7 días, con una pérdida de sangre de aproximadamente 28 a 80 ml.
Fase folicular: preparación para la ovulación
Con la menstruación solo se expulsa la parte superior y funcional del endometrio, quedando la parte basal que permitirá un nuevo engrosamiento progresivo de la pared uterina, que así se prepara para recibir el óvulo maduro si es fecundado. Los estrógenos son los responsables de esto. fase proliferativa, después de la ovulación, el endometrio, ahora reconstruido, entra en una fase de maduración secretora (regulada principalmente por la progesterona), transformación que tiene como objetivo precisamente la eventual implantación del embrión.
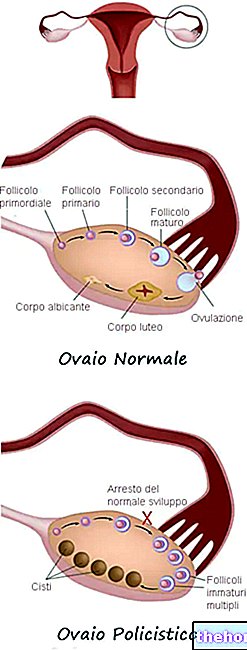
Durante la primera parte del ciclo menstrual, es decir, desde la "última menstruación hasta" la ovulación, no solo tiene lugar la reconstrucción del endometrio, sino también el crecimiento del llamado folículo oróforo a nivel del ovario: el la pituitaria inicia la secreción de la hormona estimulante del folículo (FSH), que estimula la maduración de un óvulo "dominante". De hecho, es el folículo que produce el estrógeno el que estimula la proliferación del nuevo endometrio. Por esta razón, la fase folicular también se denomina estrogénica y proliferativa.
Ovulación
Alrededor del día 14 del ciclo, un aumento brusco de la hormona luteinizante (LH) provoca la rotura del folículo ovárico con la expulsión del ovocito maduro dentro de la trompa de Falopio (ovulación) que, en este punto, teóricamente puede ser fecundado. Durante las 24 horas siguientes a este evento, el óvulo está disponible para el eventual encuentro con los espermatozoides, por lo que la liberación del ovocito es un requisito previo fundamental para la concepción.
Periodo fértil
En cada ciclo menstrual, el período fértil, que es el momento más favorable para la concepción, coincide con la ovulación y con los días cercanos a este evento.
Si la mujer tiene ciclos regulares, un ovocito (uno por cada ciclo menstrual) tarda en promedio 14 días en madurar y, bajo el estímulo hormonal, en escapar del folículo que lo contiene para ingresar a la trompa. A partir de aquí, el óvulo comienza su viaje hacia el útero donde se anida si, en su camino, es fecundado por un espermatozoide.
A título indicativo, el período en el que es posible fertilizar el óvulo comienza 4-5 días antes de la ovulación y finaliza 1-2 días después: cualquier relación sexual en esta ventana fértil puede, por tanto, conducir al inicio del embarazo. Esto es posible en considerando el hecho de que el óvulo madura cuando es expulsado del ovario puede sobrevivir alrededor de 24 horas, mientras que los espermatozoides pueden permanecer viables en el sistema genital femenino hasta 72-96 horas después del coito. es menos probable.
Los días más fértiles del ciclo menstrual son identificables por la propia mujer mediante la detección de algunos signos característicos como los relacionados con el cambio de temperatura basal o el moco cervical.
Fase lútea
Inmediatamente después de la ovulación, lo que queda del folículo "estallido" se transforma en el cuerpo lúteo, que produce progesterona, una hormona necesaria para las primeras etapas de un "posible embarazo, que transforma el endometrio de proliferativo a secretor (en la práctica, la progesterona produce la cavidad uterina más acogedora para la implantación del embrión) El llamado cuerpo lúteo se forma a partir de los restos del folículo que albergaba el ovocito, que produce progesterona.
- Cuando no se produce la concepción, se produce una rápida caída de los niveles de progesterona debido al agotamiento funcional del cuerpo lúteo, lo que desencadena los fenómenos que conducirán a la descamación de la pared uterina y la consiguiente menstruación.
- De lo contrario, el óvulo fecundado se anida en el útero, donde encuentra el entorno más favorable para su implantación y la continuación del embarazo.
Por estas razones, en ausencia de embarazo, la fase que separa la ovulación de la menstruación posterior se llama:
- Luteinica: ya que el folículo se transforma en cuerpo lúteo.
- Progestina: a diferencia del folículo que solo produce estrógeno, el cuerpo lúteo también produce (y sobre todo) progesterona.
- Secreto: ya que el endometrio se transforma ante un posible anidamiento.
El primer elemento de esta cadena es el hipotálamo, ubicado en la base del cerebro y parte integral del sistema nervioso central. En pocas palabras, su función, en este contexto, es transformar los impulsos nerviosos y eléctricos del cerebro en señales. hormonal comprensible para el resto del sistema. En particular, el hipotálamo secreta la hormona GnRH que hace que la pituitaria produzca la hormona estimulante del folículo (FSH), que estimula la maduración de un folículo dominante, que contiene un óvulo (ovocito) destinado al mismo tiempo, se modula la secreción de la hormona luteinizante (LH).
La FSH y la LH actúan sobre el ovario, la gónada femenina, favoreciendo la producción simultánea de estrógenos y, por supuesto, la propia ovulación; los niveles crecientes de estrógenos en el organismo provocan el engrosamiento de la pared uterina, a través de la acumulación de sangre y nutrientes (en de esta forma, el óvulo fecundado tendrá el soporte necesario para su crecimiento). Hacia la mitad del ciclo, cuando se completa la maduración, el estradiol y la hormona luteinizante (LH) estimulan la ruptura del folículo y el óvulo se libera en la trompa de Falopio, a través de la cual viaja al útero. Los niveles hormonales alcanzados por el estrógeno y la progesterona, a su vez, influyen en toda la cascada aguas arriba, estimulando o inhibiendo la glándula pituitaria para que libere más FSH y LH.