Generalidad
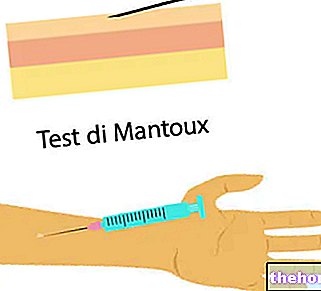
La anestesia espinal es una técnica de anestesia local, caracterizada por la inyección de anestésicos y analgésicos en el espacio subaracnoideo de la médula espinal.
Su finalidad es anular la sensación dolorosa en la zona lumbar y a lo largo de ambas extremidades inferiores.

La anestesia raquídea suele ser realizada por un médico especializado en prácticas de anestesia local y general, es decir, el anestesista.
La anestesia espinal es un método seguro y eficaz que no implica que el paciente se quede dormido.
Breve reseña de la médula espinal
La médula espinal representa, junto con el cerebro, uno de los dos componentes principales que conforman el llamado sistema nervioso central (SNC), la parte más importante de todo el sistema nervioso del ser humano.
La médula espinal se encuentra dentro de la columna vertebral, una estructura ósea formada por 33-34 huesos superpuestos conocidos como vértebras. Cada vértebra tiene un orificio, llamado orificio espinal o orificio vertebral; todos juntos, los orificios de cada vértebra forman un largo canal, el llamado canal espinal, dentro del cual tiene lugar la médula espinal.
Interpuestas entre la médula espinal y las paredes internas del canal espinal, hay tres membranas superpuestas, con una función protectora, genéricamente llamadas meninges. El menince más externo es la duramadre; el menynx central es la aracnoides; finalmente, el menynx más interno es la piamadre.
¿Qué es la anestesia espinal?
La anestesia espinal es un tipo de anestesia local, que consiste en la inyección de anestésicos y analgésicos en el canal espinal, precisamente en el espacio subaracnoideo de la médula espinal.

El espacio subaracnoideo de la médula espinal es el espacio lleno de líquido cefalorraquídeo (o líquido cefalorraquídeo o LCR), entre el menynx llamado aracnoideo y el menynx conocido como piamadre.
QUIÉN LO LLEVA Y DÓNDE ESTÁ UBICADO
Como la mayoría de las técnicas de anestesia, la anestesia espinal es responsabilidad de un médico especialista: el anestesista.
Generalmente, su realización tiene lugar en un entorno hospitalario, generalmente en un quirófano.
¿ES DIFERENTE DE LA ANESTESIA EPIDURAL?
A pesar de lo que muchos creen, la anestesia espinal y la anestesia epidural (o simplemente epidural) son dos tipos diferentes de anestesia local.
En el caso de la anestesia epidural, el anestesista inyecta los anestésicos y analgésicos en el llamado espacio epidural.
El espacio epidural es el espacio entre la superficie externa de la duramadre de la médula espinal y la pared ósea interna del canal espinal, formada por los orificios vertebrales.
En el espacio epidural residen vasos linfáticos, raíces nerviosas espinales, tejido conectivo laxo, tejido graso, arterias pequeñas y una red de plexos venosos.


Usos
En general, el propósito de una "anestesia local es cancelar la sensación dolorosa en un área anatómica específica del cuerpo humano, sin que el paciente se duerma".
En el caso específico de una "raquianestesia, la finalidad de esta última" es eliminar la sensibilidad al dolor en la zona lumbar y en todas las extremidades inferiores.
Tras esta necesaria premisa, las circunstancias médicas que, por el dolor que provocan, generalmente requieren el uso de una "raquianestesia" son:
- Cirugía ortopédica de cadera, rodilla, fémur y huesos de las piernas (tibia y peroné)
- Las intervenciones de prótesis de cadera y prótesis de rodilla.
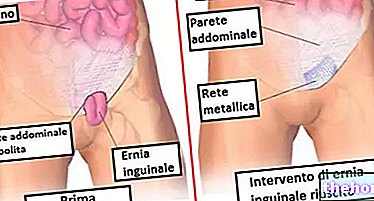
- Intervenciones quirúrgicas para hernia inguinal y hernia epigástrica.
- Seccion de cesárea.
- Tratamiento endovascular para la reparación de un aneurisma aórtico abdominal.
- Cirugía vascular de miembros inferiores.
- Operaciones quirúrgicas de hemorroidectomía.
- Tratamientos quirúrgicos para varices.
- Intervenciones RTUP (Resección transuretral de próstata).
- Cirugía de vejiga y órganos genitales.
- Operaciones de histerectomía.
Curiosidad
La anulación de la sensación dolorosa extendida a todo el cuerpo y que el paciente se duerma son prerrogativas de la llamada anestesia general.
Preparación
En cuanto a la fase preparatoria, la práctica de la raquianestesia requiere que, el día del procedimiento, el paciente haya ayunado de alimentos sólidos durante al menos 6-8 horas y en ayunas de líquidos durante al menos 2-3 horas.
Procedimiento
El primer paso para la correcta ejecución de una raquianestesia requiere que el paciente, una vez sentado en una cama de hospital, adopte una posición con la espalda que permita la inyección de anestésico y analgésico en el espacio subaracnoideo. espacio, utilizando los instrumentos para la infusión farmacológica, existen dos:
- Posición sentada, con la espalda inclinada hacia adelante.
- Colóquese acostado de lado y con las rodillas dobladas.
Estas dos posiciones corporales favorecen la inserción de las herramientas de inyección, porque "abren" esos espacios entre las vértebras, donde el anestesista deberá infundir los anestésicos y analgésicos.
La fase dedicada a la colocación de los instrumentos para la infusión farmacológica consta de tres momentos:
- Esterilización del punto de inyección El anestesista realiza la esterilización frotando un pequeño paño o trozo de algodón empapado en una solución esterilizante en el área de interés.
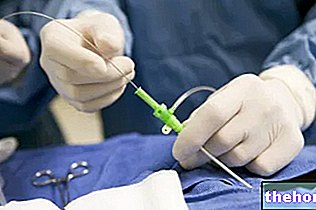
- La inserción en el canal espinal, a través de la perforación de la piel, de una aguja-cánula. Una aguja-cánula genérica es una aguja hueca, de tamaño moderado, que permite el paso en su interior de pequeños tubos (o catéteres) para el " infusión de fármacos.
- La introducción de un pequeño tubo de plástico - el llamado catéter espinal - dentro de la cánula de la aguja y su colocación en el espacio subaracnoideo El catéter espinal representa el instrumento para la infusión de anestésicos y analgésicos.
El anestesista inicia la inyección del fármaco solo una vez que se ha colocado correctamente el catéter espinal.
Generalmente, después de unos minutos desde el inicio de la infusión farmacológica, el anestesista prueba los efectos de los anestésicos en el paciente, para ver si todo está procediendo correctamente.
Una prueba clásica para evaluar los efectos de la anestesia consiste en rociar una solución de spray frío sobre las áreas anestesiadas y pedir al paciente una descripción de la sensación.
Cuando la infusión farmacológica ya no es necesaria (por ejemplo al final de la cesárea), el anestesista interrumpe la administración de anestésico y analgésico y primero retira el catéter espinal y luego la cánula de la aguja.
¿HAY UN PUNTO EXACTO PARA LA INYECCIÓN?
Durante una anestesia espinal, la inserción de la aguja-cánula para la introducción del catéter espinal tiene lugar al nivel de la segunda vértebra lumbar o inferior.
Al practicar la inserción en posiciones más altas, es más probable que el anestesista pinche o pellizque la médula espinal con la cánula de la aguja, causando daño.
SENSACIONES Y EFECTOS TÍPICOS DE UNA "ANESTESIA ESPINAL
Cuando el anestesista inserta la cánula de la aguja o el catéter espinal, el paciente puede sentir una leve molestia en el área de inserción.
En algunas circunstancias, incluso es posible que la colocación del catéter espinal provoque una sensación similar a una descarga eléctrica: esto ocurre cuando el tubo de plástico toca las raíces de los nervios espinales (o nervios periféricos).
Por lo general, poco después de que ha comenzado la inyección de anestésicos y analgésicos, el paciente comienza a sentir una cálida sensación de entumecimiento en la zona lumbar y en ambas extremidades inferiores. Además, siente que las piernas gradualmente se vuelven cada vez más pesadas y difíciles. para mover.
Habitualmente, los efectos máximos de los preparados usados para la raquianestesia se notan ya 5-10 minutos después de la recepción.
Es muy probable que los anestésicos anulen la sensibilidad de la vejiga. De esto se deduce que el paciente no puede "sentir" si la vejiga está llena y si necesita orinar.
¿Qué importancia tiene la dosis de anestésico para bloquear la sensación dolorosa?
Cuanto mayor sea la dosis de anestésicos inyectados al paciente, mayor será el grado de insensibilidad al dolor.
Por tanto, existe una correlación directa entre la dosis de anestésico administrada y el bloqueo de las señales sensoriales, que se relacionan con el dolor.
DURACION DE EFECTOS
Los efectos de una anestesia espinal duran mientras el anestesista administre los fármacos anestésicos y analgésicos.
Al final de la administración, la sensación de entumecimiento en las extremidades inferiores, la insensibilidad al dolor y la sensación de pesadez en las piernas comienzan a desvanecerse gradualmente, hasta su completa desaparición.
Normalmente, el paciente tiene que esperar de 1 a 3 horas antes de que la situación vuelva a la normalidad.
Paralelamente a la desaparición de la sensación de entumecimiento, insensibilidad al dolor y pesadez en las piernas, también se produce la recuperación progresiva de la sensibilidad vesical.
Principales diferencias entre la anestesia espinal y la anestesia epidural:
- Una "anestesia espinal produce los mismos efectos anestésicos y analgésicos que una" anestesia epidural, con tasas de fármaco más bajas (una "anestesia espinal de 1,5-3,5 mililitros es equivalente a una" epidural de 10-20 mililitros).
- Los efectos de una "anestesia espinal aparecen más rápido que los efectos de una" anestesia epidural ".
- Si la inyección de la anestesia espinal solo puede realizarse debajo de la segunda vértebra lumbar, la inyección de la epidural puede realizarse en cualquier sección de la columna (cervical, torácica, lumbar o sacra).
- El procedimiento de colocación del tubo de plástico, para inyección farmacológica, es más sencillo en el caso de una epidural.
DESPUÉS DE UNA "ANESTESIA ESPINAL
Después de una raquianestesia, el paciente debe descansar, sentado o acostado, por un período breve, generalmente un descanso de algunas horas.
Durante este tiempo, el personal médico ofrece la máxima asistencia al paciente y monitorea periódicamente sus parámetros vitales (presión arterial, frecuencia cardíaca, temperatura corporal, etc.).
Si el paciente siente dolor en el punto de inserción de la aguja-cánula, el médico puede recurrir a la administración de analgésicos, como paracetamol.
DROGAS UTILIZADAS
Los anestésicos típicos utilizados para la anestesia espinal son: bupivacaína (el más común), tetracaína, procaína, ropivacaína, levobupivacaína, lidocaína y prilocaína.
Los analgésicos más comunes, sin embargo, son: fentanilo, sufentanilo.
Riesgos y complicaciones
La anestesia raquídea es una técnica de anestesia local segura que, en general, provoca complicaciones en muy raras ocasiones.
Los efectos adversos más comunes de una "anestesia espinal incluyen:
- Hipotensión La hipotensión es el efecto adverso más frecuente de la anestesia raquídea. Para inducirlo son los anestésicos, que además de "bloquear" las terminaciones nerviosas que regulan el dolor, también "bloquean" las terminaciones nerviosas de los vasos sanguíneos.
- Picazón en la piel. Puede resultar de la combinación de fármacos anestésicos y analgésicos.
- Retención urinaria. Es la incapacidad de vaciar la vejiga de forma voluntaria o completa. Esta complicación es un posible efecto del deterioro de la sensibilidad de la vejiga inducido por el anestésico.
- Terrible dolor de cabeza. El dolor de cabeza de la anestesia espinal aparece cuando el anestesista pincha inadvertidamente la duramadre de la médula espinal, causando poco daño.
Es una complicación que ocurre aproximadamente una vez cada 200-300 anestesia espinal. - Dolor molesto al insertar la cánula de la aguja o el catéter espinal.
- Formación de un hematoma en el canal espinal. Es una acumulación de sangre en el canal espinal que, en algunos casos, puede comprimir las raíces de los nervios espinales que se encuentran cerca. La presencia de una compresión de las raíces nerviosas periféricas conduce a la aparición de trastornos neurológicos.
- Desarrollo de una "infección en el lugar de la inyección". Es una complicación que puede desarrollarse varias semanas después de la operación que requirió anestesia espinal.
Un absceso epidural espinal puede resultar de tales infecciones. Los abscesos epidurales espinales son peligrosos porque pueden causar daño neurológico a las raíces nerviosas periféricas.
Este daño neurológico puede afectar las habilidades de movimiento de las extremidades inferiores (paraplejía).
En cuanto a las complicaciones más inusuales, estas consisten principalmente en:
- Reacciones alérgicas a los fármacos anestésicos o analgésicos utilizados. Esto puede inducir, en el paciente, la aparición de dificultades respiratorias.
- Daño permanente a los componentes nerviosos de la médula ósea, ya sean las raíces de los nervios espinales o de otro tipo. Esta rara complicación ocurre una de cada 50.000 cirugías que involucran anestesia espinal.
- Paro cardiaco. Las posibilidades de que ocurra un paro cardíaco aumentan si el estado de salud general del paciente es malo.
Contraindicaciones
Los médicos consideran inoperable la anestesia espinal cuando:
- El paciente tiene una "infección en el lugar de la inyección" y luego a nivel lumbar.
- El paciente padece alguna enfermedad congénita de la coagulación, que predispone al sangrado. Una de las enfermedades de la coagulación congénita más conocidas es la hemofilia.
- El paciente está tomando un fármaco anticoagulante, como warfarina. Este tipo de ingesta predispone al sangrado.
- El paciente padece problemas neurológicos debido a alguna malformación de la médula espinal. Una de las malformaciones más conocidas de la médula espinal es la espina bífida.
- El paciente tiene alguna deformidad espinal grave o artritis espinal grave.
Resultados
Según los anestesiólogos y cirujanos, la anestesia raquídea representa una técnica de anestesia local eficaz y fiable.