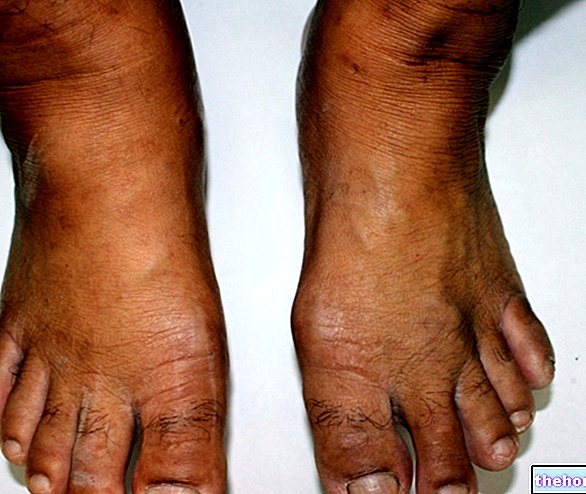
La paroniquia no debe considerarse un trastorno trivial: si se descuida, la inflamación puede extenderse a las estructuras profundas del dedo, provocando graves consecuencias, como la tenosinovitis.
El diagnóstico se basa básicamente en la inspección de la zona afectada. El tratamiento consiste en "una terapia adecuada con antibióticos o antifúngicos (según el agente etiológico) y puede incluir el drenaje de cualquier pus.
o pies. El proceso inflamatorio suele ser agudo, pero también se presentan casos recurrentes o persistentes (paroniquia crónica).u otros microorganismos, que se encuentran comúnmente en la piel. Si estos logran penetrar a través de la piel dañada por un traumatismo, incluso uno menor como un rasguño o picadura, son capaces de desencadenar una infección.
Morderse las uñas, chuparse los dedos, lavar los platos sin guantes o usar productos químicos irritantes son comportamientos que aumentan el riesgo de desarrollar paroniquia.
Paroniquia aguda
En la paroniquia aguda, los microorganismos implicados suelen ser Staphylococcus aureus o Estreptococos y, con menos frecuencia, Pseudomonas o Proteus spp. Estos microorganismos penetran a través de una lesión epidérmica provocada por el desprendimiento de un colgajo de la cutícula ungueal, por un traumatismo en el pliegue ungueal o por una irritación crónica, como el contacto prolongado con agua y detergentes. En los dedos gordos, la infección suele ser el resultado de una " uña encarnada (onicocriptosis).
Paroniquia crónica
La paroniquia crónica casi siempre aparece en personas con las manos húmedas crónicamente (p. Ej., Lavaplatos, camareros y sirvientes), especialmente si son diabéticos o inmunosuprimidos.
Otras causas
A menudo, el inicio de la paroniquia está involucrado. Candida, pero su papel etiológico no está claro; la erradicación de los hongos no siempre coincide, de hecho, con la resolución del proceso patológico (por tanto, podría tratarse de una dermatitis irritativa con colonización fúngica secundaria).

















-cos-cause-e-terapia.jpg)