En esta condición, los síntomas típicos del hipotiroidismo manifiesto son escasos o ausentes: el aumento de los niveles de TSH logra mantener los valores de la hormona tiroidea en el rango normal.
La causa más frecuente de hipotiroidismo subclínico es la tiroiditis de Hashimoto.
Tiroides: puntos clave
Antes de definir las características del hipotiroidismo subclínico, es necesario recordar brevemente algunas nociones relativas a la glándula tiroides:
- La tiroides es una pequeña glándula endocrina, ubicada en la región anterior del cuello, al frente y al lado de la laringe y la tráquea. Las principales hormonas que produce, tiroxina (T4) y triyodotironina (T3), controlan las actividades metabólicas y son responsables del correcto funcionamiento de la mayoría de las células del cuerpo.
- Más específicamente, las hormonas tiroideas señalan qué tan rápido debe trabajar el cuerpo y cómo debe utilizar los alimentos y los productos químicos para producir energía y realizar sus funciones correctamente. No solo eso: la tiroides interviene en los procesos de crecimiento y desarrollo de muchos tejidos. Y estimula las células actividades, optimizando, en particular, las funciones del sistema cardiovascular y del sistema nervioso.
- La producción de hormona tiroidea se activa y desactiva a través de un sistema de retroalimentación. Entre los diversos factores que intervienen en este mecanismo, la hormona estimulante del tiroides (TSH) es responsable de mantener estable la concentración de hormonas tiroideas en el torrente sanguíneo.
Yo soy un ejemplo:
- Tiroiditis de Hashimoto (causa principal de hipotiroidismo subclínico);
- Enfermedad de Basedow-Graves.
Otras causas de hipotiroidismo subclínico pueden ser:
- Inflamación aguda previa;
- Deficiencia de yodo (dietética: dieta pobre en yodo o rica en alimentos, denominada "gozzigeni", que dificulta su asimilación; endémica: estancia prolongada en zonas geográficas deficientes en yodo, especialmente montañosas y alejadas del mar);
- Iatrogénico, en particular:
- Terapia ablativa previa con yodo radiactivo;
- Cirugía de extirpación de tiroides (tiroidectomía);
- Medicamentos (amiodarona, litio, medios de contraste radiológico que contienen yodo, etc.);
- Terapia de reemplazo insuficiente;
- Radioterapia externa de cabeza y cuello (administrada, por ejemplo, en caso de carcinoma de laringe, linfoma de Hodgkin, leucemia, neoplasias intracraneales, etc.).
El hipotiroidismo subclínico también puede presentarse en forma idiopática (es decir, por causas no identificables).
Quién está más en riesgo
El hipotiroidismo subclínico es relativamente común (se estima que la prevalencia está entre el 4 y el 10% en la población general).
La afección afecta principalmente con la edad avanzada y en el sexo femenino (los períodos "críticos" para la función tiroidea son el embarazo y la menopausia).
El hipotiroidismo subclínico es particularmente común en personas con tiroiditis de Hashimoto subyacente.
Los sujetos más predispuestos a desarrollar hipotiroidismo subclínico son:
- Pacientes con síndrome de Down;
- Mujeres en el período posparto (dentro de los 6 meses);
- Mujeres menopáusicas;
- Pacientes de edad avanzada;
- Pacientes con diabetes mellitus tipo 1;
- Pacientes con insuficiencia cardíaca;
- Pacientes con antecedentes familiares de enfermedad tiroidea;
- Pacientes con otras enfermedades autoinmunes.
Cabe recordar que el hipotiroidismo subclínico es una condición en la que la alteración de la función tiroidea es de leve a moderada. Sin embargo, si se descuida, la disfunción puede progresar a un hipotiroidismo en toda regla (los niveles circulantes de TSH están elevados y los valores de las hormonas tiroideas están por debajo de los límites normales, por lo que son insuficientes para mantener un estado de eutiroidismo).
Hipotiroidismo subclínico: síntomas principales
Las manifestaciones de hipotiroidismo subclínico pueden ser sutiles o leves.
Los síntomas generalmente ocurren después de un curso subclínico prolongado y pueden incluir:
- Debilidad muscular
- Astenia;
- Somnolencia diurna;
- Intolerancia al frío;
- Dificultad para concentrarse
- Ronquera;
- Piel seca y rugosa;
- Edema de párpados;
- Pérdida de memoria
- Estreñimiento.
En la mayoría de los casos, el hipotiroidismo subclínico permanece estable durante varios años y, en ocasiones, puede desaparecer.
El riesgo de que el hipotiroidismo subclínico progrese hacia la forma manifiesta es mayor en pacientes de edad avanzada y en aquellos con valores elevados de anticuerpos antitiroideos (parámetro indicativo de la presencia de enfermedades autoinmunes).
Problemas asociados con el hipotiroidismo subclínico
En los últimos años, varios estudios científicos han asociado el hipotiroidismo subclínico con diversas condiciones clínicas.
Además de la posible progresión de la disfunción hasta el hipotiroidismo en toda regla, puede haber:
- Aumento del nivel de lipoproteínas de baja densidad;
- Mayor riesgo cardiovascular;
- Deterioro cognitivo (en pacientes mayores);
- Ansiedad y depresión.
Además, los pacientes con hipotiroidismo subclínico tienen más probabilidades de desarrollar:
- Hipercolesterolemia (aumento del nivel de colesterol total);
- Aterosclerosis;
- Dislipidemia;
- Enfermedad de la arteria coronaria;
- Enfermedad arterial periférica.
El diagnóstico de hipotiroidismo subclínico se puede realizar con base en:
- Historia cuidadosa del paciente;
- Presencia de síntomas y signos de hipofunción leve de la glándula tiroides;
- Medición de las concentraciones séricas de TSH, T4 libre (FT4) y T3 libre (FT3) después de una simple muestra de sangre.
El hipotiroidismo subclínico se caracteriza por niveles séricos elevados de TSH (hormona estimulante de la tiroides) asociados con niveles normales de hormonas tiroideas libres (FT3 y FT4) en dos ocasiones con al menos 2-3 meses de diferencia.
La detección de anticuerpos anti-tiroglobulina (Ab anti-TG) y anticuerpos anti-tiroperoxidasa (Ab anti-TPO) en la sangre permite establecer la etiología autoinmune del hipotiroidismo subclínico y la oportunidad de iniciar la terapia de reemplazo con L-Tiroxina (L- T4).
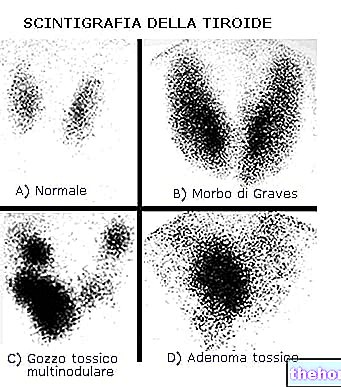
La ecografía tiroidea, la gammagrafía y la punción-aspiración con aguja fina son complementos útiles para la evaluación del caso clínico, ya que aportan información sobre la morfología y capacidad funcional del tiroides.

¿Qué pruebas se necesitan para el hipotiroidismo subclínico?
Los análisis de sangre útiles para el diagnóstico de hipotiroidismo subclínico son:
- Posología de TSH, FT3 y FT4 (forma libre de T4);
- Prueba de estímulo con TRH (hormona liberadora de tirotropina);
- Dosificación de anticuerpos anti-tiroperoxidasa (Ab anti-TPO) y anti-tiroglobulina (Ab anti-TG);
- Dosis de colesterol total, HDL, LDL y triglicéridos.
En el hipotiroidismo subclínico, los niveles circulantes de hormona tiroidea se encuentran típicamente dentro de los límites normales, asociados a un valor sérico elevado de TSH. La dosificación de anticuerpos antitiroideos nos permite indicar la presencia de anticuerpos responsables de la forma más común de hipotiroidismo. Es decir, el autoinmune.
¿Qué hacer cuando se encuentra una TSH alta?
Lo primero que hay que hacer es repetir la dosis de TSH, después de 2 o 12 semanas para excluir una "anomalía transitoria. La evaluación de la" FT4 es útil para definir la condición de hipotiroidismo subclínico y permite evaluar el grado de gravedad.
Hipotiroidismo subclínico frente a aumento transitorio de TSH
La dosis de TSH es el dato de laboratorio más sensible para el diagnóstico de hipotiroidismo subclínico. Debe tenerse en cuenta, sin embargo, que algunas situaciones fisiológicas o patológicas pueden aumentar transitoriamente la secreción de TSH.
Las causas de este fenómeno incluyen alteraciones del sueño, anomalías del ritmo circadiano (por ejemplo, trabajo nocturno), exposición a sustancias tóxicas (pesticidas, productos químicos industriales, etc.), algunas formas de tiroiditis (subaguda o posparto), fármacos antitiroideos o inhibición de la secreción de TSH. (glucocorticoides, dopamina, etc.), cirugía mayor, traumatismos graves, infecciones y desnutrición.
basado en la hormona tiroidea (terapia de reemplazo con L-tiroxina, L-T4; por ejemplo, levotiroxina), inicialmente en dosis bajas. El objetivo del tratamiento es restaurar una condición de eutiroidismo.
Sin embargo, antes de adherirse a cualquier terapia de reemplazo de L-tiroxina, el médico debe monitorear la disfunción en un período corto de tiempo (aproximadamente 3-6 meses) y confirmar el aumento de TSH (puede deberse a una anomalía transitoria)).
Si no se toma L-tiroxina (debido a la falta de adherencia del paciente al protocolo terapéutico) o no es suficiente, se crea una condición de hipotiroidismo. Por este motivo, mientras toma el fármaco, el paciente con hipotiroidismo subclínico debe someterse a un seguimiento regular para comprobar los efectos del tratamiento.
Hipotiroidismo subclínico: esquema de seguimiento
- Tras el primer hallazgo de TSH elevada y hormonas tiroideas normales, realizar la dosificación de TSH, FT4 y anticuerpos Antitiroperoxidasa (Ab anti-TPO) en sangre a los 2-3 meses.
- Si la TSH es normal, no realice más pruebas;
- Si la TSH es alta (es decir, el hipotiroidismo subclínico persiste):
- Realizar un examen de ultrasonido de la glándula tiroides;
- Evaluar la función tiroidea cada 6 meses (TSH y FT4); después de 2 años, este control puede convertirse en anual.
En general, la función tiroidea debe evaluarse en mujeres embarazadas, en aquellas que desarrollan síntomas de hipotiroidismo o en otras pruebas de química sanguínea.
Tratamiento del hipotiroidismo subclínico: ¿sí o no?
Incluso hoy en día, el tratamiento o no del hipotiroidismo subclínico es objeto de controversia en las distintas guías.
En general, la terapia de reemplazo de hormona tiroidea comienza cuando los valores de TSH son superiores a 10 µU / ml. En cuanto a concentraciones inferiores a 10 µU / ml, en cambio, se tiende a explotar la mayor estimulación de TSH sobre la glándula tiroides, por lo que todavía se asegura una producción normal de hormonas tiroideas. La terapia puede iniciarse para valores de TSH entre 4 y 10 µU / ml en caso de tiroiditis autoinmune crónica o enfermedad tiroidea nodular.
La única condición en la que siempre está indicado el tratamiento del hipotiroidismo subclínico en adultos es el embarazo, para evitar los efectos de la disfunción sobre la gestación y el desarrollo fetal. El inicio de la terapia puede ser considerado por el médico en presencia de síntomas clínicos o en la caso de hiperlipidemia e insuficiencia cardíaca coexistentes.