¿Qué es el eritrasma?
El eritrasma es una infección dermatológica crónica que afecta principalmente a las regiones intertriginosas del cuerpo (pliegues cutáneos), manifestándose como una fuerte erupción macular (similar a una micosis).
El microorganismo involucrado en la aparición de esta condición es el Corynebacterium minutissimum, bacteria perteneciente a la flora bacteriana autóctona, pero que potencialmente puede volverse patógena, en condiciones favorables para su proliferación.

El eritrasma suele ser una afección benigna, sin embargo, puede ser invasivo en sujetos predispuestos a la infección e inmunodeprimidos (en estos individuos la susceptibilidad es secundaria a la presencia de otras infecciones relacionadas, como endocarditis, pielonefritis, meningitis ...).
Debido a la asociación del eritrasma con otras enfermedades dermatológicas, como la queratólisis punteada o la tricomicosis axilar, se deben analizar todos los pliegues y extremidades del cuerpo (manos y pies) durante el diagnóstico.
Desde el punto de vista epidemiológico, la incidencia mundial ronda el 4%, esta infección afecta a ambos sexos y tiene una distribución mundial, aunque está más extendida en áreas subtropicales y tropicales.
Fisiopatología
En condiciones favorables, como calor y humedad, el Corynebacterium minutissimum Prolifera en zonas húmedas, especialmente en los pliegues de la piel: invade una porción del estrato córneo que, tras la infección, aparece engrosada, pudiendo identificar estos microorganismos en los espacios intercelulares, así como en el interior de las células. Las manchas de la piel examinadas bajo la lámpara de Wood adquieren un color rojo coral, como consecuencia de la producción característica de porfirina por el Corynebacterium minutissimum: la presencia de este metabolito proporciona evidencia diagnóstica de la presencia de la infección patógena.
Signos y síntomas
Para más información: Síntomas del eritrasma
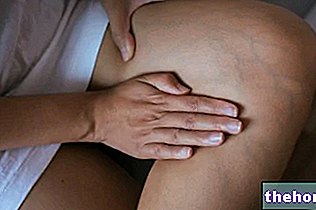
El eritrasma se presenta con manchas oscuras de color marrón rojizo, bien definidas y asociadas a la aparición de escamas finas en la piel que le dan un aspecto escamoso (arrugado).
La aparición de estas manchas suele limitarse a los pliegues del cuerpo que están naturalmente húmedos y ocluidos (ingle, axilas, pliegues cutáneos, etc.). En casos raros, el eritrasma también puede extenderse al tronco y las extremidades.
La infección a menudo es asintomática, pero puede estar asociada con una picazón leve. Los síntomas que ocurren comúnmente son:
- Liquenificación: engrosamiento patológico de la piel que se manifiesta con placas, descamaciones, con patrón cutáneo acentuado.
- Hiperpigmentación: decoloración local de la piel. El eritrasma se asocia con la aparición de manchas generalmente pequeñas de color marrón rojizo.
Además, el fuerte exantema macular puede asociarse a otras infecciones fúngicas: por ello el médico realiza un "análisis diagnóstico diferencial, que permite discriminar el eritrasma entre patologías similares, que se van excluyendo progresivamente en función de la presencia o ausencia de otros síntomas". y signos clínicos. Por ejemplo: la prueba de KOH, que generalmente se realiza para el diagnóstico de Candida albicans, es negativo.
Causas
El agente causante del eritrasma es el Corynebacterium minutissimum, un miembro normal de la flora cutánea. Las principales características de la bacteria son:
- Difteroide grampositivo, no formador de esporas, aeróbico, catalasa positivo;
- fermentos: glucosa, dextrosa, sacarosa, maltosa y manitol.
Los factores predisponentes a la infección son los siguientes:
- sudoración excesiva (hiperhidrosis);
- sensibilidad de la barrera cutánea;
- obesidad;
- Diabetes mellitus;
- clima caliente;
- Mala higiene;
- vejez;
- estados inmunodeprimidos.
Diagnóstico diferencial
El diagnóstico diferencial tiende a excluir las diversas manifestaciones similares en un sujeto dado, mediante la comprensión exacta del conjunto de síntomas y signos encontrados durante los exámenes clínicos.
Los síntomas percibidos por el paciente que padece eritrasma pueden confundirse con patologías que presentan manifestaciones dermatológicas similares, como algunas micosis; sin embargo, el origen de estas condiciones es claramente diferente:
- Acantosis nigricans: manifestación cutánea caracterizada por zonas hiperpigmentadas, no delimitadas, que suelen aparecer a nivel de los pliegues cutáneos. La piel aparece engrosada, con una superficie aterciopelada y un color marrón oscuro.
- Candidiasis: infección superficial de la piel y las membranas mucosas causada por un hongo de este tipo. Candida. Se localiza principalmente entre los pliegues de la piel y se favorece con la maceración. La manifestación incluye enrojecimiento, ampollas y exudación de la piel afectada.
- Dermatitis alérgica de contacto: reacción inmune de la piel a un alérgeno (por ejemplo: níquel, cromo, cobalto, tintes) que induce un proceso de inflamación (también llamado eccema tópico). Se manifiesta con enrojecimiento, descamación, ampollas, abrasiones y costras.
- Dermatitis alérgica de contacto irritante: como la anterior, se trata de una "inflamación cutánea provocada por" la intervención de agentes irritantes, acompañada de lesiones y signos característicos de la reacción alérgica, así como sensación de ardor o dolor y en ocasiones prurito.
- Intertrigo: dermatosis producida por el roce mutuo de dos superficies cutáneas contiguas, también llamado intertrigo, que se caracteriza por enrojecimiento y exudación (el eritrasma no presenta márgenes).
- Psoriasis: enfermedad inflamatoria crónica de la piel que también puede ocurrir con parches escamosos de piel engrosada (especialmente la psoriasis en placas puede confundirse con eritrasma, ya que ambas lesiones son escamosas).
- Dermatitis seborreica: afecta áreas ricas en glándulas sebáceas de la piel (especialmente cuero cabelludo, cara, pecho y conducto auditivo); su aspecto se caracteriza por escamas amarillentas y grasosas, y se asocia a eritema y foliculitis.
- Tinea corporis: micosis superficial que afecta a la piel en zonas del cuerpo desprovistas de pelo, manifestándose con prurito y lesiones circulares, rosáceas, descamativas, con bordes afilados en relieve y centro más claro.
- Tinea cruris: infección por hongos que afecta la ingle y los muslos. La micosis se presenta como un pequeño eritema (puntos redondos, centro más pálido, márgenes descamados bien definidos) y un molesto prurito (el eritrasma no se asocia con prurito).
- Tinea pedis: micosis causada principalmente por Trichophyton, inicialmente ubicado entre los dedos de la planta del pie. Esta infección se manifiesta por picazón, ardor, enrojecimiento, descamación, abrasión y erupciones cutáneas.
Diagnóstico
El diagnóstico de Eritrasma se realiza de forma ambulatoria con la ayuda de la lámpara de Wood. La enfermedad no se puede diagnosticar con análisis de sangre o hemocultivo, pero existen cultivos microbiológicos específicos que permiten aislar el Corynebacterium minutissimum (primero, sin embargo, el médico debe obtener pistas clínicas sobre el posible organismo responsable, a fin de establecer el análisis correcto).
- Examen con lámpara de Wood: el análisis de las lesiones del eritrasma revela un color rojo coral a la fluorescencia. La causa de este color se ha atribuido a la síntesis de un exceso de coproporfirina III por estos microorganismos. La coproporfirina se acumula en los tejidos de la piel y, cuando se expone a una lámpara de Wood, emite una fluorescencia roja coral típica que permite resaltar cualquier foco de infección. Los resultados pueden ser falsamente negativos cuando el paciente limpia la piel antes de someterse a la prueba (El pigmento puede lavarse.) Si se sospecha, puede ser necesario repetir la prueba al día siguiente.


Eritrasma axilar y apariencia de piel afectada por eritrasma de lámpara de Wood
Fuente de la imagen: http://www.dermnetnz.org/bacterial/erythrasma.html
En resumen: coproporfirina III en fisiología humana
La coproporfirina es un pigmento con estructura tetrapirrólica perteneciente al grupo de las porfirinas. La coproporfirina está contenida en varios órganos humanos y generalmente se elimina en pequeñas cantidades por las vías urinaria e intestinal La coproporfirina III es un producto intermedio de la biosíntesis de hemoglobina.
- Cultivo microbiológico: para resaltar una "alteración en la flora bacteriana, es posible recolectar una muestra para ser sometida a examen microbiológico, raspando la lesión". Tinción de Gram resalta filamentos largos que revelan la presencia de la Corynebacterium minutissimum: los microorganismos no producen hemólisis (las enzimas, por tanto, no inducen la degradación de los glóbulos rojos) y crecen en cultivo en colonias lisas de 1,5 mm.
- Examen histológico: las bacterias causantes del eritrasma están presentes en el estrato córneo y son detectables por las típicas formaciones filamentosas en las que se estructuran, el examen histológico de las lesiones ayuda a aportar evidencia diagnóstica.
Tratamiento
El objetivo de la terapia con medicamentos es limitar el crecimiento bacteriano, erradicar la infección y prevenir complicaciones. Limpiar suavemente las manchas en la superficie de la piel con jabones bactericidas o antimicóticos puede ayudar a limitar la proliferación bacteriana. La administración tópica de eritromicina es muy eficaz (antibiótico macrólido que inhibe la síntesis de proteínas). En casos graves, el médico puede prescribir una terapia sistémica.
Para erradicar Corynebacterium minutissimum es posible utilizar agentes antibacterianos y / o antifúngicos, que permiten controlar también infecciones concomitantes. El fármaco de elección es la eritromicina; la infección puede tratarse con administración tópica o sistémica (por vía oral).
En general, la terapia inicial recomendada se basa en la administración de ácido fusídico (un antibiótico bacteriostático, que limita la replicación bacteriana sin matar al microorganismo) o, alternativamente, la aplicación de una tetraciclina tópica (un antibiótico que actúa inhibiendo la síntesis de proteínas). En caso de fracaso del tratamiento, se debe elegir un fármaco con efecto sistémico, como amoxicilina-ácido clavulánico (la amoxicilina pertenece al grupo de las penicilinas y actúa en sinergia con el ácido clavulánico, lo que aumenta la eficacia del antibiótico bloqueando la actividad de las enzimas bacterianas. beta-lactamasa).
Corynebacterium minutissimum y sensibilidad a los antibióticos:
El eritrasma generalmente se trata con ácido fusídico (tópicamente), macrólidos sistémicos (como eritromicina y claritromicina) y / o derivados azólicos (agentes antifúngicos, por ejemplo: imidazol).
los Corynebacterium minutissimum generalmente es sensible a penicilinas, cefalosporinas de primera generación, eritromicina, clindamicina, ciprofloxacina, tetraciclina y vancomicina.
Podemos destacar el siguiente grado de sensibilidad para los fármacos enumerados anteriormente:
- Corynebacterium minutissimum se ve positivamente afectado por el tratamiento con eritromicina o eritromicina
- la bacteria no es muy sensible a las penicilinas y poco a la ciprofloxacina
Además, la bacteria puede desarrollar resistencia a diversos agentes terapéuticos (se han aislado cepas multirresistentes y, a menudo, no se realizan cultivos de aislamiento ni antibiograma).
En resumen: las opciones terapéuticas para el eritrasma
Agentes tópicos
jabones bactericidas o antifúngicos, eritromicina (gel), ácido fusídico (ungüento)
Antibióticos
eritromicina, claritromicina
Agentes antimicóticos tópicos con actividad para el eritrasma
miconazol, clotrimazol, econazol
Se puede proporcionar un tratamiento alternativo mediante la terapia fotodinámica de luz roja (banda ancha, pico a 635 m), que puede erradicar el eritrasma en algunos casos.
En condiciones de coinfección, la terapia debe ser sistémica y dirigida a los patógenos implicados en el contexto clínico.
Complicaciones
Tras la aparición del eritrasma, son posibles las siguientes complicaciones:
- septicemia fatal en pacientes inmunodeprimidos;
- endocarditis infecciosa en pacientes con valvulopatía;
- infección con Corynebacterium minutissimum en heridas posquirúrgicas.
Pronóstico
El pronóstico del eritrasma es excelente y predice la recuperación completa después del tratamiento, sin embargo, la afección tiende a reaparecer si no se eliminan los factores predisponentes.
Prevención
Las siguientes medidas pueden reducir los factores de riesgo que predisponen a la infección por eritrasma:
- cuidar la higiene a diario;
- mantener la piel seca;
- use ropa limpia que no obstruya;
- evite el calor o la humedad excesivos;
- mantener un peso corporal saludable.