Calcio en el cuerpo humano
En el cuerpo humano hay un total de aproximadamente 1000 g de calcio, distribuidos:
- en tejido óseo con función estructural (99%);
- en tejido muscular (0,3%);
- en plasma, líquido extracelular y otras células (0,7%).
El calcio presente en el plasma está representado, en un 50%, por iones de calcio libres, en un 40% se une a proteínas y, en un 10%, se compleja con aniones. Entre estos tres, la fracción más importante está representada por calcio ionizado (50%), ya que es fisiológicamente activo y por lo tanto estrictamente controlado.
La calcemia se define como la concentración de iones de calcio en la sangre. En condiciones normales, este parámetro se mantiene dentro de un estrecho rango de valores, que va de 9 a 10 mg por decilitro de sangre. Tanto su descenso (hipocalcemia) como su excesiva subida (hipercalcemia) provocan graves alteraciones funcionales de la musculatura estriada y lisa.
De hecho, el calcio extraóseo realiza numerosas funciones:
- es necesario para la transmisión de la señal nerviosa;
- participa en el mecanismo molecular de la contracción muscular;
- funciona como una señal intracelular para algunas hormonas, como la insulina;
- es necesario para el funcionamiento de diversas enzimas gracias a las cuales interviene, por ejemplo, en la cascada de la coagulación;
- es parte del cemento intercelular que mantiene unidas las células al nivel de las uniones estrechas;
Efectos de la hipocalcemia: tetania, hiperexcitabilidad cardíaca, espasmos bronquiales, vesicales, intestinales y vasculares.
Efectos de la hipercalcemia: reducción de la excitabilidad muscular y nerviosa.
Para evitar la aparición de estas afecciones, el calcio se mantiene continuamente bajo control gracias a la acción combinada de varias hormonas, como la calcitonina y la hormona paratiroidea.
Huesos: de que están hechos y como se renuevan
El hueso es un tejido conjuntivo altamente especializado y, como tal, compuesto por células, fibras y sustancia fundamental amorfa, que junto con las fibras constituyen la denominada matriz extracelular, formada a su vez por un componente mineral y una fracción orgánica.

El componente orgánico de la matriz extracelular, también llamado osteoide, está formado por fibras de colágeno (95%) y sustancia fundamental amorfa (5%), a su vez compuesta por proteoglicanos.
El hueso es una estructura dinámica, sometida a un proceso de remodelación que continúa durante toda la vida, la extensión de este proceso es considerable (aproximadamente 1/5 del esqueleto se remodela cada 12 meses) y, como tal, requiere un buen aporte energético. Además, para favorecer la remodelación ósea, es fundamental asociar el aporte calórico con una buena disponibilidad de minerales, especialmente calcio.
Los responsables de la renovación ósea son dos tipos de células, denominadas respectivamente osteoclastos y osteoblastos. Los primeros, polinucleares y ricos en microvellosidades, secretan ácidos proteolíticos y enzimas que, al destruir la matriz ósea, liberan los minerales que contiene. Gracias a este proceso, cada día se eliminan del hueso unos 500 mg de calcio (0,05% del calcio total). Como resultado de este proceso de erosión ósea, intervienen los osteoblastos, células con funciones diametralmente opuestas a las anteriores. De hecho, garantizan la formación y depósito de la matriz orgánica en las cavidades generadas por la acción catabólica de los osteoclastos. En cuanto esta matriz alcanza un espesor suficiente, se mineraliza fácilmente gracias a la interposición del calcio, proceso de mineralización que se prolonga durante meses, durante los cuales la densidad del hueso nuevo aumenta progresivamente.
La mayor parte de la masa ósea se acumula entre los 18 y 20 años; después de este período la mineralización continúa aumentando, aunque lentamente, hasta alcanzar su punto máximo alrededor de los 30 años, por lo que es muy importante promover la actividad física regular y una nutrición adecuada en una edad temprana.
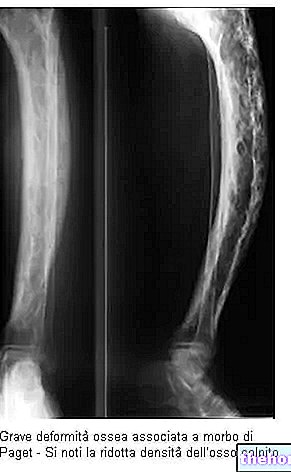
Después de los 40 años, la masa ósea sufre una reducción fisiológica de los componentes orgánicos y minerales. Este proceso absolutamente fisiológico y por tanto inevitable se denomina osteoatrofia senil. Por el contrario, si la pérdida de masa ósea es tal que compromete el desempeño de las funciones óseas normales, se denomina osteoporosis. La diferencia entre osteoatrofia y osteoporosis, por lo tanto, es solo cuantitativa. Las dos condiciones son iguales desde un punto cualitativo de vista., porque comparten una reducción en la masa ósea debido a los componentes orgánicos y minerales.
Factores de riesgo de osteoporosis
Muchos factores de riesgo predisponen a la osteoporosis. Algunos de ellos son congénitos y, como tales, no se pueden cambiar (sexo femenino, población blanca, constitución de miembros largos, familiaridad, edad y menopausia). Sin embargo, por factores ambientales o de comportamiento, puede ser hecho muy:
- inmovilidad forzada (yeso de una extremidad, astronautas, etc.) existen terapias específicas para acelerar la remineralización ósea);
- Dieta baja en calcio, vitamina C (interviene en el proceso de maduración del colágeno) y D (aumenta la absorción intestinal del mineral).
- Estilo de vida sedentario (el movimiento facilita la deposición de calcio en los huesos);
- El exceso de ejercicio físico (especialmente si no va acompañado de una ingesta adecuada de macro y micronutrientes, puede acelerar la descalcificación ósea);
- Dieta rica en proteínas (demasiadas proteínas promueven la hipecalciuria, es decir, una eliminación excesiva de calcio en la orina); sin embargo, cabe destacar que en varios estudios se ha demostrado que las dietas ricas en proteínas aumentan la absorción intestinal de calcio, compensando el aumento de las pérdidas urinarias del mineral; además, una dieta muy rica en proteínas parece favorecer la síntesis de hormonas con un efecto anabólico sobre el hueso (como IGF-1), reduciendo la síntesis de la hormona paratiroidea; por lo tanto, en la actualidad, las dietas altas en proteínas NO se consideran perjudiciales para la salud ósea; incluso una dieta baja en proteínas, por otro lado , podría representar un factor de riesgo de osteoporosis.
- Abuso de alcohol y café
- Fumar
- Uso prolongado de ciertos medicamentos (como cortisonas)
El cese de la producción de estrógenos aumenta el riesgo de osteoporosis en mujeres posmenopáusicas, ya que se pierde el efecto estimulante de estas hormonas sobre la proliferación osteoblástica. La pérdida ósea es particularmente alta en los primeros cinco años después del climaterio. Período delicado de la vida se ha demostrado el ejercicio físico para ser particularmente eficaz para atenuar la pérdida de masa ósea.
embarazo y lactancia
Calcio y vitamina D
La presencia de vitamina D es esencial para la absorción intestinal del calcio de la dieta, sustancia que puede tomarse con algunos alimentos (hígado, pescado y aceites de pescado, huevos, mantequilla, leche y algunos otros alimentos) o sintetizarse en la piel.
A partir del colesterol se forma el 7-dehidrocolesterol que, por la acción de los rayos UV sobre la piel, da lugar a la vitamina D3. A su vez, esta vitamina debe activarse, pasando primero al hígado, donde se hidroxila, y finalmente al riñón, donde se activa por completo. Por tanto, una deficiencia de vitamina D puede depender de una ingesta insuficiente de alimentos y / o una exposición insuficiente. Además, este déficit puede estar relacionado con la presencia de enfermedades hepáticas y / o renales graves, que inhiben la activación de la vitamina.
Al ser soluble en grasa, la vitamina D se almacena en el tejido adiposo. Esta sustancia promueve la absorción intestinal de calcio por el mismo mecanismo que las hormonas esteroides. Como tal, ingresa al núcleo de los enterocitos e induce la codificación para la síntesis de una proteína, llamada proteína de unión al calcio (CaBP). Esta proteína es capaz de transportar iones de calcio dentro de los enterocitos.
Por lo tanto, en esencia, la vitamina D es esencial para aumentar la absorción intestinal del calcio ingerido con los alimentos. Sin embargo, la cantidad de iones de calcio que se absorbe también depende de otros componentes de la dieta. La biodisponibilidad del calcio está de hecho limitada por la presencia de nivel intestinal de oxalatos (contenidos en el cacao y hortalizas de hoja verde como espinacas y acelgas), fitatos (salvado, legumbres, pan integral) y presencia de demasiados lípidos.
Dada la importancia de la vitamina D para la absorción intestinal de calcio, su deficiencia conduce a una mineralización inadecuada de la matriz ósea recién formada, cuando esta condición se vuelve crónica, causa raquitismo en niños y osteomalacia en adultos.