Generalidad
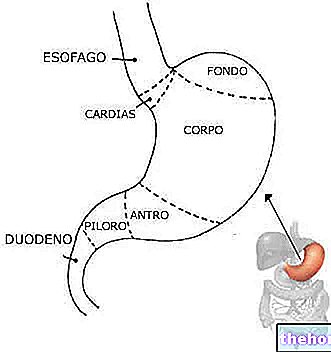
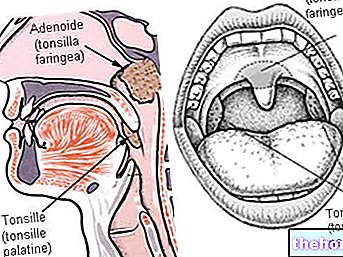
La gastroscopia es una prueba diagnóstica que permite la exploración visual del tracto digestivo superior (esófago, estómago y duodeno), con el fin de excluir o resaltar sospechas de alteraciones o enfermedades funcionales; por ello, hablamos más correctamente de esófago-gastroduodenoscopia (EGDs) .

En los últimos años, la técnica gastroscópica tradicional ha estado flanqueada por la denominada "gastroscopia transnasal", en la que el acceso a los tractos superiores del sistema digestivo se realiza a través de un endoscopio aún más fino introducido por la nariz.
Indicaciones
¿Por qué se hace?
La gastroscopia se realiza cuando existe la sospecha de una patología en el esófago, estómago o duodeno, por ejemplo para investigar ciertos síntomas, como hemorragias (hematemesis = emisión de sangre por la boca, melena = emisión de heces oscuras y alquitranadas), anemia cuadros, dolor, ardor retroesternal, náuseas y dificultad para tragar (disfagia).
Entre las principales y más frecuentes lesiones encontradas durante una gastroscopia, recordamos: esofagitis, esófago de Barrett, complicaciones relacionadas con cirrosis hepática e hipertensión portal (varices esofágicas), neoplasias esofágicas, gastritis, úlcera gástrica, neoplasias gástricas y úlcera duodenal.
Otras veces, la gastroscopia se realiza para monitorizar la evolución de una enfermedad ya diagnosticada, la eficacia terapéutica o para realizar tratamientos endoscópicos; por ejemplo, el médico puede estirar áreas afectadas por estenosis (estrechamiento esofágico), extirpar pólipos (generalmente crecimientos benignos) o cuerpos extraños ingeridos accidentalmente, detener hemorragias, inyectar drogas o colocar ayudas terapéuticas, sin olvidar la posibilidad de recolectar muestras de tejido (biopsia) buscar infeccionesHelicobacter pylori), para la verificación del buen funcionamiento del intestino y para el diagnóstico de tejidos de aspecto anormal, que pueden revelar patologías como la enfermedad celíaca y lesiones pre tumorales o tumorales.
Preparación
¿Cómo te preparas para el examen?
La ausencia de alimentos en los tractos superiores del sistema digestivo garantiza una mejor visualización y precisión diagnóstica. Por este motivo, es aconsejable ayunar evitando ingerir alimentos o bebidas durante al menos 6-8 horas antes de la exploración; la última comida antes de la gastroscopia debe ser en todo caso ligera y de fácil digestión (ver al respecto el artículo sobre digestión de alimentos horas) Si la gastroscopia se realiza por la tarde, se permite un desayuno ligero, a base de té y bizcochos, o palitos de pan antes de las 7.00 am Es aconsejable no fumar antes de la exploración.
En general, no es necesario suspender la ingesta de ningún fármaco que se tome como terapia habitual, al respecto consultar las indicaciones médicas, dado que, por ejemplo, puede ser necesario corregir o eventualmente suspender terapias con vía oral. anticoagulantes (coumadin, sintrom), antiagregantes plaquetarios (aspirinette, ticlopidine o similares) o antiinflamatorios / analgésicos (aspirina y similares) Antes del examen, no se deben tomar medicamentos antiácidos (como maalox) o carbón.
Otras afecciones que pueden requerir medidas especiales ante una "esófago-gastroduodenoscopia son las valvulopatías, la presencia de marcapasos, la inmunosupresión y la diabetes (con ajuste de la ingesta de hipoglucemiantes orales e insulina antes del" examen).
El día de la gastroscopia es necesario traer a la clínica la documentación sanitaria (derivación, tarjeta sanitaria, etc.) y cualquier documentación clínica (análisis de sangre, hallazgos endoscópicos previos, informes radiológicos, etc.).
Inmediatamente antes del examen, se informa al paciente de los procedimientos para realizar la gastroscopia y de los riesgos de esta investigación, solicitando consentimiento para realizar el examen. Durante la entrevista, el paciente se encargará de informar al médico o profesional de la salud. terapias médicas en curso, alergias y reacciones adversas a medicamentos, enfermedades previas y los exámenes endoscópicos a los que ya haya sido sometido. La mujer en edad fértil también debe advertir sobre cualquier o sospecha de embarazo.
Como se hace
Para que la investigación sea exitosa, el paciente debe permanecer lo más relajado posible. Generalmente, se le invita a acostarse sobre su lado izquierdo luego de anestesiar la cavidad bucal con un spray o un caramelo para derretir en la boca; ambos pueden dar el sensación de sabor amargo, pero son importantes para adormecer la garganta y atenuar el reflejo nauseoso.
Antes del examen, se deben retirar las prótesis dentales removibles (dentaduras postizas), así como las gafas, mientras que se colocarán electrodos y una pulsera para monitorear parámetros vitales (presión arterial, frecuencia cardíaca). También se insertará una boquilla protectora entre los dientes, para protegerlos y evitar que el endoscopio sea mordido.
En la mayoría de los casos, se somete al paciente a una sedación general mediante inyección intravenosa de fármacos, con el fin de hacer más cómoda la gastroscopia y aumentar la colaboración del paciente. Si bien elimina la ansiedad o al menos la atenúa significativamente, estos fármacos no duermen por completo. el paciente, que sigue siendo capaz de responder a los estímulos táctiles y cooperar con las órdenes verbales. No pocas veces, debido al efecto de la droga, el paciente olvida la experiencia o al menos conserva solo un recuerdo desvaído.
Rara vez se utiliza anestesia general. Si el paciente lo prefiere, también se puede realizar esófago-gastroduodenoscopia (EGD) sin ningún tipo de sedación.
El examen comienza con la introducción del gastroscopio en la cavidad bucal, que luego se hace descender con extrema precaución a lo largo del esófago, hasta el estómago y el duodeno. A nivel gástrico, a través del instrumento, se introducirá aire con el fin de Estirar las paredes y tener una mejor visión de ellas; en el interior, de hecho, el gastroscopio tiene canales que permiten pasar, si es necesario, microinstrumentos especiales, agua o aire.
Aparece una imagen en color muy nítida en la pantalla, con una alta resolución del interior del estómago, y la capacidad de almacenar instantáneas y videos.
Y "¿Doloroso?
Por sí misma, la gastroscopia generalmente no es dolorosa y no evita la respiración de ninguna manera; incluso la realización de cualquier biopsia no es dolorosa, ya que la mucosa no tiene nervios que perciban el dolor. Sin embargo, especialmente en ausencia de sedación, el examen todavía causa algunas molestias, especialmente durante la insuflación de aire en el estómago. El gastroscopio en sí puede provocar una cierta tensión, con una sensación de presión en el vientre, que a veces puede ser desagradable. Sin embargo, la parte más desagradable de la gastroscopia coincide cuando el gastroscopio debe "ser" enviado hacia abajo "al pasar por el cable oral en el esófago, ya que la deglución voluntaria, que facilita la maniobra al tiempo que minimiza las molestias, se asocia generalmente a la aparición de un estímulo regurgitado.
El examen dura entre 15 y 20 minutos y puede prolongarse si se requieren intervenciones especiales para obtener resultados inesperados. Si es necesario, el efecto sedante puede ser antagonizado por otro fármaco.
Al final de la gastroscopia es posible, durante unas horas, sentir una sensación de hinchazón abdominal que desaparecerá espontáneamente. También se pueden quejar otras molestias, generalmente leves, como una voz ronca.
Después de la gastroscopia
Al final de la gastroscopia, el médico informará al paciente sobre el resultado del examen y le dará indicaciones precisas sobre las medidas a tomar.
El uso de sedantes durante la gastroscopia requiere la más absoluta abstención de la conducción y del uso de maquinaria en las 24 horas siguientes a la exploración, por lo mismo, en este período de tiempo el paciente no tendrá que firmar documentos con valor legal o participar en otras actividades que requieran un importante estado de atención y total lucidez.
Aproximadamente una hora después de la gastroscopia, una vez recuperada la sensibilidad de la lengua y el paladar, así como el reflejo de deglución, el paciente podrá comer con normalidad; una comida ligera, sin alcohol, y descanso para el resto. Se recomienda que se realice una biopsia, el paciente debe evitar ingerir alimentos calientes, ya que esto aumentaría el riesgo de hemorragia.
Si en las horas siguientes a la gastroscopia aparecen dolor abdominal, mareos, náuseas), o nota la eliminación de heces negras y blandas, es importante que se ponga en contacto con su médico o con el hospital más cercano de forma inmediata.
Por lo dicho, si el paciente ha sido sometido a sedación, reiteramos la imposibilidad de volver a casa conduciendo personalmente el coche, incluso en ausencia de entumecimiento y somnolencia.
Riesgos y complicaciones
¿Es peligrosa la gastroscopia?
La gastroscopia es una prueba segura y ampliamente probada. Solo en raras ocasiones pueden surgir complicaciones, la más común de las cuales es la perforación del estómago, que en promedio ocurre una vez en mil casos. El riesgo de complicaciones es obviamente mayor en el caso de la gastroscopia operatoria (por ejemplo, con biopsias), especialmente debido al riesgo de hemorragias o heridas (perforaciones), favorecido aún más por condiciones anatómicas particulares (estenosis esofágica, divertículo de Zenker, neoplasias). Por lo general, cualquier sangrado se puede controlar por vía endoscópica y solo en casos muy raros puede requerir cirugía o una transfusión de sangre.
La presencia de enfermedades cardíacas o pulmonares preexistentes también puede aumentar el riesgo de complicaciones. El riesgo de neumonía secundaria a la ingestión de material aspirado en la vía aérea y arritmias cardíacas es limitado, pero no despreciable, otras complicaciones pueden estar relacionadas con el tipo de sedación, más detalles sobre las complicaciones se pueden solicitar al endoscopista.
Para proteger al paciente del riesgo de transmisión de infecciones, todos los accesorios utilizados durante la gastroscopia son desechables o esterilizados, con especial atención a la higiene ambiental.