Definición y tipos de hemorragia
La hemorragia se refiere a la pérdida de sangre de los vasos. Dependiendo del componente afectado, podemos hablar de hemorragia arterial, venosa, mixta y capilar.
- Hemorragia arterial: la sangre, de color rojo vivo, sale en forma de chorro más o menos intenso sincrónico con los latidos del corazón; la piel circundante a menudo permanece limpia. Si la rotura afecta a un vaso arterial de gran calibre, como la arteria femoral en el tracto inguinal, la distancia recorrida por el chorro puede ser de hasta unos pocos metros.
- Hemorragia venosa: sangre, de color rojo oscuro, se filtra continuamente por los bordes de la herida, como agua de un vaso desbordado; los bordes y la piel circundante aparecen manchados de sangre.
- Hemorragia mixta: la lesión afecta tanto a los vasos venosos como arteriales; la sangre sale sin chorros pero en cantidad y con mayor rapidez que las hemorragias venosas.
- Hemorragia capilar: la sangre, de color rojo vivo, sale con un flujo lento pero continuo.
Sangrado interno y externo
Según su ubicación, las hemorragias se dividen en externas, internas e internas externalizadas.
- Hemorragias externas: la sangre sale del cuerpo como consecuencia de un traumatismo que ha dañado la piel y las estructuras subyacentes.
- Sangrado interno: la sangre que sale de los vasos no llega al exterior sino que permanece dentro del cuerpo, acumulándose en cavidades naturales (hemorragias intracavitarias) o en el grosor de los tejidos que rodean la lesión (sangrado intersticial). Esta categoría incluye tanto pequeñas pérdidas sanguíneas subcutáneas de origen traumático como hemorragias graves debidas a la rotura de vasos sanguíneos en el pecho, abdomen o cráneo.
- Sangrado interno externalizado: la sangre que se desprende de los vasos llega al exterior a través de orificios naturales (nariz, boca, ano, vagina, conducto auditivo, orificio uretral).
A diferencia de las externas, que permiten evaluar la cantidad de sangre perdida y el componente anatómico involucrado, las hemorragias internas son difíciles de reconocer; por esta razón el diagnóstico se basa principalmente en la observación de síntomas por el estado de anemia aguda, es necesario sospechar la presencia de hemorragia interna siempre que se observen heridas penetrantes en el cráneo, tronco o abdomen; sangre o líquidos que contienen sangre en los oídos o la nariz; vomitar o toser con sangre; hematomas en el pecho, abdomen, cuello y extremidades; sangre en la orina o sangrado vaginal o rectal; fractura de los huesos pélvicos; palidez, sudoración, aumento del ritmo cardíaco y alteración del conocimiento.
Causas
Según su causa, se dividen en hemorragias traumáticas y espontáneas.
- Hemorragias traumáticas: debidas a heridas o hematomas que implican rotura de órganos profundos. Pueden ser tanto internos como externos (con mayor frecuencia externos).
- Hemorragias espontáneas o patológicas: aparecen aparentemente sin motivo o como consecuencia de un traumatismo menor; su aparición se debe a una condición patológica preexistente que debilita o rompe un vaso (aneurisma, tumores, varices, aterosclerosis, etc.) o debido a un defecto hemorrágico (hemofilia). Pueden ser tanto internos como externos (con mayor frecuencia internos).
Localización
Por localizacion:
Las hemorragias generalmente toman el nombre del órgano o área anatómica involucrada (hemorragia abdominal, gástrica, cerebral, cardíaca, vaginal etc.); en otras ocasiones toman nombres particulares (epistaxis = hemorragia nasal; rectorragia o proctorragia = hemorragia del recto).
Qué hacer - Primeros auxilios
Cómo hacer frente a una "hemorragia
En un organismo humano adulto, la cantidad total de sangre circulante equivale aproximadamente al 8% del peso corporal, para un total de aproximadamente 5-6 litros. La reducción abrupta y rápida del volumen sanguíneo es responsable de los signos característicos de la hemorragia.
Si la pérdida de sangre es constante, se produce un shock hipovolémico o hemorrágico; esta condición, que ya puede surgir por pérdidas de 3/4 de litro y volverse letal debido a hemorragias de 1,5 a 2 litros, se caracteriza por taquicardia (es decir, un aumento de la frecuencia cardíaca) o bradicardia (cuando la situación está muy comprometida) ; también se acompaña de palidez, sudoración, hipotermia, hipotensión, respiración rápida y frecuente, sed, disnea y síncope. Si el paciente no es rescatado de inmediato, la presión se reduce aún más, la piel adquiere un color azulado (cianosis) y se produce la muerte.
En la espera de los servicios de emergencia, es fundamental poner en práctica las normas de primeros auxilios, que serán diferentes según el tipo y la extensión del sangrado.
En caso de hemorragia externa
Liberar a la parte lesionada de la ropa; con una gasa estéril o tejido limpio comprima el punto de sangrado corriente arriba (es decir, en un área elegida a lo largo del camino de la arteria entre el corazón y la herida) si es un vaso arterial, corriente abajo (es decir, después de la lesión en las extremidades del cuerpo) si es una "hemorragia venosa".
Cuando la pérdida de sangre es abundante, es necesario vendar la herida con cierta presión (mayor en presencia de hemorragia arterial, menor cuando es de origen venoso); Los torniquetes solo deben aplicarse en caso de amputaciones y por períodos cortos.
Si el sangrado se debe a una lesión y afecta a una extremidad, cuando no haya sospecha de fractura, levántela por encima del cuerpo. Si la hemorragia es venosa y la compresión de la herida se previene por la presencia de cuerpos extraños (como vidrios o astillas de madera), esta sencilla medida permite reducir el sangrado de manera importante.
Si el sangrado afecta la cabeza, el paciente debe mantenerse acostado.
Una vez aplicado, evitar retirar el vendaje compresivo, aunque esté empapado de sangre, en las siguientes dos horas (para permitir el cierre natural de los vasos y evitar que la pérdida de presión ejercida por el vendaje facilite el escape de sangre de la lesión).
La compresión directa y el levantamiento de extremidades están contraindicados en caso de sospecha de fractura o dislocación, en probable lesión de la médula espinal y en presencia de cuerpos extraños (que nunca deben retirarse para evitar que causen más daño a las estructuras adyacentes). Intente la compresión remota en los puntos donde la arteria principal que lleva sangre al área lesionada corre en la superficie y directamente sobre un hueso (sitio donde se siente el pulso arterial). De esta manera, la arteria se aprieta contra las formaciones duras subyacentes y el flujo sanguíneo arterial disminuye.
El torniquete solo podrá utilizarse cuando todos los métodos anteriores no hayan detenido el sangrado, en amputaciones, en traumatismos por aplastamiento prolongado de las extremidades (más de 7-8 horas) y en maxi urgencias. De material blando y banda ancha (5-7 cm ), el torniquete debe colocarse en la raíz de la extremidad y aflojarse cada 20-30 minutos; esto se debe a que si se mantiene demasiado apretado y / o durante demasiado tiempo, puede causar daños irreparables a las estructuras nerviosas y vasculares. Por el mismo motivo es necesario anotar el momento de aplicación y hacer una señal (una L) en la frente del paciente para señalar su presencia incluso cuando se encuentre tapada durante el transporte al hospital. Sangrado venoso, aunque sea de entidad considerable , no justifica nunca el uso del torniquete.
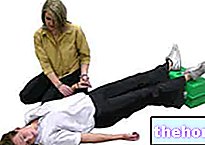
Tenga cuidado con los signos de colapso que suelen aparecer en caso de hemorragia importante (palidez, mareos, sudor frío). En este caso, el sujeto debe colocarse en posición antichoque (supino, con la cabeza hacia abajo y las extremidades levantadas) y cubrirse con un paño ligero.
En caso de hemorragia interna
Si se sospecha hemorragia interna, mantenga al paciente en reposo en posición acostada; Solicite asistencia médica de inmediato y no administre nada por vía oral. En presencia de otorragia resultante de un traumatismo craneoencefálico (sangrado del canal auditivo), el sangrado no debe obstaculizarse y el sujeto debe colocarse en una posición segura del lado de la hemorragia.Por otro lado, la hemorragia de los vasos sanguíneos. presente en las fosas nasales no sigue un traumatismo craneal es necesario colocar a la víctima en una posición sentada con la cabeza ligeramente inclinada hacia adelante, deshacer la ropa alrededor del cuello y comprimir la fosa nasal sangrante con un dedo durante unos minutos; si es posible, es útil enfriar con hielo o agua fría en la raíz de la nariz; También es importante, una vez que haya cesado el sangrado, evitar sonarse o frotarse la nariz.