Generalidad
El trasplante de córnea, también conocido como queratoplastia, es la operación quirúrgica de reemplazo parcial o total de la córnea; esta operación se utiliza en casos de córnea dañada o ya no funcional, para reemplazarla con un análogo sano, sintético o extraído de un recién fallecido. donante.

Hay tres tipos de trasplante de córnea: queratoplastia perforante (o penetrante), queratoplastia lamelar y queratoplastia endotelial.
Después de la operación, el paciente debe seguir algunas instrucciones médicas importantes para evitar complicaciones desagradables.
Una córnea trasplantada puede durar hasta 25 años.
¿Qué es el trasplante de córnea?
El trasplante de córnea, o queratoplastia, es la intervención quirúrgica mediante la cual el médico operatorio prevé la sustitución total o parcial de la córnea original, ya no funcional y muy dañada, con un elemento sano similar, de origen sintético o de donante fallecido recientemente.
¿QUÉ ES LA CÓRNEA? UNA BREVE REVISIÓN
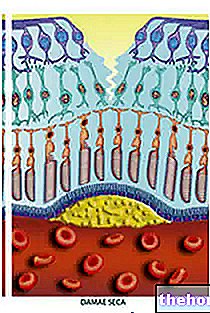
La córnea es la membrana transparente de múltiples capas que se encuentra en la parte frontal del ojo y cubre el iris y la pupila.
Desprovista de vasos sanguíneos (por lo tanto, no vascularizada), esta membrana en particular representa la primera "lente" que encuentra la luz cuando llega al ojo.
Las funciones de la córnea, que merecen una mención especial, son al menos tres:
- Protección y soporte de estructuras oculares;
- Filtración de algunas longitudes de onda ultravioleta → la córnea permite que los rayos de luz pasen a través del tejido ocular, en lugar de ser reflejados o absorbidos.
- Refracción de la luz → la córnea es responsable del 65-75% de la capacidad del ojo para hacer que los rayos de luz provenientes del exterior converjan en la fóvea, es decir, la región central de la retina.

Usos
La córnea es una zona muy delicada del ojo con muy poca capacidad de autorreparación.
Esto explica por qué una lesión en él hace que la cirugía de trasplante sea esencial.
Las afecciones médicas más comunes que requieren un trasplante de córnea son:
- Queratocono: es, con mucho, la principal causa de trasplante de córnea;
- Enfermedades degenerativas del tejido corneal;
- Perforación de la córnea;
- Infecciones de la córnea que no responden a ningún tratamiento con antibióticos;
- La presencia, en la córnea, de cicatrices.
Procedimiento
Los cirujanos oftalmológicos pueden realizar la cirugía de trasplante de córnea de al menos tres formas, cuyo nombre es:
- Queratoplastia perforante o queratoplastia penetrante;
- Queratoplastia lamelar;
- Queratoplastia endotelial.
Mientras que la queratoplastia perforante implica el reemplazo de todo el grosor de la córnea y representa la modalidad quirúrgica más antigua, la queratoplastia lamelar y la queratoplastia endotelial proporcionan el reemplazo de algunas capas de la córnea y representan los métodos de intervención más modernos.
QUERATOPLASTIA PERFORANTE O PENETRANTE
Para la queratoplastia perforante, el médico que opera utiliza una especie de cuchillo de uso general, llamado trefina, a través del cual corta la sección de córnea dañada, en todo su espesor.
Después de la resección, retira la sección corneal dañada y la reemplaza por la "nueva", sintética o de un donante.
El injerto de la "nueva" córnea requiere la aplicación de varias suturas, cuya extracción, en algunas situaciones, puede tener lugar incluso 12 meses después del procedimiento.
La cirugía de queratoplastia perforante puede realizarse bajo anestesia general o anestesia local: en el primer caso, el paciente está inconsciente e insensible al dolor durante toda la operación; en el segundo caso, sin embargo, permanece consciente durante la operación, pero no siente ningún dolor.
Una operación clásica de queratoplastia perforante toma de 45 a 60 minutos, incluida la anestesia.
Como regla general, la hospitalización se proporciona por una noche, para permitir que el paciente se recupere mejor de la anestesia y de los primeros efectos del procedimiento quirúrgico.
QUERATOPLASTIA LAMELAR
A través de la queratoplastia lamelar, los cirujanos oculares trasplantan las capas más externas y posiblemente centrales de la córnea.
La instrumentación utilizada puede consistir en los mencionados trefina o en un láser en particular, diseñado para tal fin.
A la resección de las capas corneales dañadas le sigue la aplicación de capas corneales sanas, tomadas de un donante o de origen sintético.
El injerto de las capas sanas de la córnea requiere la realización de varias suturas, exactamente como en el caso de la queratoplastia penetrante.
Hay dos subtipos de queratoplastia lamelar:
- Queratoplastia lamelar anterior: consiste en la remoción y reemplazo de las capas más externas de la córnea.
- Queratoplastia lamelar anterior profunda: consiste en la remoción y reemplazo de las capas central y externa de la córnea.
Al final de los procedimientos de queratoplastia lamelar, el paciente puede regresar a casa después de unas horas desde la finalización de la operación, siempre que las condiciones sean estables.
QUERATOPLASTIA ENDOTELIAL
A través de la queratoplastia endotelial, los cirujanos oculares trasplantan las capas más internas de la córnea y posiblemente el llamado estroma corneal (Nota: aquí se presenta una descripción anatómica de la córnea).
Como en el caso de la queratoplastia lamelar, las herramientas utilizadas pueden consistir en los habituales trefina o en un rayo láser diseñado para tal fin.
Después de la resección de las capas corneales dañadas, sigue la aplicación de capas corneales sanas, tomadas de un donante o de origen sintético.
Para el injerto de las capas sanas de la córnea, no se necesitan suturas, sino una burbuja de aire, creada específicamente para mantener el trasplante de córnea en su lugar. Esta burbuja se reabsorbe de forma autónoma a los pocos días, tiempo necesario para que el injerto se adhiera de forma permanente al resto de la córnea.
Hay dos subtipos de queratoplastia endotelial:
- Queratoplastia endotelial con pelar (o stripping) de la membrana de Descemet: consiste en la reposición de las capas más internas de la córnea y el 20% del estroma corneal.
- Queratoplastia endotelial de la membrana de Descemet: consiste únicamente en el reemplazo de las capas más internas de la córnea.
Al final de los procedimientos de queratoplastia endotelial, el paciente puede regresar a casa después de unas horas desde la finalización de la operación, siempre que las condiciones sean estables.
Fase postoperatoria
Inmediatamente después del procedimiento de trasplante de córnea, el paciente:
- Debe mantener la venda protectora aplicada para defender el ojo operado durante al menos un día entero;
- Puede experimentar un ligero dolor en los ojos. Es normal;
- Puede sufrir visión borrosa. Es normal.
RECOMENDACIONES POSTOPERATORIAS
Una vez en casa, el paciente debe prestar atención a:
- No se frote los ojos;
- No ejerza un esfuerzo físico excesivo y no levante pesas;
- No vaya a lugares polvorientos, contaminados o donde circule humo;
- Utilice gafas de sol siempre que el sol le cause molestias;
- No practique deportes de contacto, hasta que el médico le indique lo contrario;
- Utilice gafas protectoras durante determinadas actividades deportivas, incluso si han pasado varios meses desde la intervención;
- No moje demasiado el ojo durante los baños y duchas durante al menos un mes;
- No reanude la conducción hasta que el médico le indique lo contrario;
- Protéjase el ojo con una venda durante al menos algunas semanas.
Riesgos y complicaciones
Una de las complicaciones más temidas del trasplante de córnea es el rechazo, o la reacción exagerada, puesta en marcha por el sistema inmunológico, contra el "nuevo" órgano implantado. Además, el sistema inmunológico de un organismo específico sirve a propósito para reconocer y atacar todo lo que es ajeno al propio organismo.
Fenómeno bastante común, de hecho, afecta a uno de cada 5 receptores de trasplantes (por lo tanto, al 20% de los pacientes), el rechazo de la córnea se manifiesta con varios síntomas y signos, que incluyen:
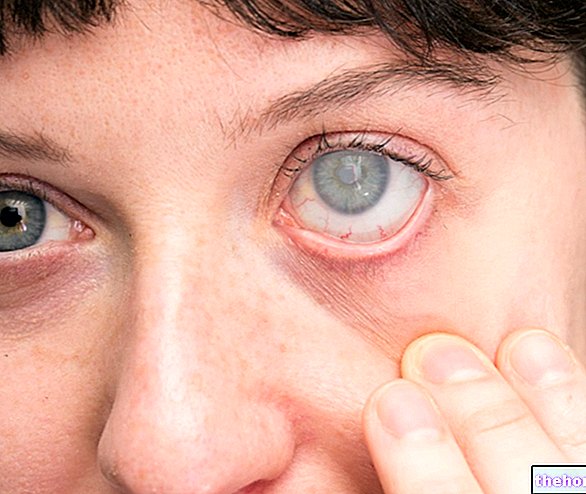
- Visión borrosa
- Enrojecimiento de los ojos;
- Sensibilidad a la luz (fotofobia);
- Dolor en el ojo operado.
En presencia de tales síntomas, es recomendable contactar a su médico lo antes posible, para exponerle el problema. Con una medida oportuna, es posible detener la evolución de la complicación.
El riesgo de rechazo se ve incrementado por inflamaciones oculares, debido por ejemplo a ambientes con humo, irritantes, polvo o días particularmente ventosos.
OTRAS COMPLICACIONES
Además del rechazo, el trasplante de córnea también puede provocar otras complicaciones, como:
- Astigmatismo;
- Glaucoma;
- Uveítis;
- Desprendimiento de retina;
- La reaparición del padecimiento mórbido que hizo necesario el trasplante;
- Pequeñas reaperturas de heridas quirúrgicas. Recuerde que la reparación de la córnea es muy lenta, por lo que una herida dañada por ella cicatriza muy lentamente;
- Infecciones, especialmente cuando las heridas quirúrgicas están cicatrizando.
Resultados
La visión de una persona que se somete a un trasplante de córnea puede estabilizarse en unas pocas semanas, así como después de un año o más.
El momento se ve afectado por varios factores, que incluyen: el modo de intervención y el estado de la córnea en el momento de la operación.
Normalmente, si todo va bien, las córneas trasplantadas conservan su transparencia durante unos 25 años.
Los lectores pueden consultar algunas de las preguntas más frecuentes relacionadas con el trasplante de córnea haciendo clic aquí.