Generalidad
La retinopatía hipertensiva es una enfermedad ocular que se presenta en sujetos con valores elevados de presión arterial sistémica.

Retina sana

Imagen retiniana del ojo izquierdo en un paciente con hipertensión crónica y dislipidemia, con visión borrosa; nótese la tortuosidad vascular y los cambios arterioscleróticos.
A nivel ocular, esta afección afecta negativamente al tejido de la retina, la coroides y el nervio óptico, provocando un amplio espectro de daño vascular.
Dentro de las arteriolas retinianas, el aumento de presión desencadena mecanismos de compensación vascular. Inicialmente se produce la contracción de las fibrillas elásticas de la pared de los vasos sanguíneos, lo que provoca un estrechamiento del lumen de las mismas y un aumento de la tortuosidad a lo largo de su curso.
Sin embargo, cuando la presión de estrés es excesiva (crisis hipertensiva) o prolongada en el tiempo (hipertensión crónica), estas reacciones son insuficientes y se detienen. El resultado es una "alteración estructural de la pared vascular, que sufre agotamiento y se vuelve incontinente. Por tanto, se producen extravasaciones de líquidos en el tejido retiniano (exudados) y hemorragias que pueden comprometer la correcta funcionalidad de la retina".
En las etapas avanzadas, cuando la presión arterial sistémica se eleva durante años y está mal controlada con la terapia adecuada, se pueden desarrollar edemas, depósitos de exudados duros alrededor de la fóvea (estrella macular) y áreas isquémicas.
En la mayoría de los casos, los síntomas aparecen en las últimas etapas de la retinopatía hipertensiva.
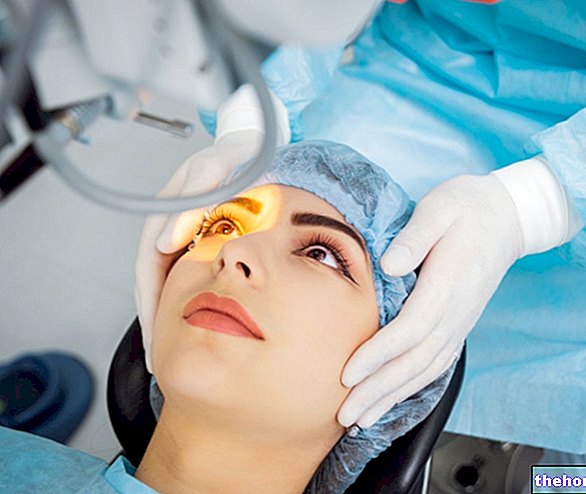
Afortunadamente, la participación de la circulación retiniana se puede encontrar durante un examen ocular al examinar el fondo de ojo con el oftalmoscopio. Por tanto, someterse a controles periódicos puede contribuir al diagnóstico precoz de una "hipertensión sistémica latente y permite el inicio de un tratamiento farmacológico adecuado".
¿Qué es la hipertensión? La hipertensión es el aumento de la presión arterial sistólica y / o diastólica, por encima de 140 mm de mercurio (mmHg) para el máximo y 90 mmHg para el mínimo. La evolución natural de la hipertensión arterial no tratada implica la aparición gradual y progresiva de lesiones en algunos órganos diana (corazón, cerebro, ojos y riñones).
Causas
La retinopatía hipertensiva es una expresión del daño vascular inducido por la hipertensión arterial a nivel ocular, estos cambios están directamente relacionados con la duración y los niveles del aumento de la presión arterial; en general, los efectos sobre la circulación retiniana son lentos y progresivos, pero a la larga pueden comprometer el mecanismo normal de visión.
Un aumento agudo de la presión arterial se caracteriza por una vasoconstricción de las arterias retinianas, seguida de hemorragias de varios tamaños y cambios exudativos. Si la retinopatía hipertensiva aguda es muy grave (crisis hipertensiva), el disco óptico se congestiona y puede elevarse debido al edema papilar (o papiledema).
Sin embargo, cuando el estado de hipertensión sistémica está mal controlado con la terapia correcta durante un período prolongado, suelen aparecer hemorragias puntiformes (llamadas "llama") y edema de retina. De esta forma, asociada a la hipertensión crónica, prevalecen las características de la retinopatía arterioesclerótica (por ejemplo, tortuosidad vascular y compresión a nivel de las intersecciones entre vasos arteriales y venosos).
Con la progresión adicional de la hipertensión a nivel retiniano, es posible encontrar el depósito de exudados duros y el sufrimiento isquémico de las células retinianas que, al morir, se depositan en nódulos algodonosos y drusas.
A tener en cuenta: la hipertensión es un factor de riesgo para otras enfermedades oculares, como la retinopatía diabética y las oclusiones arteriales y venosas de la retina.
Síntomas
En la etapa inicial, la retinopatía hipertensiva generalmente no causa síntomas.
Sin embargo, en las etapas avanzadas de la enfermedad, la visión puede volverse borrosa y las imágenes distorsionadas. La retina, de hecho, ya no nutrida y oxigenada suficientemente, sufre una degeneración.
En presencia de hemorragias maculares o edema del disco óptico, aparecen estrechamiento del campo visual, escotomas y fenómenos lumínicos (destellos o moscas voladoras), dolor ocular, dolor de cabeza y discapacidad visual severa.
Diagnóstico
Dado que no causa síntomas obvios, no es nada fácil identificar esta condición patológica, especialmente en la fase inicial. La gravedad de las lesiones retinianas está relacionada con el cuadro general (es decir, la duración y gravedad de la hipertensión arterial sistémica).
El diagnóstico de la retinopatía hipertensiva se basa en la anamnesis y en la exploración del fondo de ojo, que evalúa el tamaño y recorrido de los vasos sanguíneos que irrigan la retina y constata la posible presencia de lesiones, como hemorragias y áreas isquémicas.
En las etapas iniciales de la enfermedad, esta investigación permite encontrar un estrechamiento arteriolar generalizado o localizado, con una reducción de la relación entre el calibre de las arteriolas y las vénulas retinianas. En etapas posteriores se aprecian hemorragias superficiales de llama y pequeños focos blancos de isquemia retiniana (exudados algodonosos).
Si la retinopatía deriva, por el contrario, de una "hipertensión crónica mal controlada, la evaluación puede demostrar la presencia de alteraciones a nivel de cruces arteriovenosos, edema difuso o focal y arteriosclerosis con hiperplasia y engrosamiento de la pared vascular". Estas evaluaciones pueden realizarse fluorangiografía retiniana (angiografía fluoresceínica) para resaltar las alteraciones tempranas de los vasos retinianos y estudiar la evolución de la enfermedad.
Clasificación clínica
En base a las alteraciones del fondo de ojo, la evolución de la retinopatía hipertensiva se clasifica clínicamente en 4 estadios:
- 1ª etapa: se caracteriza por un estrechamiento arteriolar leve y difuso a nivel de la retina.
- 2ª etapa: se acentúa la vasoconstricción (tanto difusa como focal) y las arteriolas maculares se vuelven tortuosas; en el árbol vascular se observan algunos signos peculiares provocados por la alteración de la relación entre los vasos arteriales y venosos a nivel de sus intersecciones. Por ejemplo, se observa aplastamiento y estrechamiento segmentario: la vena aparece "pellizcada" o sufre un desplazamiento brusco tras el cruce arteriovenoso, debido a la compresión que ejerce la arteria que se le arroja. En otros casos se crea una ingurgitación sanguínea que hace que la avena sea más espesa y tortuosa antes del cruce, mientras que una vez pasado este punto es más fina y recta, aunque en ocasiones se produce una "oclusión vascular total".
- 3ª etapa: ya no se observan alteraciones solo a nivel de los vasos; en la parte posterior del ojo, de hecho, aparecen hemorragias por llama, edema retiniano difuso y exudados "algodoneros" (es decir, manchas blanquecinas, con márgenes descoloridos, que corresponden a áreas no perfundidas o sujetas a microinfartos). En la fase de la retinopatía hipertensiva, también es posible encontrar exudados "duros" y amarillentos, debido al depósito de sustancias lipoproteicas, provenientes de las extravasaciones de los vasos retinianos, con márgenes claros y de diversas formas. Cuando el edema y los exudados afectan a la mácula se Hablamos de "estrella macular", una condición asociada con una discapacidad visual severa.
- 4ª etapa: surge hinchazón de la cabeza del nervio óptico (papiledema por estasis) y es posible el desprendimiento exudativo de la retina. En esta fase, se encuentran cambios en el color y reflejos oftalmoscópicos de las arterias para la esclerosis de la pared del vaso. Los vasos afectados por modestas alteraciones aparecen con un reflejo de "hilo de cobre" y tienen un calibre reducido; por otro lado, cuando se produce hiperplasia y engrosamiento de las paredes vasculares, el tono se vuelve plateado (las modificaciones escleróticas de las arterias retinianas hacen que el reflejo de la luz sea amplio y opaco). La cuarta etapa de la retinopatía hipertensiva se asocia típicamente con uremia o hipertensión maligna.
Tratamiento
La retinopatía hipertensiva se maneja principalmente mediante el control de la hipertensión, abordaje que normalmente previene la progresión de las lesiones, por lo que la farmacoterapia coincide con la establecida para el aumento de la presión arterial sistémica.
En caso de deterioro visual grave, puede ser útil la inyección intravítrea de corticosteroides o antagonistas del factor de crecimiento endotelial vascular (VEGF). En las etapas más avanzadas de la retinopatía hipertensiva, el tratamiento con láser fotocoagulativo puede estar indicado para destruir las áreas retinianas isquémicas. En esta situación, sin embargo, la recuperación visual es difícil.
Quien es hipertenso, debe someterse regularmente a un control periódico del fondo de ojo por parte del oftalmólogo; este examen puede proporcionar, de hecho, una "información sobre" la evolución del estado hipertensivo a nivel retiniano y permite verificar el grado de efectividad de la terapia.

.jpg)

-a-cosa-serve.jpg)

















---video.jpg)