Ingredientes activos: Imiquimod
Crema Aldara 5%
¿Por qué se usa Aldara? ¿Para qué sirve?
La crema Aldara se puede utilizar en tres situaciones diferentes.
Su médico puede recetarle la crema Aldara para tratar:
- Condilomas (condilomas acuminata) que aparecen en la superficie de los genitales (órganos sexuales) y alrededor del ano (área perianal)
- Carcinoma superficial de células basales.
Es un cáncer de piel común de crecimiento lento con muy pocas posibilidades de diseminarse a otras partes del cuerpo. Suele presentarse en personas de edad avanzada o de mediana edad, sobre todo con piel clara, y se debe a una exposición excesiva a la luz solar. Si no se trata, el carcinoma de células basales puede tener efectos desfigurantes, especialmente en la cara. Por tanto, es importante reconocer esto e intervenir pronto.
- Queratosis actínica.
La queratosis actínica se caracteriza por áreas rugosas de la piel que se encuentran en personas que han estado excesivamente expuestas a la luz solar durante su vida. Algunos de ellos son de color, otros son grisáceos, rosados, rojos o marrones. Pueden ser planas y parcialmente superpuestas, o elevadas, ásperas, duras y verrugosas. Aldara solo debe utilizarse para queratosis actínicas planas de la cara y el cuero cabelludo en pacientes con un sistema inmunológico sano, cuando su médico haya decidido que Aldara es el tratamiento más adecuado para usted.
La crema Aldara ayuda al sistema inmunológico de tu cuerpo a producir sustancias fisiológicas que ayudan a combatir el carcinoma basocelular superficial, la queratosis actínica o el virus responsable de las verrugas.
Contraindicaciones Cuándo no se debe usar Aldara
No use la crema Aldara:
- En caso de hipersensibilidad (alergia) al imiquimod (principio activo) oa alguno de los componentes de la crema Aldara.
Niños y adolescentes:
- No se recomienda su uso en niños y adolescentes.
Precauciones de uso Lo que necesita saber antes de tomar Aldara
- Si ha utilizado anteriormente la crema Aldara u otro medicamento similar, informe a su médico antes de iniciar este tratamiento.
- Informe a su médico si tiene enfermedades del sistema inmunológico.
- No use la crema Aldara hasta que la zona a tratar haya cicatrizado después de un tratamiento médico o quirúrgico previo.
- Evite el contacto con los ojos, labios y fosas nasales. En caso de contacto accidental, retirar la crema enjuagando con agua.
- No aplique la crema en áreas internas.
- No aplique más crema de la recetada por su médico.
- No cubra las verrugas con vendajes o similares después de aplicar la crema Aldara.
- Si siente molestias en el área afectada, lave la crema con agua y jabón suave. Tan pronto como desaparezca el problema, puede reanudar sus aplicaciones.
- Informe a su médico si tiene recuentos sanguíneos anormales (recuentos de células sanguíneas).
Debido a la forma en que actúa la crema Aldara, existe la posibilidad de que la crema empeore la inflamación preexistente en el área de tratamiento.
- Si está recibiendo tratamiento para verrugas genitales, siga estas precauciones adicionales:
Los hombres con verrugas debajo del prepucio deben retraer el prepucio y lavar la parte inferior a diario. Si este lavado no se realiza a diario, es muy probable que aparezcan síntomas de endurecimiento del edema y pérdida del revestimiento de la piel con la consiguiente dificultad para retraer el prepucio. Si experimenta estos síntomas, interrumpa el tratamiento inmediatamente e informe a su médico.
Si tiene heridas abiertas: no inicie el tratamiento con Aldara crema hasta que hayan cicatrizado por completo.
Si tiene verrugas internas: No use la crema Aldara en la uretra (la abertura a través de la cual pasa la orina), la vagina, el cuello uterino o cualquier lugar dentro del ano (recto). No use este medicamento para más de un ciclo de tratamiento si su médico le ha diagnosticado problemas graves del sistema inmunológico, ya sea debido a la enfermedad o debido a los medicamentos que ya está usando.
Si es VIH positivo, debe informar a su médico, ya que se ha demostrado que la crema Aldara tiene una eficacia limitada en esta categoría de pacientes.
Si decide tener relaciones sexuales mientras las verrugas aún están presentes, aplique la crema Aldara después, no antes, de las relaciones sexuales. La crema Aldara puede dañar los condones o los diafragmas, por lo que no debe dejarse en la piel durante las relaciones sexuales. Recuerde que la crema Aldara no protege contra el riesgo de transmisión del VIH u otras enfermedades de transmisión sexual.
- Si está en tratamiento por carcinoma de células basales o queratosis actínica, siga estas precauciones adicionales
No utilice lámparas o camas solares y evite la exposición al sol tanto como sea posible durante el tratamiento con la crema Aldara. Use ropa protectora y sombreros de ala ancha cuando salga de la casa.
Durante la terapia con crema de Aldara y hasta que cicatrice, es probable que el área de tratamiento tenga un aspecto muy diferente al de la piel normal.
Interacciones ¿Qué medicamentos o alimentos pueden cambiar el efecto de Aldara?
Informe a su médico o farmacéutico si está tomando o ha tomado recientemente otros medicamentos, incluso los adquiridos sin receta.
No se conocen medicamentos que sean incompatibles con la crema Aldara.
Advertencias Es importante saber que:
Embarazo y lactancia:
Consulte a su médico o farmacéutico antes de tomar cualquier medicamento.
Debe informar a su médico si está embarazada o planea quedar embarazada, quien luego le explicará los riesgos y beneficios de usar la crema Aldara durante el embarazo. Los estudios en animales no han indicado ningún efecto nocivo directo o indirecto durante el embarazo.
No amamante durante el tratamiento con Aldara crema, ya que se desconoce si el imiquimod se excreta en la leche materna.
Información importante sobre algunos de los componentes de la crema Aldara:
El hidroxibenzoato de metilo (E218) y el hidroxibenzoato de propilo (E216) pueden causar reacciones alérgicas (posiblemente retardadas). El alcohol cetílico y estearílico puede provocar reacciones cutáneas locales (como dermatitis de contacto).
Dosis, método y momento de administración Cómo usar Aldara: Posología
Niños y adolescentes:
No se recomienda su uso en niños y adolescentes.
Adultos:
Utilice siempre la crema Aldara exactamente como le haya indicado su médico. Si no está seguro, consulte a su médico o farmacéutico.
Lávese bien las manos antes y después de aplicar la crema.
No cubra la zona tratada con vendajes o parches después de aplicar la crema Aldara. Abra un sobre nuevo cada vez que use la crema. Deseche el sobre con la crema sobrante del uso No deje el sobre abierto para su uso posterior.
La frecuencia y duración del tratamiento son diferentes según se trate de verrugas genitales, carcinoma basocelular o queratosis actínica (ver instrucciones específicas para cada indicación).
Instrucciones de aplicación de la crema Aldara
- Si está recibiendo tratamiento para verrugas genitales:
Instrucciones de solicitud - (lunes, miércoles y viernes)
- Antes de acostarse, lávese las manos y el área a tratar con agua y jabón suave. Secar bien.
- Abra un sobre nuevo y exprima un poco de crema en las yemas de los dedos.
- Aplicar una fina capa de crema Aldara sobre la zona de las verrugas previamente lavada y seca y masajear suavemente hasta que la crema se absorba por completo.
- Después de aplicar la crema, deseche el sobre abierto y lávese las manos con agua y jabón.
- Deje la crema Aldara sobre las verrugas durante unas 6-10 horas. Evite bañarse o ducharse durante este tiempo.
- Después de aproximadamente 6-10 horas, lave el área de aplicación de la crema Aldara con agua y jabón suave.
Aplicar la crema Aldara 3 veces por semana. Por ejemplo, aplique la crema los lunes, miércoles y viernes.Cada sobre contiene una cantidad de crema suficiente para cubrir una superficie de verrugas de 20 cm2.
Los hombres con verrugas ubicadas debajo del prepucio deberán retraerlo y lavar el área todos los días (consulte la sección “Tenga especial cuidado”).
Continúe usando la crema Aldara de acuerdo con las instrucciones hasta que las verrugas estén completamente curadas (aproximadamente la mitad de las mujeres y los hombres que logran una recuperación completa se someten al tratamiento durante 8 y 12 semanas respectivamente, aunque, en algunos casos, las verrugas pueden cicatrizar). 4 semanas de tratamiento).
No use la crema Aldara durante más de 16 semanas para tratar cada episodio de verrugas.
Si tiene la sensación de que el efecto de la crema Aldara es demasiado fuerte o demasiado débil, comuníqueselo a su médico o farmacéutico.
- Si está en tratamiento para el carcinoma de células basales:
Instrucciones de solicitud - (lunes, martes, miércoles, jueves y viernes) 1
- Antes de acostarse, lávese las manos y el área a tratar con agua y jabón suave. Secar bien.
- Abra un sobre nuevo y exprima un poco de crema en las yemas de los dedos.
- Aplique la crema Aldara en la zona afectada y 1 cm (aproximadamente 0,5 pulgadas) de la zona circundante. Masajea ligeramente la zona hasta que la crema se absorba por completo.
- Después de aplicar la crema, deseche el sobre abierto y lávese las manos con agua y jabón.
- Deje la crema Aldara sobre la piel durante unas 8 horas. Evite bañarse o ducharse durante este tiempo. 6. Después de aproximadamente 8 horas, lave el área de aplicación de la crema Aldara con agua y jabón suave.
Aplicar suficiente crema Aldara para cubrir la zona a tratar y 1 cm de la zona circundante, todos los días durante 5 días consecutivos a la semana durante 6 semanas. Por ejemplo, aplique la crema de lunes a viernes. No aplique la crema los sábados y domingos.
- Si está en tratamiento para la queratosis actínica.
Instrucciones de solicitud - (lunes, miércoles y viernes)
- Antes de acostarse, lávese las manos y el área a tratar con agua y jabón suave. Secar bien.
- Abra un sobre nuevo y exprima un poco de crema en las yemas de los dedos.
- Aplicar la crema solo en la zona afectada. Masajea ligeramente la zona hasta que la crema se absorba por completo.
- Después de aplicar la crema, deseche el sobre abierto y lávese las manos con agua y jabón.
- Deje la crema Aldara sobre la piel durante unas 8 horas. Evite bañarse o ducharse durante este tiempo.
- Después de aproximadamente 8 horas, lave el área de aplicación de la crema Aldara con agua y jabón suave.
Aplicar la crema Aldara 3 veces por semana. Por ejemplo, aplique la crema los lunes, miércoles y viernes. Cada sobre contiene suficiente crema para cubrir un área de 25 cm2 (aproximadamente 4 pulgadas2). Continúe el tratamiento durante 4 semanas. Cuatro semanas después de finalizado el primer tratamiento, el médico examinará la piel. Si las lesiones no han desaparecido, es posible que se requieran 4 semanas adicionales de tratamiento.
Sobredosis Qué hacer si ha tomado demasiado Aldara
Si usa más crema Aldara del que debiera:
Eliminar el exceso lavándolo con un jabón suave y agua. Cuando haya desaparecido cualquier reacción cutánea, se puede reanudar el tratamiento. En caso de ingestión accidental de Aldara crema, consulte con su médico.
Si olvidó usar la crema Aldara:
En caso de omitir una dosis, aplique la crema lo antes posible y continúe según el horario preestablecido.
No aplique la crema más de una vez al día.
Si tiene más preguntas sobre el uso de este producto, consulte a su médico o farmacéutico.
Efectos secundarios ¿Cuáles son los efectos secundarios de Aldara?
La frecuencia de las reacciones adversas se define de la siguiente manera:
Efectos adversos muy frecuentes (pueden afectar a más de 1 de cada 10 pacientes)
Efectos adversos frecuentes (pueden afectar a menos de 1 de cada 10 pacientes)
Efectos adversos poco frecuentes (pueden afectar a menos de 1 de cada 100 pacientes).
Efectos adversos raros (pueden afectar a menos de 1 de cada 1.000 pacientes).
Efectos adversos muy raros (pueden afectar a menos de 1 de cada 10.000 pacientes).
Como todos los medicamentos, Aldara puede producir efectos adversos, aunque no todas las personas los sufran.
Si se siente mal mientras toma Aldara crema, informe a su médico o farmacéutico lo antes posible.
Algunos pacientes han observado cambios en el color de la piel en la zona donde se aplicó la crema Aldara. Si bien estos cambios generalmente tienden a mejorar con el tiempo, para algunos pacientes pueden ser de naturaleza permanente.
Si su piel reacciona mal a la aplicación de la crema Aldara, detenga el tratamiento, lave la zona con agua y un jabón suave y consulte a su médico o farmacéutico.
En algunos pacientes se ha demostrado una reducción del número de células sanguíneas. Una disminución en la cantidad de células sanguíneas puede hacerlo más susceptible a las infecciones, puede hacer que se le formen moretones con más facilidad o le cause fatiga.
En raras ocasiones se han notificado reacciones cutáneas graves. Si nota lesiones o parches en la piel, que comienzan como pequeñas áreas rojas y aumentan para volverse similares a pequeñas lesiones en forma de diana acompañadas de síntomas como picazón, fiebre, malestar general, problemas en las articulaciones, alteraciones visuales, ardor, dolor o picazón en los ojos y dolor en la boca, deje de usar Aldara crema e informe a su médico de inmediato.
En un pequeño número de pacientes, se ha producido pérdida de cabello en el área tratada o en el área circundante.
Si alguno de los efectos adversos se agrava o si nota cualquier efecto adverso no mencionado en este prospecto, informe a su médico o farmacéutico.
- Si está recibiendo tratamiento para verrugas genitales:
Muchos de los efectos indeseables de la crema Aldara se deben a su acción local sobre la piel.
Los efectos muy frecuentes incluyen enrojecimiento (en el 61% de los pacientes), erosiones (en el 30% de los pacientes), descamación e hinchazón. También es posible que se produzcan induraciones subcutáneas, pequeñas ulceraciones, formación de costras durante el proceso de cicatrización y pequeñas ampollas subcutáneas. También puede experimentar picor (en el 32% de los pacientes), ardor (en el 26% de los pacientes) o dolor (en el 8% de los pacientes) en las zonas donde se aplica la crema Aldara. La mayoría de estas reacciones son moderadas. Y la piel reaparece. a la normalidad dentro de las 2 semanas posteriores al cese de las aplicaciones.
En algunas pacientes (4% o menos) se han notificado dolores de cabeza, fiebre y síndrome gripal, y dolores musculares y articulares: prolapso uterino; dolor durante el coito en mujeres; dificultades eréctiles; aumento de la sudoración; sensación de náuseas; síntomas del estómago y del intestino; pitidos o pitidos en los oídos; enrojecimiento; cansancio; mareo; migraña; hormigueo; insomnio, depresión; falta de apetito; glándulas agrandadas; infecciones bacterianas, fúngicas y virales (por ejemplo, herpes labial); infecciones vaginales y candidiasis de la vía oral; tos y resfriados con dolor de garganta.
En muy raras ocasiones se han producido reacciones graves o dolorosas, especialmente en casos de uso excesivo del producto en comparación con la cantidad recomendada. Las reacciones cutáneas dolorosas en la abertura vaginal han dificultado la micción de las mujeres. Si ocurren tales situaciones, debe buscar atención médica de inmediato.
- Si está en tratamiento por carcinoma de células basales:
Muchos de los efectos secundarios de la crema Aldara se deben a su acción local sobre la piel. Las reacciones cutáneas locales pueden ser una señal de que el medicamento está funcionando correctamente.
Con mucha frecuencia, se puede sentir un ligero picor en la piel tratada.
Los efectos comunes incluyen: hormigueo, pequeña hinchazón de la piel, dolor, ardor, irritación, sangrado, enrojecimiento o sarpullido.
Si una reacción cutánea se vuelve excesivamente molesta durante el curso del tratamiento, comuníquese con su médico. Es posible que le aconsejen que deje de aplicar la crema Aldara durante unos días. Si tiene pus u otros signos de infección, hable con su médico. Además de las reacciones cutáneas, otros efectos comunes son inflamación de los ganglios linfáticos y dolor de espalda.
Con poca frecuencia, algunos pacientes han informado cambios en el lugar de aplicación (secreción, inflamación, hinchazón, formación de costras, lesiones cutáneas, ampollas, dermatitis) o irritabilidad, náuseas, sequedad de boca, síntomas de gripe y fatiga.
- Si está en tratamiento para la queratosis actínica.
Muchos de los efectos secundarios de la crema Aldara se deben a su acción local sobre la piel. Las reacciones cutáneas locales pueden ser una señal de que el medicamento está funcionando correctamente.
Muy a menudo, se puede sentir un ligero picor en la piel tratada.
Los efectos comunes incluyen: dolor, ardor, irritación o enrojecimiento. Si una reacción cutánea se vuelve excesivamente molesta durante el curso del tratamiento, comuníquese con su médico. Esto puede aconsejarle que deje de aplicar la crema Aldara durante unos días (es decir, que descanse un poco del tratamiento).
Si tiene pus u otros signos de infección, hable con su médico. Además de las reacciones cutáneas, otros efectos comunes son dolor de cabeza, anorexia, náuseas, dolores musculares y articulares y fatiga.
Con poca frecuencia, algunos pacientes han observado cambios en el lugar de aplicación (sangrado, inflamación, secreción, sensibilización, edema, pequeña hinchazón de la piel, escalofríos, formación de costras o cicatrices, ulceración o sensación de calor o malestar) o inflamación del revestimiento nasal. , congestión nasal, síntomas de gripe o gripe, depresión, irritación de los ojos, párpados hinchados, dolor de garganta, diarrea, queratosis actínica, enrojecimiento, hinchazón de la cara, úlceras, dolor en las extremidades, fiebre, debilidad o temblores.
Caducidad y retención
Mantener fuera del alcance y de la vista de los niños.
No conservar por encima de 25 ° C.
No lo use después de la fecha de caducidad indicada en el paquete.
Una vez abiertos, los sobres no deben reutilizarse.
Los medicamentos no se deben tirar por los desagües ni a la basura. Pregunte a su farmacéutico cómo deshacerse de los envases y de los medicamentos que no necesita, ya que esto ayudará a proteger el medio ambiente.
Composición de Aldara Cream
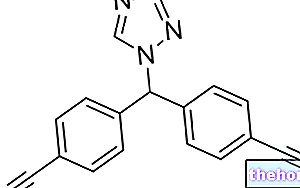
- El ingrediente activo es Imiquimod. Cada sobre contiene 250 mg de crema (100 mg de crema contienen 5 mg de imiquimod).
- Los demás componentes son: ácido isoesteárico, alcohol bencílico, alcohol cetílico, alcohol estearílico, vaselina blanca, polisorbato 60, estearato de sorbitán, glicerol, hidroxibenzoato de metilo (E218), hidroxibenzoato de propilo (E216), goma xantana, agua purificada.
Aspecto de Aldara Cream y contenido del envase
- Cada sobre de crema Aldara al 5% contiene 250 mg de una crema de color blanco amarillento.
- Cada paquete contiene 12 o 24 sobres de papel de aluminio / poliéster de un solo uso. Es posible que no se comercialicen todos los tamaños de envases.
Prospecto fuente: AIFA (Agencia Italiana de Medicamentos). Contenido publicado en enero de 2016. Es posible que la información presente no esté actualizada.
Para tener acceso a la versión más actualizada, es recomendable acceder al sitio web de la AIFA (Agencia Italiana de Medicamentos). Descargo de responsabilidad e información útil.
01.0 NOMBRE DEL MEDICAMENTO
ALDARA 5% CREMA
02.0 COMPOSICIÓN CUALITATIVA Y CUANTITATIVA
Cada sobre de 250 mg de crema contiene 12,5 mg de imiquimod (5%).
100 mg de crema contienen 5 mg de imiquimod.
Excipientes:
hidroxibenzoato de metilo (E218)
hidroxibenzoato de propilo (E216)
alcohol cetílico
alcohol esterilizado
Para consultar la lista completa de excipientes, ver sección 6.1.
03.0 FORMA FARMACÉUTICA
Crema
Crema de color blanco amarillento
04.0 INFORMACIÓN CLÍNICA
04.1 Indicaciones terapéuticas
La crema de imiquimod está indicada para el tratamiento tópico de:
Verrugas acuminadas externas genitales y perianales (condiloma acuminado) en pacientes adultos
Carcinomas basocelulares superficiales pequeños (sBCC) en pacientes adultos
Queratosis actínicas (QA) no hipertróficas, no hiperqueratósicas clínicamente típicas presentes en la cara y el cráneo en pacientes adultos inmunocompetentes, cuando el tamaño o el número de lesiones limitan la "eficacia y / o aceptabilidad" de la crioterapia o cuando otras opciones de tratamiento tópico son contraindicado o no apropiado.
04.2 Posología y forma de administración
Dosis
La frecuencia de aplicación y la duración del tratamiento con imiquimod crema varían según las diferentes indicaciones.
Verrugas genitales externas en pacientes adultos:
La crema de imiquimod debe aplicarse 3 veces por semana (ejemplo: lunes, miércoles y viernes, o martes, jueves y sábado) antes de acostarse y debe permanecer en la piel durante un período de 6 a 10 horas.
El tratamiento con crema de imiquimod debe continuar hasta que desaparezcan las verrugas genitales o perianales visibles o durante un máximo de 16 semanas por episodio de verrugas.
Para conocer la cantidad a aplicar, consulte la sección 4.2 Método de aplicación.
Carcinomas superficiales de células basales en pacientes adultos:
Aplicar la crema de imiquimod durante 6 semanas, 5 veces por semana (ejemplo: de lunes a viernes) antes de acostarse y dejar actuar sobre la piel unas 8 horas.
Para conocer la cantidad a aplicar, consulte la sección 4.2 Método de aplicación.
Queratosis actínica en pacientes adultos
El tratamiento debe ser iniciado y controlado por un médico. La crema de imiquimod debe aplicarse 3 veces por semana (ejemplo: lunes, miércoles y viernes) durante 4 semanas, antes de acostarse y dejar actuar sobre la piel por un período de aproximadamente 8 horas. Se debe aplicar una dosis suficiente de crema para cubrir el área a tratar. Se debe evaluar la curación de la queratosis actínica después de las próximas 4 semanas de suspensión del tratamiento. Si persisten los signos de queratosis actínica en el área tratada, se debe repetir el tratamiento para 4 semanas más.
La dosis máxima recomendada es un sobre. La duración máxima recomendada del tratamiento es de 8 semanas.
Se debe considerar una "interrupción del tratamiento si se producen reacciones inflamatorias locales intensas (ver sección 4.4) o si se detecta una" infección "en el área tratada. En este último caso, se deben tomar las medidas adecuadas. Cada período de tratamiento no debe exceder las 4 semanas, incluso en el caso de dosis omitidas o períodos de abstinencia.
Si la lesión o lesiones tratadas muestran una respuesta incompleta al examen de hacer un seguimiento 4-8 semanas después del segundo período de tratamiento, se debe utilizar una terapia diferente (ver sección 4.4).
Información aplicable a todas las indicaciones:
Si se omite una dosis, el paciente debe aplicar la crema lo antes posible, continuando según el horario establecido. Sin embargo, la crema no debe aplicarse más de una vez al día.
Pacientes pediátricos
No se recomienda el uso de imiquimod en pacientes pediátricos No existen datos disponibles sobre el uso de imiquimod en niños y adolescentes en las indicaciones aprobadas.
Aldara no debe utilizarse en niños con molusco contagioso debido a la falta de eficacia en esta indicación (ver sección 5.1).
Procedimiento de solicitud
Verrugas genitales externas:
La crema de imiquimod debe aplicarse en la zona afectada por las verrugas, previamente lavada, en una capa fina, masajeando hasta su total absorción. Aplicar el producto solo en las zonas afectadas, evitando cuidadosamente la aplicación en las superficies internas. La crema de imiquimod debe aplicarse antes de acostarse. Durante las 6 - 10 horas de tratamiento se debe evitar el baño y la ducha. Pasado este tiempo es imprescindible que La crema de imiquimod se elimina con el uso de agua y jabón suave.
La aplicación de una cantidad excesiva de crema o el contacto prolongado de la crema con la piel puede provocar reacciones graves en la zona de aplicación (ver secciones 4.4, 4.8 y 4.9). Un sobre de un solo uso es suficiente para cubrir un área de verrugas de 20 cm2. Una vez abiertos, los sobres no deben reutilizarse, lávese bien las manos antes y después de aplicar la crema.
El tratamiento de las verrugas en hombres no circuncidados debe ir precedido de la retracción del prepucio y acompañado de un lavado diario de la zona (ver sección 4.4).
Carcinomas superficiales de células basales:
Antes de aplicar la crema de imiquimod, los pacientes deben lavar la zona a tratar con agua y jabón suave, secándola bien. Aplicar una dosis de crema suficiente para cubrir la zona de tratamiento, extendiendo la aplicación sobre la piel alrededor del tumor por un centímetro. La crema se debe aplicar ejerciendo un ligero masaje sobre la zona a tratar hasta su total absorción. La crema debe aplicarse antes de acostarse y dejar actuar sobre la piel durante unas 8 horas. Evite las duchas o baños durante este tiempo. Después de este período, es esencial que la crema de imiquimod se lave con agua y jabón suave.
Una vez abiertos, los sobres no deben reutilizarse. Lávese bien las manos antes y después de aplicar la crema.
La respuesta al tratamiento del tumor con crema de imiquimod debe evaluarse 12 semanas después del final del tratamiento. Si la respuesta del tumor al tratamiento es incompleta, se debe utilizar una terapia diferente (ver sección 4.4).
Si la reacción cutánea local a la crema de imiquimod provoca un malestar excesivo en el paciente o se observan infecciones en el lugar de tratamiento, las aplicaciones pueden suspenderse durante varios días (ver sección 4.4). En el caso de infecciones, se deben tomar medidas adicionales apropiadas.
Queratosis actínica:
Antes de aplicar la crema de imiquimod, los pacientes deben lavar el área a tratar con agua y jabón suave y luego secar completamente. Aplicar una dosis de crema suficiente para cubrir la zona a tratar, la crema se debe aplicar ejerciendo un ligero masaje sobre la zona a tratar hasta su total absorción.
La crema debe aplicarse antes de acostarse y dejar actuar sobre la piel durante unas 8 horas. Evite las duchas o baños durante este tiempo. Pasado este tiempo es imprescindible que la crema de imiquimod se elimine con el uso de un jabón suave y agua. Una vez abiertos los sobres no se deben reutilizar. Lavarse bien las manos antes y después de aplicar la crema.
04.3 Contraindicaciones
Hipersensibilidad al principio activo oa alguno de los excipientes.
04.4 Advertencias especiales y precauciones de uso apropiadas
Verrugas genitales externas, carcinoma basocelular superficial y queratosis actínica:
Evite el contacto con ojos, labios y fosas nasales.
Es posible que la crema de imiquimod provoque una "exacerbación de los procesos inflamatorios de la piel".
La crema de imiquimod debe usarse con precaución en pacientes con enfermedades autoinmunes (ver sección 4.5). Se debe realizar un análisis de beneficio / riesgo antes de tratar a estos pacientes con imiquimod en relación con la posibilidad de que su enfermedad autoinmune empeore. La crema de imiquimod debe usarse con precaución en pacientes con trasplante de órganos (ver sección 4.5). Se debe realizar un análisis de riesgo / beneficio para el tratamiento con imiquimod de estos pacientes asociado con la posibilidad de rechazo de órganos o reacción inmunológica de injerto contra huésped.
No se recomienda el tratamiento con crema de imiquimod hasta que la piel, previamente sometida a cualquier otro tratamiento farmacológico o quirúrgico, haya logrado una cicatrización completa. La aplicación sobre la piel lesionada puede provocar la absorción sistémica de imiquimod, lo que aumenta el riesgo de reacciones adversas (ver secciones 4.8 y 4.9).
No se recomienda el uso de vendajes oclusivos durante el tratamiento de verrugas genitales y perianales con crema de imiquimod.
Los excipientes hidroxibenzoato de metilo (E218), hidroxibenzoato de propilo (E216), alcohol cetílico y alcohol estearílico pueden provocar reacciones alérgicas.
En raras ocasiones, pueden producirse reacciones inflamatorias locales intensas con exudado o erosión, incluso después de algunas aplicaciones de crema de imiquimod. Las reacciones inflamatorias locales pueden ir acompañadas o incluso precedidas de síntomas similares a los de la gripe sistémica con malestar, pirexia, náuseas, mialgia y rigidez. En este caso, se debe considerar la interrupción del tratamiento Imiquimod debe usarse con precaución en pacientes con función hematológica alterada (ver sección 4.8 d).
Verrugas genitales externas:
Existen datos limitados sobre el uso de imiquimod crema en el tratamiento de hombres con verrugas localizadas debajo del prepucio. La tolerabilidad relativa de hombres no circuncidados tratados con imiquimod crema 3 veces por semana, siguiendo las reglas de higiene diaria del prepucio, se basa en una serie En otros estudios, en los que no se siguió la higiene diaria del prepucio, hubo dos casos graves de fimosis y un caso de estenosis que llevaron a la circuncisión.Por lo tanto, el tratamiento de esta población de pacientes solo se recomienda para aquellos hombres que puedan o quieran seguir las reglas de higiene diaria del prepucio. Los primeros síntomas de estenosis pueden incluir reacciones cutáneas locales (como erosión, ulceración, edema e induración) o dificultad creciente para retraer el prepucio. Suspenda el tratamiento inmediatamente si aparecen estos síntomas. Según los conocimientos actualmente disponibles, no se recomienda el tratamiento de las verrugas uretrales, intravaginales, cervicales, rectales o intraanales. No inicie la terapia con crema de imiquimod en tejidos con ulceración o heridas abiertas, hasta que el área afectada haya sanado por completo.
Son frecuentes las reacciones cutáneas locales como eritema, erosiones, excoriación / descamación y edema. También se han informado otras reacciones locales, como induraciones, ulceraciones, costras y ampollas. En caso de una reacción cutánea intolerable, retire la crema lavando el área con agua y jabón suave. El tratamiento con crema de imiquimod se puede reanudar cuando ceda la reacción cutánea.
El riesgo de reacciones cutáneas locales graves puede aumentar tras la aplicación de dosis superiores a las recomendadas (ver sección 4.2). Sin embargo, raras veces se han observado reacciones locales graves que requieren tratamiento y / o que causan incapacidad temporal en pacientes que han utilizado imiquimod de acuerdo con las instrucciones. Cuando estas reacciones han ocurrido en el meato uretral, algunas mujeres han experimentado dificultad para orinar, a veces con necesidad urgente de cateterismo y tratamiento del área afectada.
No hay experiencia clínica sobre el uso de crema de imiquimod después de tratamientos con otros medicamentos para las verrugas genitales o perianales aplicadas localmente.
La crema de imiquimod debe eliminarse de la piel antes de las relaciones sexuales. La crema de imiquimod podría dañar los condones o los diafragmas, por lo que no se recomienda el uso simultáneo de la crema de imiquimod.
Es aconsejable considerar métodos anticonceptivos alternativos.
En pacientes inmunodeprimidos, no se recomienda el tratamiento repetido con crema de imiquimod después de la reaparición de las verrugas.
Aunque los limitados datos disponibles mostraron una mayor tasa de reducción de verrugas en pacientes VIH positivos, la crema de imiquimod no demostró una eficacia similar en términos de desaparición de verrugas en este grupo de pacientes.
Carcinomas superficiales de células basales:
El imiquimod no se ha evaluado para el tratamiento del carcinoma de células basales localizado a menos de 1 cm de los párpados, la nariz, los labios y la línea del cabello.
Durante la terapia y hasta que cicatrice, es probable que la piel afectada se vea muy diferente a la piel normal. Las reacciones cutáneas locales son normales, pero estas reacciones generalmente disminuyen en intensidad durante el tratamiento o se resuelven después de suspender el tratamiento con crema de imiquimod. Existe una asociación entre la tasa de curación completa y la intensidad de las reacciones cutáneas locales (p. Ej., Eritema). Estas reacciones cutáneas locales pueden estar relacionadas con la estimulación de la respuesta inmunitaria local. Las aplicaciones pueden suspenderse durante varios días y el tratamiento con crema de imiquimod se puede suspender. se reanuda cuando la reacción cutánea ha remitido.
El resultado de la terapia se puede determinar después de la regeneración de la piel tratada, aproximadamente 12 semanas después de finalizado el tratamiento.
No hay experiencia clínica con el uso de crema de imiquimod en pacientes inmunodeprimidos.
No se dispone de experiencia clínica en pacientes con carcinomas basocelulares superficiales recidivantes o tratados previamente con otras terapias, por lo que no se recomienda el uso del fármaco en estos pacientes.
Los datos de un estudio clínico abierto indican que es menos probable que los tumores grandes (> 7,25 cm2) respondan al tratamiento con imiquimod.
El área superficial de la piel tratada debe protegerse de la exposición al sol.
Queratosis actínica
Las lesiones de queratosis actínica clínicamente atípicas o sospechosas de ser malignas deben biopsiarse para determinar el tratamiento adecuado.
El imiquimod no se ha evaluado para el tratamiento de las queratosis actínicas en los párpados, el interior de las fosas nasales u oídos o el área de los labios dentro del borde pigmentado.
Los datos disponibles sobre el uso de imiquimod para el tratamiento de queratosis actínicas en sitios anatómicos distintos de la cara y el cráneo son muy limitados. No se recomienda el uso para queratosis en antebrazos y manos, ya que los datos disponibles no apoyan la eficacia de imiquimod. para esta indicación.
No se recomienda el imiquimod para el tratamiento de las lesiones de queratosis actínica con hiperqueratosis o hipertrofia marcadas, como las induraciones de la piel.
Durante la terapia y hasta que cicatrice, es probable que la piel afectada se vea muy diferente a la piel normal. Las reacciones cutáneas locales son normales, pero generalmente disminuyen en intensidad durante el tratamiento o se resuelven después de suspender el tratamiento con crema de imiquimod. Existe una asociación entre el índice de recuperación completa y la intensidad de las reacciones cutáneas locales (p. Ej., Eritema). Estas reacciones cutáneas locales pueden estar relacionadas con la estimulación de la respuesta inmune local. La reacción cutánea local debería requerirlo, las aplicaciones pueden suspenderse durante varios días. El tratamiento con crema de imiquimod se puede reanudar cuando la reacción cutánea haya remitido.
Si se ha olvidado una o más dosis o después de un período de abstinencia, cada período de tratamiento no debe extenderse más allá de las 4 semanas.
El resultado clínico de la terapia se puede determinar después de la regeneración de la piel tratada, aproximadamente 4-8 semanas después del final del tratamiento.
No hay experiencia clínica con el uso de crema de imiquimod en pacientes inmunodeprimidos.
No se recomienda volver a tratar las queratosis actínicas curadas después de uno o dos ciclos de terapia y las recaídas, ya que no hay datos disponibles sobre ninguno de estos usos.
Los datos de un estudio clínico de etiqueta abierta indican que los sujetos con más de 8 lesiones de queratosis actínica muestran una incidencia reducida de curación completa en comparación con los pacientes con menos de 8 lesiones.
La superficie de la piel tratada debe protegerse de la exposición al sol.
04.5 Interacciones con otros medicamentos y otras formas de interacción
No se han realizado estudios de interacción, incluidos estudios con fármacos inmunosupresores. Las interacciones con fármacos sistémicos serían limitadas ya que la absorción cutánea de la crema de imiquimod es mínima.
Debido a sus propiedades inmunoestimulantes, la crema de imiquimod debe usarse con precaución en pacientes sometidos a terapia inmunosupresora (ver sección 4.4).
04.6 Embarazo y lactancia
No se dispone de datos clínicos sobre el uso de imiquimod durante el embarazo Los estudios en animales no indican efectos nocivos directos o indirectos con respecto a la gestación, el desarrollo embrionario o fetal, el parto o el desarrollo posnatal (ver párrafo 5.3). Tome precauciones cuando se prescriba en mujeres embarazadas.
No hubo un nivel cuantificable de imiquimod (> 5 ng / ml) en suero después de una dosis tópica única o repetida, por lo tanto, no es posible dar una recomendación específica para su uso durante la lactancia.
04.7 Efectos sobre la capacidad para conducir y utilizar máquinas
No se han realizado estudios sobre la capacidad para conducir y utilizar máquinas.
En base a las reacciones adversas notificadas en la sección 4.8, es poco probable que el tratamiento tenga algún efecto sobre la capacidad para conducir y utilizar máquinas.
04.8 Efectos indeseables
Descripción general:
Verrugas genitales externas:
En estudios clínicos realizados a una dosis de tres aplicaciones por semana, las reacciones medicamentosas indeseables encontradas con mayor frecuencia y probablemente o probablemente debidas al tratamiento con crema de imiquimod fueron las limitadas al área de aplicación en el lugar de las verrugas (33,7% de los casos). pacientes tratados con imiquimod). También se han informado algunas reacciones adversas sistémicas, como dolor de cabeza (3,7%), síntomas de gripe (1,1%) y mialgia (1,5%).
Las siguientes son reacciones adversas notificadas por 2292 pacientes tratados con crema de imiquimod en ensayos clínicos abiertos controlados con placebo. Tales eventos indeseables se consideran al menos en relación de causa y efecto probable con el tratamiento con imiquimod.
Carcinoma superficial de células basales:
En estudios realizados con 5 aplicaciones por semana, el 58% de los pacientes informaron al menos un evento adverso. Las reacciones adversas notificadas con más frecuencia y que se cree que pueden estar relacionadas con el tratamiento con imiquimod crema son las que se limitan al área de aplicación, con una frecuencia del 28,1%. Se han notificado algunas reacciones adversas sistémicas como dolor de espalda (1,1%) y síntomas de gripe (0,5%) en pacientes tratados con crema de imiquimod.
Las siguientes son reacciones adversas notificadas por 185 pacientes tratados con crema de imiquimod en ensayos clínicos de fase III controlados con placebo en carcinoma basocelular superficial. Tales eventos indeseables se consideran al menos en relación de causa y efecto probable con el tratamiento con imiquimod.
Queratosis actínica
En estudios de prerregistro con dosificación de 3 veces por semana para hasta dos ciclos de terapia por cada 4 semanas, el 56% de los pacientes tratados con imiquimod informaron al menos un evento adverso. Las reacciones adversas notificadas con más frecuencia durante estos estudios y que se cree que pueden estar relacionadas con el tratamiento con crema de imiquimod son los trastornos en el área de aplicación (22% de los pacientes tratados con imiquimod). Los pacientes tratados con imiquimod informaron algunas reacciones sistémicas adversas, incluida la mialgia (2%).
Las reacciones adversas notificadas por 252 pacientes tratados con imiquimod crema en ensayos clínicos de fase III controlados con placebo en queratosis actínica se enumeran a continuación. Es probable que tales reacciones adversas se consideren causa y efecto relacionados con el tratamiento con imiquimod.
b) Tabla de eventos adversos:
Las frecuencias se definen como Muy frecuentes (≥1 / 10), Frecuentes (≥1 / 100,
c) Eventos adversos que ocurren con frecuencia:
Verrugas genitales externas:
Se pidió a los investigadores de los ensayos clínicos controlados con placebo con la aplicación de crema de imiquimod 3 veces por semana que evaluaran los signos clínicos (reacciones cutáneas) indicados por el protocolo. Estas evaluaciones indican que las reacciones cutáneas locales más frecuentes fueron eritema (61%), erosión (30%), excoriación / descamación (23%) y edema (14%) (ver sección 4.4). Es probable que las reacciones cutáneas locales, como el eritema, sean el resultado de los efectos farmacológicos de la crema de imiquimod.
También se notificaron reacciones cutáneas a distancia, principalmente de naturaleza eritematosa, en estudios controlados con placebo (44%). Tales reacciones se observaron en sitios libres de verrugas, que probablemente habían entrado en contacto con la crema de imiquimod. La mayoría de las reacciones cutáneas fueron de intensidad leve o moderada y se resolvieron en las 2 semanas posteriores a la interrupción del tratamiento.
Sin embargo, en algunos casos estas reacciones han resultado ser graves y han requerido tratamiento y / o han causado discapacidad En casos muy raros, las reacciones graves en el meato uretral han dado lugar a disuria en mujeres (ver sección 4.4).
Carcinoma superficial de células basales:
Se pidió a los investigadores de los ensayos clínicos controlados con placebo con la aplicación de crema de imiquimod 5 veces por semana que evaluaran los signos clínicos (reacciones cutáneas) indicados por el protocolo. Estas evaluaciones indican que las reacciones cutáneas locales más comunes fueron eritema severo (31%), erosiones severas (13%) y costras e induración severas (19%). Es probable que las reacciones cutáneas locales, como el eritema, sean el resultado de los efectos farmacológicos de la crema de imiquimod.
Se han observado infecciones cutáneas durante el tratamiento con crema de imiquimod. Aunque no se han producido secuelas graves, siempre se debe considerar la posibilidad de infección de la piel lesionada.
Queratosis actínica
En estudios clínicos con imiquimod crema aplicada 3 veces por semana durante 4 u 8 semanas, los efectos secundarios en el lugar de aplicación fueron irritación del lugar de aplicación (14%) y ardor en la herida (5%). Eritema grave muy frecuente (24%) y formación de costras e induración graves (20%). Las reacciones cutáneas locales, como el eritema, son probablemente una extensión de los efectos farmacológicos de la crema de imiquimod. Ver las secciones 4.2 y 4.4 para obtener información sobre los períodos de suspensión. Se han observado infecciones de la piel durante el tratamiento con la crema de imiquimod. Si se producen secuelas graves, la posibilidad de Siempre se debe considerar la infección de la piel lesionada.
d) Eventos adversos aplicables a todas las indicaciones:
Se han notificado algunos casos de hipopigmentación e hiperpigmentación localizadas después del uso de crema de imiquimod. Estos cambios en el color de la piel podrían ser permanentes en algunos pacientes. En el seguimiento de 162 pacientes, 5 años después del final del tratamiento para el CCBc, se observó hipopigmentación leve. se observó en el 37% de los pacientes examinados e hipopigmentación moderada en el 6%, el 56% de estos pacientes no reveló hipopigmentación, no se registraron casos de hiperpigmentación.
Los estudios clínicos realizados sobre el uso de imiquimod para el tratamiento de la queratosis actínica han demostrado una frecuencia del 0,4% (5/1214) de alopecia en la zona tratada o en los alrededores. Después de la comercialización, hemos recibido informes de sospecha de alopecia en el curso del tratamiento del carcinoma basocelular superficial y verrugas genitales externas.
En los estudios clínicos se han observado reducciones en la hemoglobina, recuentos de glóbulos blancos y neutrófilos absolutos y plaquetas. Estas reducciones no se consideran clínicamente significativas en pacientes con reservas sanguíneas normales. No se han tenido en cuenta los pacientes con reservas sanguíneas reducidas. Después de la comercialización se han notificado reducciones de los parámetros hematológicos que requieren una intervención clínica, así como elevaciones de las enzimas hepáticas posteriores a la comercialización.
Se han notificado casos raros de exacerbación de enfermedades autoinmunes.
En los ensayos clínicos se han notificado casos raros de reacciones dermatológicas a medicamentos distantes del lugar de aplicación, incluido el eritema multiforme. poscomercialización incluyen eritema multiforme, síndrome de Steven Johnson y lupus eritematoso cutáneo.
e) Pacientes pediátricos:
Imiquimod se ha evaluado en ensayos clínicos controlados con pacientes pediátricos (ver secciones 4.2 y 5.1).
No se observaron reacciones sistémicas. Las reacciones en el lugar de administración ocurrieron con más frecuencia después de imiquimod que con placebo, sin embargo, la incidencia e intensidad de estas reacciones no fueron diferentes de las observadas en adultos dentro de las indicaciones autorizadas. No ocurrieron en pacientes pediátricos. Reacciones adversas graves debidas a imiquimod.
04.9 Sobredosis
Es poco probable que se produzca una sobredosis sistémica debida a la aplicación local de crema de imiquimod dada la mínima absorción cutánea. Los estudios en conejos han demostrado que solo una dosis cutánea superior a 5 g / kg es letal. La sobredosis cutánea prolongada de crema de imiquimod puede provocar reacciones cutáneas locales graves.
Después de una ingestión accidental, aparecen náuseas, vómitos, dolor de cabeza, mialgia y fiebre después de una dosis única de 200 mg de imiquimod, correspondiente al contenido de aproximadamente 16 sobres. El efecto secundario más grave informado tras la ingestión repetida de dosis ≥ 200 mg es la hipotensión, que se resuelve con la administración de líquidos por vía oral o intravenosa.
05.0 PROPIEDADES FARMACOLÓGICAS
05.1 Propiedades farmacodinámicas
Grupo farmacoterapéutico: agentes quimioterapéuticos tópicos, antivirales: código ATC: D06BB10.
Imiquimod es un modificador de la respuesta inmune. Los estudios sobre enlaces de saturación sugieren la existencia de un receptor de membrana para imiquimod en las células inmunes que responden. Imiquimod no tiene actividad antiviral directa. inducción de interferón alfa y otras citocinas En estudios clínicos, la inducción de interferón alfa y otras citocinas después de la aplicación de crema de imiquimod en el tejido de la verruga genital. Un estudio farmacocinético ha mostrado un aumento de los niveles sistémicos de interferón alfa y otras citocinas después de la aplicación tópica de imiquimod.
Verrugas genitales externas
Estudios clínicos
Los resultados de 3 estudios piloto de eficacia de fase III han demostrado que el tratamiento con imiquimod durante 16 semanas es significativamente más eficaz que el placebo para inducir la curación completa de las verrugas tratadas.
En 119 mujeres tratadas con imiquimod, la tasa de curación total fue del 60% en comparación con el 20% encontrado en 105 pacientes tratadas con placebo (IC del 95%: 20% - 61%, p
En 157 hombres tratados con imiquimod, el porcentaje de curaciones totales fue del 23% en comparación con el 5% encontrado en 161 pacientes tratados con placebo (IC del 95%: 3% - 36%, p
Carcinoma superficial de células basales:
Estudios clínicos:
La eficacia de imiquimod aplicado 5 veces por semana durante 6 semanas se evaluó en dos estudios clínicos doble ciego controlados con placebo. En el examen histológico, los tumores diana fueron carcinomas basocelulares superficiales primarios únicos con un tamaño mínimo de 0,5 cm2 y un tamaño máximo diámetro de 2 cm. Se excluyeron los tumores ubicados dentro de 1 cm de los ojos, la nariz, la boca, las orejas y la línea del cabello.
En un análisis acumulativo de los dos estudios, se observó curación histológica en el 82% (152/185) de los pacientes.En los casos en los que se incluyó la evaluación clínica, la curación a juzgar por el criterio de valoración clínico e histológico compuesto se observó en el 75% (139/185) de los pacientes. Estos resultados son estadísticamente significativos (p
Los datos de un estudio no controlado a largo plazo, abierto, de 5 años, indican que aproximadamente el 77,9% [IC del 95% (71,9%, 83,8%)] de todos los sujetos que se sometieron inicialmente al tratamiento se curaron clínicamente y permanecieron así durante 60 meses.
Queratosis actínica:
Estudios clínicos:
La eficacia de imiquimod aplicado 3 veces por semana durante uno o dos ciclos de 4 semanas separados por un período de suspensión de 4 semanas se evaluó en dos ensayos clínicos doble ciego controlados con placebo. Los pacientes presentaban lesiones de queratosis. Clínicamente típico, visible, discreto, no hiperqueratósicos, no hipertróficos, dentro de una zona de tratamiento de 25 cm2 en el cráneo o la cara calvos.Se trataron 4-8 lesiones de queratosis actínica. La incidencia de curación completa (imiquimod menos placebo) para los ensayos clínicos agrupados fue del 46,1% ( IC 39,0%, 53,1%).
Los datos recopilados con un año de diferencia de dos estudios observacionales combinados indican una tasa de recaída del 27% (35/128 pacientes) en aquellos pacientes clínicamente curados después de uno o dos ciclos de tratamiento. La incidencia de recaídas de una sola lesión fue del 5,6% (41/737). La incidencia correspondiente de recaídas para el placebo fue del 47% (8/17 pacientes) y del 7,5% (6/80 lesiones). La incidencia de progresión en el carcinoma de células escamosas ( SCC) se informó en el 1,6% (2/128 pacientes).
No hay datos sobre la incidencia de recaídas y la progresión de la enfermedad más allá de un año.
Pacientes pediátricos
Las indicaciones aprobadas: verrugas genitales externas, queratosis actínica y carcinoma basocelular superficial son afecciones que generalmente no se observan en la población pediátrica y, por lo tanto, no han sido estudiadas.
La crema Aldara se evaluó en 4 pacientes aleatorizados, controlados vs. vehículo, doble ciego en niños de 2 a 15 años con molusco contagioso (imiquimod n = 576, vehículo n = 313). Estos estudios no demostraron la eficacia de imiquimod en ninguno de los regímenes posológicos estudiados (3 veces por semana durante ≤ 16 semanas y 7 veces por semana durante ≤ 8 semanas).
05.2 Propiedades farmacocinéticas
Verrugas genitales externas, carcinoma basocelular superficial y queratosis actínica:
En los seres humanos, menos del 0,9% de una dosis única de imiquimod radiomarcado aplicado localmente se absorbió a través de la piel. La pequeña dosis absorbida del fármaco se excretó inmediatamente por las vías urinaria y fecal en una proporción media de 3 a 1. localizaciones únicas y repetidas no revelaron niveles de fármaco en suero cuantificables (> 5 ng / ml).
La exposición sistémica (penetración percutánea) se calculó a partir de la recuperación del carbono 14 del imiquimod [14C] presente en la orina y las heces.
Se observó una absorción sistémica mínima de la crema de imiquimod al 5% a través de la piel en un estudio de 58 pacientes con queratosis actínica tratados con 3 aplicaciones por semana durante 16 semanas.
El grado de absorción percutánea no cambió significativamente entre la primera y la última aplicación. Las concentraciones sanguíneas máximas del fármaco al final de la semana 16 se observaron entre las 9 y las 12 horas y fueron 0, respectivamente. 1, 0,2 y 1,6 ng / ml para aplicaciones en la cara (12,5 mg, un sobre de un solo uso), cuero cabelludo (25 mg, 2 sobres) y manos / brazos (75 mg, 6 sobres). La superficie del área de aplicación no se controló en los grupos tratados con cuero cabelludo y manos / brazos No se observó proporcionalidad de la dosis. Se calculó una vida media aparente de aproximadamente 10 veces la vida media observada de 2 horas, en un estudio previo, después de la aplicación subcutánea. Esto indica una estancia prolongada del fármaco en la piel. En la semana 16, la cantidad de fármaco en la orina fue inferior al 0,6% de la dosis aplicada en estos pacientes.
Pacientes pediátricos
Se investigaron las propiedades farmacocinéticas de imiquimod después de la aplicación tópica única y múltiple en pacientes pediátricos con molusco contagioso (CM). Los datos de exposición sistémica demostraron que el valor de absorción de imiquimod después de la aplicación tópica en la piel de la EC en pacientes de 6 a 12 años fue bajo y comparable al observado en adultos sanos con queratosis actínica o carcinoma de células basales superficiales. En niños de 2 a 5 años, la absorción, basada en los valores de Cmax, fue mayor que en los adultos.
05.3 Datos preclínicos sobre seguridad
Los datos no clínicos de los estudios convencionales de farmacología, seguridad, mutagenicidad y teratogenicidad no revelaron ningún riesgo particular para los seres humanos.
En un estudio de toxicidad dérmica en ratas tratadas con dosis de 0,5 y 2,5 mg / kg durante cuatro meses, se observó una reducción significativa del peso corporal y un aumento del peso del bazo, mientras que no se encontraron efectos similares durante un estudio similar en ratones . Apareció irritación dérmica local en ambas especies, particularmente en dosis altas.
En un estudio de dos años sobre la carcinogenicidad de la administración dérmica en ratones tres días a la semana, no se encontraron tumores en el sitio de aplicación. Sin embargo, se encontró que la incidencia de tumores hepatocelulares en los animales tratados era más alta que en los sujetos de control. Se desconoce el mecanismo subyacente a este fenómeno, pero dado que el imiquimod tiene una baja absorción sistémica a través de la piel humana y no es mutagénico, la probabilidad de riesgo de aparición sistémica en humanos. Se cree que la exposición es bastante baja. Además, no se observaron tumores en un estudio de carcinogenicidad oral de dos años en ratas.
La fotocarcinogenicidad de la crema de imiquimod se evaluó en un estudio realizado en ratas albinas sin pelo expuestas a radiación solar ultravioleta (UVR) simulada. Se aplicó crema de imiquimod a los animales tres veces por semana, que luego se irradiaron 5 días a la semana durante 40 semanas. Las ratas se trataron durante 12 semanas adicionales durante un total de 52 semanas. Los tumores se desarrollaron antes y en mayor número en el grupo de ratas que recibió la crema de placebo que en el grupo de control irradiado con UVR de baja intensidad. Se desconoce la relevancia de estos hallazgos en humanos. La administración tópica de crema de imiquimod no provocó el desarrollo de tumores en ninguna dosis en comparación con el grupo de crema de placebo.
06.0 INFORMACIÓN FARMACÉUTICA
06.1 Excipientes
Ácido isoesteárico
alcohol de bencilo
alcohol cetílico
alcohol esterilizado
vaselina blanca
polisorbato 60
estearato de sorbitán
glicerol
hidroxibenzoato de metilo (E218)
hidroxibenzoato de propilo (E216)
goma xantana
agua purificada.
06.2 Incompatibilidad
No aplica
06.3 Período de validez
2 años
06.4 Precauciones especiales de conservación
Almacenar a una temperatura no superior a 25 ° C.
Una vez abiertos, los sobres no deben reutilizarse.
06.5 Naturaleza del envase primario y contenido del envase.
Envases de 12 o 24 sobres desechables de poliéster / aluminio. 250 mg de crema. Es posible que no se comercialicen todos los tamaños de envases.
06.6 Instrucciones de uso y manipulación
Sin instrucciones especiales
07.0 TITULAR DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
Meda AB
Gaiteros väg 2
170 73 Solna
Suecia
08.0 NÚMERO DE AUTORIZACIÓN DE COMERCIALIZACIÓN
EU / 1/98/080 / 001-002
034405011
09.0 FECHA DE LA PRIMERA AUTORIZACIÓN O RENOVACIÓN DE LA AUTORIZACIÓN
Fecha de la primera autorización: 18/09/1998
Fecha de la última renovación: 03/09/2008