Generalidad
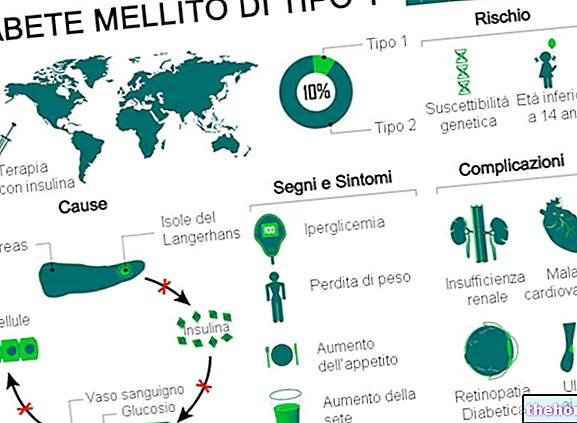
La diabetes mellitus tipo 1 es un trastorno metabólico causado por la falta (o insuficiencia grave) de insulina, una hormona producida por el páncreas.
Los síntomas clásicos se refieren principalmente al aumento de la micción, la sed y el apetito y la pérdida de peso.

Las causas subyacentes de esta reacción autoinmune son poco conocidas; se supone que pueden ser de tipo genético o de estrés endógeno o exógeno.
La principal prueba que permite diagnosticar la diabetes mellitus tipo 1, y distinguirla de la diabetes tipo 2, se basa en la búsqueda de los autoanticuerpos implicados en la reacción autoinmune.
Para vivir, el diabético tipo 1 requiere la administración de insulina exógena, que es una forma sintética de la hormona, similar a la natural, esta terapia debe ser seguida indefinidamente y, en general, no compromete las actividades cotidianas normales. Todos los diabéticos tipo 1 reciben educación y capacitación en el autocontrol de la terapia con medicamentos con insulina.
Si no se trata, la diabetes mellitus tipo 1 causa diversas complicaciones graves, tanto agudas como crónicas. Otras complicaciones de la diabetes mellitus tipo 1 son de naturaleza colateral y se basan principalmente en la hipoglucemia causada por la administración de una dosis excesiva de insulina.
La diabetes mellitus tipo 1 representa el 5-10% del total de casos de diabetes en todo el mundo.
Páncreas y diabetes mellitus tipo 1
Breve recuerdo anatomo-funcional
El páncreas es un órgano glandular que interviene apoyando el sistema digestivo y el sistema endocrino de los vertebrados.
En los humanos, se encuentra en la cavidad abdominal, detrás del estómago.
Es una glándula endocrina que produce varias hormonas importantes, que incluyen insulina, glucagón, somatostatina y polipéptido pancreático.
También juega un papel exocrino, ya que segrega un jugo digestivo que contiene enzimas específicas para la digestión de carbohidratos, proteínas y lípidos en el quimo.
En la diabetes mellitus tipo 1, solo la función endocrina de la insulina está comprometida.
Fisiopatología
El tipo 1 (también conocido como DT1) es una forma de diabetes mellitus causada por la lesión autoinmune de las células beta del páncreas. Una vez dañadas, estas células ya no producen insulina, sin importar cuáles sean los factores de riesgo y las entidades causantes.
En el pasado, la diabetes mellitus tipo 1 también se conocía como diabetes insulinodependiente o juvenil, pero hoy en día estas definiciones se consideran fundamentalmente incorrectas o incompletas.
Las causas individuales de la diabetes mellitus tipo 1 pueden relacionarse con diversos procesos fisiopatológicos que, a su vez, destruyen las células beta del páncreas. El proceso se lleva a cabo a través de estos pasos:
- Reclutamiento de linfocitos T auxiliares CD4 autorreactivos y linfocitos T CD8 citotóxicos
- Reclutamiento de autoanticuerpos B
- Activación del sistema inmunológico innato.

Causas
Se desconocen las causas de la diabetes mellitus tipo 1.
Se han adelantado varias teorías explicativas y las causas pueden ser una o más de las que vamos a enumerar:
- Predisposición genética
- Presencia de un activador diabetogénico (factor inmunológico)
- Exposición a un antígeno (por ejemplo, un virus).
Genética y herencia
La diabetes mellitus tipo 1 es una enfermedad que afecta a más de 50 genes.
Según el locus o la combinación de loci, la enfermedad puede ser: dominante, recesiva o intermedia.
El gen más fuerte es IDDM1 y se encuentra en el cromosoma 6, más precisamente en la región de tinción 6p21 (MHC clase II). Algunas variantes de este gen aumentan el riesgo de disminución de la característica de histocompatibilidad tipo 1. Éstas incluyen: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 y DQB1 0201, que son más comunes en las poblaciones de Europa y América del Norte. Sorprendentemente, algunos parecen desempeñar un papel protector.
El riesgo de que un niño desarrolle diabetes mellitus tipo 1 es:
- 10% si el padre se ve afectado
- 10% si el hermano se ve afectado
- 4% si la madre está afectada y tenía 25 años o menos en el momento del parto
- 1% si la madre está afectada y tenía más de 25 años en el momento del parto.
Factores medioambientales
Los factores ambientales influyen en la expresión de la diabetes mellitus tipo 1.
Para los gemelos monocigóticos (que tienen la misma herencia genética), cuando uno de los dos se ve afectado por la enfermedad, el otro tiene solo un 30-50% de posibilidades de manifestarla. Esto significa que en el 50-70% de los casos la enfermedad ataca sólo uno de los dos gemelos idénticos. El llamado índice de concordancia es inferior al 50%, lo que sugiere una "influencia ambiental MUY importante".
Otros factores ambientales se refieren a la zona residencial. Ciertas áreas europeas, en las que residen poblaciones caucásicas, tienen un riesgo 10 veces mayor de aparición que muchas otras. En caso de reubicación, el peligro parece aumentar o disminuir según el país de destino.
Papel de los virus
Una teoría sobre las causas de la aparición de la diabetes mellitus tipo 1 se basa en la interferencia de un virus, que desencadenaría el sistema inmunológico que, por razones aún misteriosas, acaba atacando también las células beta del páncreas.
La familia viral Coxsackie, al que pertenece el virus de la rubéola, parece estar involucrado en este mecanismo, pero la evidencia aún no es suficiente para demostrarlo. De hecho, esta susceptibilidad no afecta a toda la población y solo algunos individuos afectados por la rubéola desarrollan diabetes mellitus tipo 1.
Esto sugirió una cierta vulnerabilidad genética y, como era de esperar, se identificó la tendencia hereditaria de genotipos de HLA particulares. Sin embargo, su correlación y mecanismo autoinmune siguen siendo incomprendidos.
Sustancias químicas y drogas
Algunos productos químicos y ciertos medicamentos destruyen selectivamente las células pancreáticas.
los pirinurona, un raticida lanzado en 1976, destruye selectivamente las células beta pancreáticas que causan diabetes mellitus tipo 1. Este producto se retiró de la mayoría de los mercados a fines de la década de 1970, pero no en todas partes.
Allí estreptozotocina, un antibiótico y agente anticanceroso utilizado en la quimioterapia para el cáncer de páncreas, mata las células beta del órgano al privarlo de la capacidad endocrina para la insulina.
Síntomas
Los síntomas clásicos de la diabetes mellitus tipo 1 incluyen:
- Poliuria: micción excesiva
- Polidipsia: aumento de la sed
- Xerostomía: boca seca
- Polifagia: aumento del apetito
- Fatiga cronica
- Pérdida de peso injustificada.
Complicaciones agudas
Muchos diabéticos tipo 1 son diagnosticados al inicio de ciertas complicaciones típicas de la enfermedad, como:
- Cetoacidosis diabética
- Coma hiperosmolar-hiperglucémico no cetósico.
Cetoacidosis diabética: ¿cómo ocurre?
La cetoacidosis de la diabetes mellitus tipo 1 se produce debido a la acumulación de cuerpos cetónicos.
Se trata de desechos metabólicos inducidos por el consumo de grasas y aminoácidos con fines energéticos. Esta circunstancia se manifiesta por la falta de insulina y el consiguiente déficit de glucosa en los tejidos.
Los signos y síntomas de la cetoacidosis diabética incluyen:
- Xeroderma: piel seca
- Hiperventilación y taquipnea: respiración rápida y profunda
- Somnolencia
- Dolor abdominal
- Él vomitó.
Coma hiperosmolar-hiperglucémico no cetósico
Muy a menudo desencadenada por una "infección o por la ingesta de medicamentos en presencia de diabetes mellitus tipo 1, tiene una mortalidad de hasta el 50%".
El mecanismo patológico proporciona:
- Concentración glucémica excesiva
- Filtración renal intensa para la excreción de glucosa.
- Falta de rehidratación.
A menudo se presenta con la aparición de convulsiones focales o generalizadas.
Complicaciones crónicas
Las complicaciones a largo plazo de la diabetes mellitus tipo 1 están relacionadas principalmente con macro y micro angiopatías (complicaciones de los vasos sanguíneos).
Las complicaciones de la diabetes mellitus tipo 1 mal controlada pueden incluir:
- Enfermedades vasculares de la macrocirculación (macroangiopatías): accidente cerebrovascular, infarto de miocardio.
- Enfermedades vasculares de la microcirculación (microangiopatías): retinopatías, nefropatías y neuropatías
- Otros, relacionados o no con los anteriores: insuficiencia renal diabética, sensibilidad a infecciones, amputación del pie diabético, cataratas, infecciones del tracto urinario, disfunción sexual, etc.
- Depresión clínica: en el 12% de los casos.
La base patológica de las macroangiopatías es la aterosclerosis.
Sin embargo, las enfermedades cardiovasculares y la neuropatía también pueden tener una base autoinmune. Para este tipo de complicación, las mujeres tienen un 40% más de riesgo de muerte que los hombres.
Infecciones del tracto urinario
Las personas con diabetes mellitus tipo 1 muestran una mayor tasa de infecciones del tracto urinario.
La razón es la disfunción de la vejiga relacionada con la nefropatía diabética. Esto puede provocar una disminución de la sensibilidad que, a su vez, conduce a un aumento de la retención urinaria (factor de riesgo de infecciones).
Disfunción sexual
La disfunción sexual a menudo es el resultado de factores físicos (como daño a los nervios y / o mala circulación) y factores psicológicos (como estrés y / o depresión causados por las demandas de la enfermedad).
- Hombres: los problemas sexuales más comunes en los hombres son las dificultades de erección y eyaculación (complicación retrógrada).
- Mujeres: estudios estadísticos han demostrado la existencia de una correlación significativa entre la diabetes mellitus tipo 1 y los problemas sexuales en las mujeres (aunque el mecanismo no está claro). Las disfunciones más comunes incluyen sensibilidad reducida, sequedad, dificultad / incapacidad para alcanzar el orgasmo, dolor durante las relaciones sexuales y disminución de la libido.
Diagnóstico
La diabetes mellitus tipo 1 se caracteriza por hiperglucemia recurrente y persistente, que puede diagnosticarse con uno o más de los siguientes requisitos:
- Glucosa en sangre en ayunas igual o superior a 126 mg / dL (7,0 mmol / L)
- Glucosa en sangre igual o superior a 200 mg / dl (11,1 mmol / L), 2 horas después de la administración oral de una carga oral igual a 75 g de glucosa (prueba de tolerancia a la glucosa)
- Síntomas de hiperglucemia y confirmación diagnóstica (200 mg / dL o 11,1 mmol / L)
- Hemoglobina glucosilada (tipo A1c) igual o superior a 48 mmol / mol.
NÓTESE BIEN. Estos criterios son recomendados por la Organización Mundial de la Salud (OMS).
Debut
Aproximadamente ¼ de las personas con diabetes mellitus tipo 1 comienzan con cetoacidosis diabética. Esto se define como una "acidosis metabólica causada por" el aumento de cuerpos cetónicos en la sangre; este aumento es a su vez causado por el uso energético exclusivo de ácidos grasos y aminoácidos.
Más raramente, la diabetes mellitus tipo 1 puede comenzar con colapso hipoglucémico (o coma). Esto se debe a la producción excesiva de insulina en los momentos previos a la interrupción final, circunstancia bastante peligrosa.
Diagnóstico diferencial
El diagnóstico de otros tipos de diabetes se produce en diferentes circunstancias.
Por ejemplo, con el cribado ordinario, con la detección aleatoria de hiperglucemia y mediante el reconocimiento de síntomas secundarios (fatiga y alteraciones visuales).
La diabetes tipo 2 a menudo se identifica tardíamente por la aparición de complicaciones a largo plazo, como: ictus, infarto de miocardio, neuroparias, úlceras en los pies o dificultad para curar heridas, problemas oculares, infecciones fúngicas y partos con macrosomía o hipoglucemia.
Un resultado positivo, en ausencia de hiperglucemia inequívoca, debe confirmarse en cualquier caso mediante la repetición de un resultado positivo.
El diagnóstico diferencial entre diabetes mellitus tipo 1 y tipo 2, ambas caracterizadas por hiperglucemia, se refiere principalmente a la causa del deterioro metabólico.
Mientras que en el tipo 1 hay una reducción significativa de la insulina debido a la destrucción de las células beta pancreáticas, en el tipo 2 hay resistencia a la insulina (ausente en el tipo 1).
Otro factor que caracteriza la diabetes mellitus tipo 1 es la presencia de anticuerpos dirigidos a la destrucción de las células beta pancreáticas.
Detección de autoanticuerpos
Se ha demostrado que la aparición en sangre de autoanticuerpos relacionados con la diabetes mellitus tipo 1 puede predecir la aparición de la enfermedad incluso antes de la hiperglucemia.
Los principales autoanticuerpos son:
- Autoanticuerpos de células de los islotes
- Autoanticuerpos de insulina
- Autoanticuerpos dirigidos a la isoforma de 65 kDa de la descarboxilasa del ácido glutámico (GAD),
- Autoanticuerpos anti-IA-2 de tirosina-fosfatasa
- Autoanticuerpos del transportador de zinc 8 (ZnT8).
Por definición, el diagnóstico de diabetes tipo 1 NO PUEDE hacerse antes de la aparición de síntomas y signos clínicos. Sin embargo, la aparición de autoanticuerpos aún puede delinear una condición de "diabetes autoinmune latente".
No todos los sujetos que presentan uno o algunos de estos autoanticuerpos desarrollan diabetes mellitus tipo 1. El riesgo aumenta a medida que aumentan, por ejemplo, con tres o cuatro tipos diferentes de anticuerpos se alcanza un nivel de riesgo de 60- 100%.
El intervalo de tiempo entre la aparición de autoanticuerpos en la sangre y la aparición de diabetes mellitus tipo 1 clínicamente diagnosticable puede ser de un par de meses (lactantes y niños pequeños); por otro lado, en algunos individuos puede llevar varios años.
Solo el ensayo de autoanticuerpos anti-células de los islotes requiere detección de inmunofluorescencia convencional, mientras que los demás se miden con pruebas de radiounión específicas.
Prevención y Terapia
Actualmente, la diabetes mellitus tipo 1 no se puede prevenir.
Algunos investigadores argumentan que podría evitarse si se trata adecuadamente en su fase autoinmune latente, antes de que el sistema inmunológico se active contra las células beta pancreáticas.
Fármacos inmunosupresores
Parece que el ciclosporina A, un agente inmunosupresor, puede bloquear la destrucción de las células beta. Sin embargo, su toxicidad renal y otros efectos secundarios lo hacen altamente inapropiado para un uso prolongado.
Anticuerpos anti-CD3, incluido el teplizumab y el "otelixizumab, parecen preservar la producción de insulina. El mecanismo de este efecto es probablemente atribuible a la conservación de las células T reguladoras. Estos mediadores suprimen la activación del sistema inmunológico, mantienen la homeostasis y la tolerancia de los autoantígenos. La duración de estos efectos aún se desconoce.
Los anticuerpos anti-CD20 del rituximab inhiben las células B, pero se desconocen los efectos a largo plazo.
Dieta
Algunas investigaciones han sugerido que la lactancia materna reduce el riesgo de desarrollar diabetes mellitus tipo 1.
Se ha demostrado que la ingesta de 2000 UI de vitamina D en el primer año de vida es preventiva, pero la relación causal entre el nutriente y la enfermedad no está clara.
Los niños con anticuerpos contra las proteínas de las células beta, cuando son tratados con vitamina B3 (PP o niacina), muestran una reducción drástica en la incidencia durante los primeros siete años de vida.
Estrés y depresión
El estrés psicológico vinculado al estilo de vida del diabético tipo 1 es de considerable magnitud; No es sorprendente que las complicaciones de esta patología también incluyan síntomas depresivos y depresión mayor.
Para evitar esto, existen medidas preventivas que incluyen: ejercicio, pasatiempos y participación en organizaciones benéficas.
Insulina
A diferencia de la diabetes mellitus tipo 2, la dieta y el ejercicio no son una cura.
Para la insuficiencia endocrina, los diabéticos tipo 1 se ven obligados a inyectarse insulina por vía subcutánea o mediante bombeo.
Hoy en día, la insulina es de naturaleza sintética, en el pasado se utilizaban hormonas de origen animal (bovinos, equinos, peces, etc.).
Hay cuatro tipos principales de insulina:
- De acción rápida: el "efecto se establece en 15" minutos, alcanzando un pico entre 30 y 90 ".
- De acción corta: el "efecto se establece en 30" minutos, alcanzando su punto máximo entre 2 y 4 horas.
- Acción intermedia: el efecto se produce en 1-2 horas, con un pico entre 4 y 10 horas.
- De acción prolongada: administrada una vez al día, tiene un efecto que se produce en 1-2 horas, con una "acción prolongada que dura las 24 horas".
¡ATENCIÓN! Un exceso de insulina puede inducir hipoglucemia (
El manejo dietético y la detección de glucosa en sangre son dos factores muy importantes que sirven para evitar el exceso y defecto de insulina exógena.
En cuanto a la dieta, uno de los pilares fundamentales es el conteo de carbohidratos; Sin embargo, para lo que se refiere a la estimación glucémica, es suficiente utilizar un dispositivo electrónico (glucómetro).
Ver también: dieta para la diabetes mellitus tipo 1.
El objetivo del manejo dietético / hormonal es mantener la glucemia en torno a 80-140 mg / dl a corto plazo y la hemoglobina glucosilada por debajo del 7%, para evitar complicaciones a largo plazo.
Para más información: Medicamentos para el tratamiento de la diabetes tipo 1 "
Trasplante de páncreas
En la diabetes mellitus tipo 1, especialmente en los casos en los que la terapia con insulina es más difícil, también es posible realizar un trasplante de células beta en el páncreas.
Las dificultades están relacionadas con la captación de donantes compatibles y los efectos secundarios en el uso de fármacos antirrechazo.
La tasa de éxito en los primeros 3 años (definida como independencia de la insulina) se estima en alrededor del 44%.
Epidemiología
La diabetes tipo 1 representa del 5 al 10% de todos los casos de diabetes, o del 11 al 22 000 000 en todo el mundo.
En 2006, la diabetes mellitus tipo 1 afectó a 440.000 niños menores de 14 años y fue la principal causa de diabetes en los menores de 10 años.
El diagnóstico de diabetes mellitus tipo 1 aumenta aproximadamente un 3% cada año.
Las tarifas varían mucho de un país a otro:
- En Finlandia, 57 casos por 100.000 por año
- En el norte de Europa y Estados Unidos, de 8 a 17 casos por 100.000 por año
- En Japón y China, 1-3 casos por 100.000 por año.
Los estadounidenses de origen asiático, los hispanoamericanos y los hispanoamericanos de color tienen más probabilidades de desarrollar diabetes mellitus tipo 1 que los blancos no hispanos.
Investigar
La investigación sobre la diabetes tipo 1 está financiada por los gobiernos, la industria (por ejemplo, compañías farmacéuticas) y organizaciones benéficas.
Actualmente, la experimentación se mueve en dos direcciones diferentes:
- Células madre pluripotentes: estas son células que se pueden usar para generar células beta específicas adicionales. En 2014, un experimento en ratones dio un resultado positivo pero, antes de que estas técnicas puedan usarse en humanos, se necesita más investigación.
- Vacuna: las vacunas para tratar o prevenir la diabetes tipo 1 están diseñadas para inducir la tolerancia inmunitaria de las células beta pancreáticas y la insulina. Después de algunos resultados fallidos, actualmente no hay una vacuna que funcione. Se han iniciado nuevos protocolos desde 2014.