Generalidad
El tratamiento de la leucemia mieloide crónica (LMC) incluye varias opciones terapéuticas que pueden mantener la enfermedad bajo control durante períodos prolongados. Los análisis de sangre y de médula ósea de rutina y la evaluación frecuente por parte de un hematólogo u oncólogo pueden controlar la progresión del cáncer.

A partir de los resultados de las investigaciones médicas (hemograma, pruebas citogenéticas y moleculares) es posible comprender:
- El grado de efectividad del tratamiento a lo largo del tiempo y la evolución de la respuesta a la terapia;
- Si la enfermedad ya no responde a los medicamentos (resistencia a la terapia).
Seguimiento y respuesta a la terapia
Un correcto seguimiento de la evolución de la enfermedad es fundamental para comprobar la eficacia de la terapia y, en consecuencia, poder intervenir con prontitud en caso de fracaso del tratamiento.
Se utilizan análisis citogenéticos e investigaciones de biología molecular, así como con fines diagnósticos, también para evaluar el grado de respuesta al protocolo terapéutico y para resaltar cualquier persistencia de la enfermedad después del tratamiento (estudio de enfermedad mínima residual):
- Respuesta hematológica completa: cuando la terapia comienza a tener efecto, se reduce el número de células leucémicas. Las pruebas de hematología ya no pueden detectar clones aberrantes, pero esto es posible con el análisis citogenético.
- Respuesta Citogenética Completa: obtenida cuando la presencia del cromosoma Filadelfia (Ph) ya no se destaca por el análisis citogenético convencional (enfoque estándar para monitorear la respuesta al tratamiento) o por la hibridación in situ fluorescente (FISH), una técnica que evalúa el porcentaje de Células de la médula ósea Ph +. El análisis citogenético, realizado en una muestra de médula ósea aspirada con aguja fina, es también el único método para determinar la presencia de cualquier alteración cromosómica, adicional al cromosoma Filadelfia, con un papel pronóstico.
- Respuesta Molecular Completa: se alcanza cuando el análisis molecular no es capaz de detectar la expresión del gen híbrido BCR / ABL. La terapia ha demostrado ser eficaz y las señales moleculares, que promueven la producción de las proteínas bcr-abl, son tan bajas que no pueden detectarse ni siquiera con pruebas de alta sensibilidad como las moleculares. El aumento de los niveles de transcripción, que se están controlando, puede indicar una pérdida de respuesta al tratamiento.
El logro de estos resultados representa un resultado muy importante: muchos estudios muestran que los pacientes, con una respuesta citogenética y molecular completa, tienen una probabilidad muy alta de sobrevivir durante mucho tiempo, sin progresión de la enfermedad a la fase acelerada y / o blástica. .
Son muchos los factores que pueden influir en la eficacia de la terapia y por ello, en las etapas iniciales, se recomienda proceder con las pruebas a los 3, 6, 12 y 18 meses.
La información obtenida hasta el momento de los estudios clínicos, que definen la respuesta óptima y el fracaso en diferentes momentos de la terapia, han llevado a la formulación de un esquema de seguimiento, que debe seguirse para el correcto manejo del paciente (indicaciones propuestas por European Leukemia-Net):
El hematólogo (u oncólogo) podrá establecer unos objetivos y verificar la eficacia de la terapia en el caso clínico concreto, ya que los pacientes reaccionan de manera diferente a la terapia y no todos son capaces de alcanzar los hitos terapéuticos óptimos en el plazo de tiempo previsto. .
Opciones terapéuticas
El objetivo principal del tratamiento de la LMC es "lograr una remisión molecular completa: la enfermedad está controlada por el tratamiento (incluso si no desaparece por completo) y el número de clones patológicos producidos es lo suficientemente limitado como para no causar ningún síntoma. La mayoría de las personas no pueden deshacerse de las células leucémicas por completo, el tratamiento puede ayudar a lograr la remisión a largo plazo de la enfermedad.
Los objetivos terapéuticos pueden incluir:
- Limitar la manifestación de los síntomas de la leucemia mieloide crónica;
- Restaurar los parámetros normales relacionados con los recuentos de células sanguíneas;
- Reducir el número de células leucémicas positivas para el cromosoma Filadelfia (Ph +) y señales moleculares (transcripciones BCR / ABL);
- Apunta a la desaparición de los cromosomas Filadelfia + (respuesta citogenética completa).
Fármacos antibióticos convencionales
Algunos medicamentos antibióticos, como busulfán (alquilante) y l "hidroxiurea (inhibidor específico de la síntesis de ADN), se han utilizado, especialmente en el pasado, para lograr la citorreducción y el control de la enfermedad en la fase crónica. El tratamiento convencional resultó en una mejora en la calidad de vida, pero no pudo cambiar significativamente la historia natural de la enfermedad o prevenir la progresión a la fase acelerada / blástica.
Interferón-alfa recombinante
Desde principios de la década de 1980, la introducción de interferones permitió observar, además de la reducción y normalización de la proporción de granulocitos, la consecución de la negativización de las pruebas citogenéticas y moleculares, induciendo una mayor duración de la fase crónica, con la consiguiente reducción de la evolución en fase acelerada y / o blástica. El interferón alfa ha reducido el papel de la terapia convencional para la CML: este fármaco es capaz de inducir una respuesta citogenética completa en el 20-30% de los pacientes, interfiriendo específicamente con la traducción de señales proliferativas en las células Ph + e inhibiendo la multiplicación celular de los progenitores tumorales. El interferón-alfa también actúa con un mecanismo indirecto sobre la supervivencia de las células leucémicas, disminuyendo su adhesión celular y amplificando la actividad de las células del sistema inmunológico.
Una limitación al uso de este medicamento está dada por su toxicidad no despreciable. Los efectos secundarios del interferón incluyen fatiga, fiebre y pérdida de peso. Para mejorar los resultados obtenidos, el interferón se ha combinado con otros agentes citotóxicos.Sólo la asociación de interferón con arabinósido de citosina (ARA-C) ha demostrado ofrecer mejores resultados que el interferón solo, pero sin una ventaja evidente en la supervivencia.
Trasplante alogénico de médula ósea
El trasplante de células madre de un donante sano compatible con el receptor (alotrasplante) ha representado durante años la indicación terapéutica más frecuente y aún hoy constituye el único tratamiento capaz de erradicar definitivamente la neoplasia.
Este procedimiento, cuando se realiza en la fase crónica, puede resultar en una supervivencia libre de enfermedad de cinco años en aproximadamente el 50% de los casos.
El trasplante alogénico de médula ósea implica una primera fase de destrucción de todas (o casi todas) las células Ph + mediante terapia de acondicionamiento (quimioterapia en combinación con irradiación corporal total), seguida de la reconstitución de la médula hematopoyética por las células madre del donante infundidas. Además, los linfocitos de la médula ósea del donante contribuyen a controlar y / o eliminar cualquier célula Ph + con un efecto inmunomediado llamado efecto "injerto contra leucemia" (injerto contra leucemia). La respuesta a la terapia puede monitorizarse evaluando si han desaparecido o no las alteraciones moleculares típicas de la leucemia mieloide crónica. El alotrasplante de médula ósea representa el tratamiento terapéutico capaz de "curar" la LMC, pero lamentablemente conlleva una tasa de fracaso por toxicidad fatal y / o recidiva. Este procedimiento, de hecho, es muy exigente y puede verse influenciado por la edad del paciente. paciente.paciente y la precocidad del trasplante (meses o años desde el diagnóstico de la fase crónica): debido a su potencial peligro, es practicable solo en pacientes menores de 55 años, sin otras patologías concomitantes. Por lo tanto, el trasplante alogénico constituye una oportunidad terapéutica real solo para una minoría de pacientes con LMC (considerando también las dificultades de encontrar un donante de células madre compatible).
Más recientemente, en sujetos con leucemia mieloide crónica no elegibles para aloinjerto (edad, falta de donante, rechazo, etc.), se propuso el autotrasplante. La médula ósea del paciente, reinfundida después de una "terapia citocida intencionalmente adecuada para las células Ph + (con antibiótico + interferón), se reconstituiría con una reexpansión prevalente de las células Ph-.
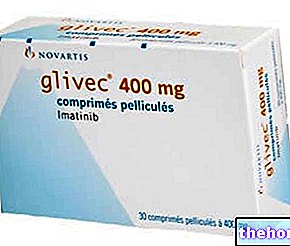
Mesilato de imatinib (Glivec ®)
La historia de los tratamientos de la leucemia mieloide crónica se ha visto revolucionada por la introducción del primer inhibidor de la tirosina quinasa (mesilato de imatinib), que ha contribuido en gran medida a mejorar la calidad de vida de los pacientes.
Imatinib es un inhibidor específico de BCR / ABL, diseñado después de comprender la biología molecular de la enfermedad y utilizado en el tratamiento de la leucemia mieloide crónica Ph +.
El fármaco es capaz de inducir una remisión citogenética molecular completa en el 80-90% de los pacientes y también es activo en neoplasias mieloides con eosinofilia y participación de PDGRF (factor de crecimiento derivado de plaquetas, mitógeno sérico involucrado en muchos estados patológicos, que promueve la quimiotaxis y proliferación capacidad).
Imatinib bloquea selectivamente la actividad tirosina quinasa de BCR / ABL a través de un mecanismo inhibidor de ATP: el fármaco se une a la molécula de alta energía (ATP) disponible en el dominio específico de la quinasa BCR / ABL, evitando la fosforilación de otros sustratos y bloqueando la cascada. de reacciones que serían responsables del proceso de generación de clones leucémicos Ph +. La dosis empleada de esta molécula (metisilato de imatinib) varía de 400 mg / día a 800 mg / día en relación con la fase de la enfermedad y la respuesta. Actualmente, es el fármaco de elección para el tratamiento de la LMC por su notable eficacia. Los efectos secundarios, reversibles con la suspensión y / o reducción de la dosis, pueden ser diferentes (aumento de transaminasas, náuseas, erupciones cutáneas, retención de líquidos, etc.).
Se han observado casos que presentan resistencia al fármaco a lo largo del tiempo (por ejemplo, pacientes con enfermedad avanzada) y se han identificado criterios biológico-clínicos para definir el tipo de respuesta al tratamiento. Los mecanismos responsables de esta resistencia parecen ser múltiples (mutaciones del dominio quinasa, amplificación / sobreexpresión de BCR / ABL, evolución clonal ...). En estos casos, continuar con el tratamiento con Imatinib ya no es apropiado.
Para pacientes con estas condiciones, las posibles opciones son:
- El trasplante alogénico;
- Terapia convencional (hidroxiurea, busulfán, etc.);
- L "interferón;
- Terapia experimental (con inhibidores de tirosina quinasa de segunda generación).
Inhibidores de la tirosina quinasa de segunda generación
El fracaso de la terapia con imatinib se asocia con la progresión de la leucemia mieloide crónica acelerada y / o en fase blástica y conlleva un pronóstico particularmente desfavorable. En los últimos años, la investigación farmacológica ha permitido el uso, en la práctica clínica, de inhibidores de la tirosina quinasa de segunda generación, activos en pacientes que han desarrollado resistencia a Imatinib: Dasatinib (Sprycel®) y Nilotinib (Tasigna®) se utilizan en pacientes con fase crónica. y / o CML en progresión refractaria a Glivec ® y son capaces de volver a inducir respuestas hematológicas, citogenéticas y moleculares completas y persistentes. Sin embargo, numerosos estudios han demostrado que el clon Ph +, debido a su inestabilidad genética, puede desarrollar mutaciones de El dominio quinasa BCR / ABL y resultan resistentes a varios fármacos inhibidores. Otras moléculas en la fase experimental (inhibidores de tercera generación) están dirigidas a objetivos específicos de la leucemia mieloide crónica; en particular, son capaces de sensibilizar las células leucémicas Ph + con mutaciones específicas (ejemplo: Mk-0457 para CML resistente y con mutación T315I, que afecta directamente t el sitio de unión de imatinib).
Otros artículos sobre "Terapia de leucemia mieloide crónica"
- Leucemia mieloide crónica: Leucemia mieloide crónica: diagnóstico
- Leucemia mieloide crónica: definición, causas, síntomas