Potencialmente capaz de afectar la fertilidad masculina (de ahí la posibilidad de tener hijos), la oligospermia reconoce numerosas causas, que incluyen varicocele, infecciones genitales, cáncer testicular, trauma testicular, tabaquismo, consumo de drogas, abuso de alcohol, síndrome de Klinefelter, defectos genéticos que afectan al cromosoma Y, etc.
Para solucionar el problema de la oligospermia es fundamental tratar las causas desencadenantes, detectadas durante el diagnóstico.
Breve reseña de qué son los espermatozoides
Los espermatozoides son los gametos masculinos, es decir, las células que, en los hombres, se encargan de la función reproductiva, una vez que se encuentran con las células femeninas con la misma tarea (óvulos).
Producidos por los testículos (las gónadas masculinas) durante la llamada espermatogénesis, los espermatozoides son elementos celulares muy pequeños (5-7 micrómetros, el diámetro, y 70 micrómetros como máximo, la longitud) y dotados de una estructura muy particular, que incluye:
- Una cabeza, que contiene el núcleo celular y el acrosoma;
- Una porción intermedia, rica en mitocondrias;
- Una cola, dotada de movilidad y llamada flagelo.
La particular morfología de los espermatozoides es fundamental para el proceso reproductivo, ya que les permite encontrarse y fusionarse con un óvulo, dentro del aparato genital femenino.
).
Definición de oligospermia según la OMS
Según lo establecido por la Organización Mundial de la Salud (OMS) en 2010, un hombre sufre de oligospermia cuando, en los espermatozoides producidos tras una eyaculación clásica, la concentración de espermatozoides es inferior a 15 millones por mililitro de espermatozoides (<15 millones / ml).
Esto significa que un hombre capaz de producir un eyaculado, en el que la concentración de espermatozoides sea igual o superior a 15 millones por mililitro, es un hombre exento del problema de la oligospermia.
Curiosamente, antes de 2010, la OMS tenía una opinión diferente con respecto a la oligospermia y creía, con base en el conocimiento médico de la época, que un individuo masculino padecía la alteración del semen antes mencionada cuando, en el eyaculado, la concentración de recuento de espermatozoides era menor. de 20 millones por mililitro.
Mesa. Valores de referencia que sancionan la normalidad de la eyaculación humana, según las últimas indicaciones de la OMS.
Grados de oligospermia
Además de especificar en términos numéricos cuándo es posible hablar de oligospermia, la OMS también ha definido una escala de gravedad, en lo que respecta a la alteración espermática que acabamos de mencionar.
Según esta escala, existen tres posibles niveles (o grados) de gravedad de la oligospermia: leve, media y grave.
La oligospermia es leve cuando la concentración de espermatozoides en el eyaculado está entre 10 y 15 millones por mililitro (de esperma); es media, cuando la concentración de espermatozoides en el eyaculado está entre 5 y 10 millones por mililitro; finalmente, es severa, cuando la concentración de espermatozoides en el eyaculado está entre 0 y 5 millones por mililitro.
Epidemiología
Los datos estadísticos relacionados con la propagación de la oligospermia en la población masculina son realmente escasos, además, realizar un estudio que evalúe, dentro de una muestra confiable, cuántos hombres padecen la alteración espermática antes mencionada no es nada sencillo; de hecho, requeriría mucho tiempo, dinero y la disponibilidad de un gran número de hombres (de lo contrario, las estadísticas no son muy fiables).
Origen del nombre
La palabra "oligospermia" deriva de la "unión de dos términos de origen griego, que son:
- "Oligo" de "oligos"(ὀλίγος), que significa" pequeño ", y
- "Espermia" de "semen' (σπέρμα), que significa "semilla".
Por lo tanto, literalmente, oligospermia significa "pequeño semen" (donde por semen s "obviamente significa los espermatozoides y, específicamente, la población de espermatozoides).
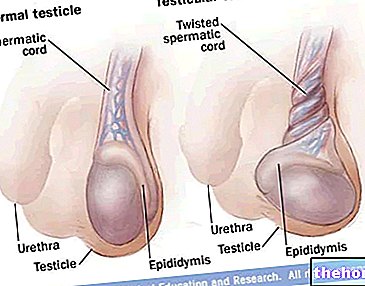
testicular (o espermático), por lo que estos últimos aparecen dilatados y uno o ambos testículos hinchados. De las causas de la oligospermia secundaria, el varicocele parece ser la principal; según algunos estudios, de hecho, es atribuible hasta al 40% de los casos de baja concentración de espermatozoides en el eyaculado.
- Algunas infecciones, como infecciones de transmisión sexual, malaria y paperas;
- Edad avanzada Los estudios estadísticos han demostrado que, a medida que envejecemos, el hombre produce cada vez menos espermatozoides;
- Hipogonadismo El hipogonadismo es el término médico que indica una reducción más o menos marcada de la actividad funcional de las gónadas, que en el caso específico del hombre son los testículos, seguida de una disminución en la producción de hormonas sexuales;
- Abuso de alcohol, tabaquismo y uso de drogas, como hachís, marihuana o cocaína;
- Exposición a agentes tóxicos (por ejemplo: disolventes químicos, metales, etc.);
- Tomar medicamentos, como betabloqueantes, antibióticos, andrógenos y medicamentos para la presión arterial alta:
- La presencia de una "infección genital, que afecte a uno de esos órganos por los que habitualmente fluyen los espermatozoides y el líquido seminal (próstata, vesículas seminales, epidídimo y uretra)";
- Enfermedades testiculares, como cáncer testicular, hidrocele o criptorquidia;
- Traumatismo de cierta extensión por daño a los testículos;

- La obstrucción de los conductos deferentes o eyaculadores Los conductos deferentes son los pequeños canales que unen el epidídimo a las vesículas seminales y los conductos eyaculadores, estos últimos son los pequeños conductos que, atravesando la próstata, conectan las vesículas seminales con la uretra;
- La presencia de defectos genéticos específicos que afecten al cromosoma sexual Y o enfermedades genéticas, como el síndrome de Klinefelter, el síndrome de Noonan o el síndrome de Kartagener;
- Obesidad: el exceso de tejido adiposo parece afectar no solo a la producción de espermatozoides, sino también a la producción de hormonas sexuales;
- El hábito de comportamientos que producen un aumento de la temperatura testicular (por ejemplo: práctica repetida de saunas, tendencia a usar ropa ajustada, etc.);
- Hipertrofia prostática benigna, también conocida como próstata agrandada o adenoma de próstata;
- Quimioterapia y / o radioterapia, realizadas con motivo de un tratamiento tumoral;
- Prolactinoma, tumor benigno de la glándula pituitaria anterior responsable, en casos graves, de hiperprolactinemia.
Complicaciones
Como se anticipó, la oligospermia puede afectar la fertilidad de un hombre y, en consecuencia, la capacidad de este último para tener hijos.
El "uso de" puede perjudicar "más que" prejuzgar "- de ahí la" idea de que "oligospermia no significa necesariamente infertilidad - se justifica por la" observación de hombres con bajas concentraciones de espermatozoides que lograron tener hijos de todos modos, sin problemas particulares ". o como mucho después de varios intentos.
Sabía usted que ...
Según algunas investigaciones estadísticas, el 30-50% de las parejas que desean tener hijos, pero no pueden tenerlos, deben esta incapacidad a un problema de infertilidad masculina.
Anormalidades del semen asociadas con oligospermia
No es infrecuente que la oligospermia se acompañe de otras alteraciones de los espermatozoides; entre estas últimas, merecen una mención especial la astenozoospermia (número reducido de espermatozoides móviles en los espermatozoides) y la teratozoospermia (espermatozoides con un porcentaje anormal de espermatozoides malformados).
¿Cuándo acudir al médico?
Un hombre con oligospermia debe comunicarse con un médico, específicamente un urólogo o un andrólogo, cuando:
- Es su intención tener hijos, pero la alteración de los espermatozoides que padece representa un impedimento para esta intención;
- Tiene un cuadro sintomático asociado que afecta drásticamente su calidad de vida. En tales circunstancias, la causa de la oligospermia es una condición clínicamente relevante que merece la debida atención y el tratamiento adecuado.
El espermiograma es una "investigación de laboratorio, que incluye una primera parte a cargo del paciente", que permite observar una serie de características importantes de una muestra de esperma, con el objetivo principal de establecer el grado de fertilidad del "hombre" propietario. "de la muestra de semen antes mencionada.

Las características de los espermatozoides, observadas mediante un espermiograma, incluyen:
- Viscosidad de los espermatozoides
- La licuefacción del semen,
- El volumen de esperma
- El número y la morfología de los espermatozoides e
- La vitalidad y motilidad de los espermatozoides.
Una vez comprobada la presencia de oligospermia, el siguiente paso es buscar las causas responsables de la baja concentración de espermatozoides en el eyaculado; esta investigación puede requerir la realización de diversas pruebas diagnósticas, incluidas pruebas instrumentales.
Las reglas básicas para obtener un espermiograma confiable.
Para que el resultado de un espermiograma sea confiable, es fundamental cumplir con algunas reglas preparatorias para el examen de laboratorio antes mencionado; entrando en más detalle, estas reglas preparatorias son:
- Abstinencia total de la actividad sexual en los 3-5 días anteriores al examen;
- Eyaculación obtenida exclusivamente por masturbación;
- Antes de la masturbación, proporcione "higiene adecuada de manos y pene";
- Prever la recolección de todos los espermatozoides producidos (por lo tanto, incluido aquel para el que es necesario presionar el pene, después de las principales emisiones);
- Recoger en un lugar limpio;
- Para la recogida, utilice un recipiente adecuado y estéril (por ejemplo, recipientes de orina);
- Cerrar herméticamente el recipiente usado, de tal manera que se evite la pérdida accidental de la muestra de esperma recolectada;
- Después de la recolección de la muestra, entregue la muestra de semen al laboratorio de análisis lo antes posible (dentro de 30 a 60 minutos), evitando el choque térmico. Para simplificarlo todo está la posibilidad, ahora cada vez más habitual, de realizar la recogida de la muestra de esperma directamente en un baño del laboratorio de análisis;
- Informar al personal de salud del laboratorio de análisis de las terapias o enfermedades seguidas o ocurridas en los últimos tres meses;
- Informar al personal sanitario del laboratorio de análisis de cualquier incumplimiento de alguna de las normas preparatorias antes mencionadas, con el fin de entender si es necesario repetir o no el procedimiento de recogida de la muestra de esperma.
Pruebas para las causas de la oligospermia.
La búsqueda de las causas de la oligospermia siempre parte del "examen físico y de la anamnesis; por lo tanto, también a partir de lo que surgió de estas dos pruebas recién mencionadas, se puede continuar con: un análisis de sangre y orina, un espermiocultivo, un" ecografía de los testículos, una "ecografía de la parte inferior del abdomen, etc.
y equilibradoSegún varios expertos, sería beneficioso para los hombres con oligospermia -ya que mejoraría la calidad de la espermatogénesis- una dieta sana y equilibrada, que dé amplio espacio al consumo de frutas y verduras (ambas fuentes de antioxidantes) y al de alimentos ricos en omega-3 (ej .: pescado).
Sabía usted que ...
Para los hombres con oligospermia, las posibilidades de tener hijos aumentan si: tienen una "actividad sexual más intensa, controlan la ovulación de la pareja para saber cuándo" es el momento de mayor fertilidad y, finalmente, evitan el uso de lubricantes (reducen la movilidad de los espermatozoides ).
Cuando persiste la oligospermia, pero hay deseo de paternidad: ICSI
Desde hace algún tiempo, los hombres deseosos de tener hijos pero que no pueden tenerlos porque se ven afectados por la oligospermia (u otras anomalías espermáticas) pueden confiar en una técnica particular de reproducción asistida in vitro, conocida como ICSI o inyección intracitoplasmática.

Sin entrar en demasiados detalles, ICSI prevé la recogida específica, a partir de una muestra de eyaculado, de espermatozoides sanos (por tanto bien formados, móviles, etc.), la selección de uno de estos y su inoculación, in vitro, en una célula. huevo.
En la actualidad, la ICSI es una de las técnicas de fecundación in vitro no convencionales más eficaces, que puede ser aprovechada por hombres con problemas de oligospermia, astenozoospermia, etc. y ávidos de paternidad.