Introducción
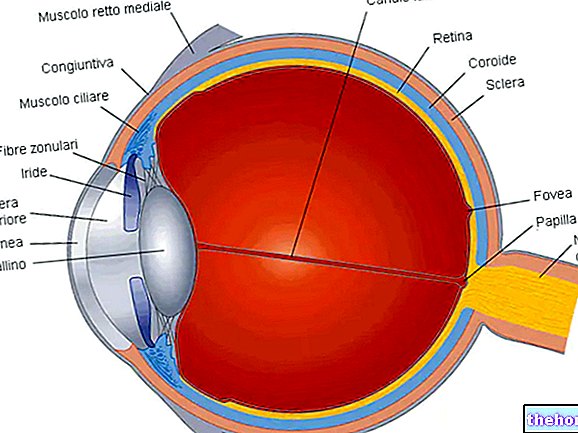
La queratitis es un proceso inflamatorio genérico que afecta a la córnea. Aunque a menudo es de naturaleza infecciosa, la queratitis también puede ser causada por un traumatismo quirúrgico o favorecida por la penetración de un objeto en el ojo.
Aunque idealmente puede afectar a cualquier persona, la queratitis infecciosa ocurre con mayor frecuencia en pacientes gravemente inmunodeprimidos (p. Ej., Infectados por VIH) y desafiados;

Síntomas
La queratitis es siempre sintomática: de hecho, la mayoría de las veces los signos y síntomas observables percibidos a nivel ocular se manifiestan con bastante claridad.
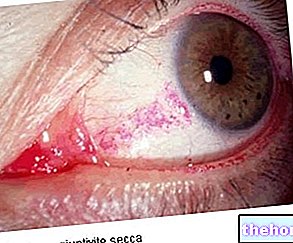
En la mayoría de los casos, la queratitis comienza con un dolor ocular intenso y de inicio rápido, acompañado de intolerancia a la luz (fotofobia), hiperemia (ojos rojos) y lagrimeo profuso. Junto a estos síntomas, el paciente que padece queratitis suele quejarse de una "visión alterada (visión borrosa) y la percepción de un cuerpo extraño en el interior del ojo". En ocasiones, la queratitis puede provocar un dolor que impide al paciente abrir los ojos.
La gravedad de los signos y síntomas de la queratitis depende de la causa desencadenante, la profundidad del daño, la condición estructural de la córnea y el estado inmunológico del huésped.
Los signos característicos de las infecciones de la córnea dificultan el diagnóstico diferencial porque la mayoría de las queratitis infecciosas se manifiestan casi con los mismos síntomas.
Diagnóstico
El diagnóstico de una presunta queratitis comienza con la anamnesis, o con la recopilación de los síntomas comunicados por el paciente.
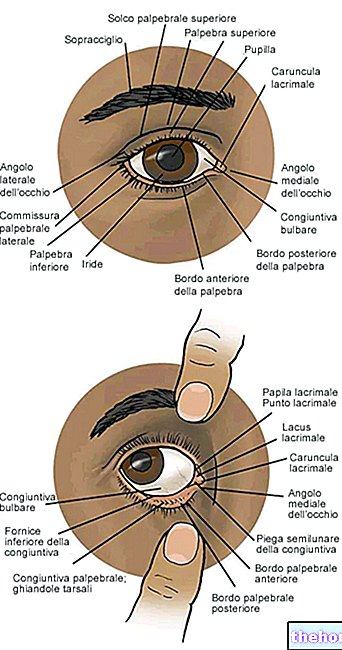
Posteriormente se procede a un diagnóstico ocular externo (test oftalmológico), en el que el oftalmólogo observa el aspecto de los ojos del paciente, la conjuntiva, los párpados, la sensibilidad corneal y el aparato lagrimal. El análisis de las diferentes estructuras oculares suele ser realizado con una herramienta llamada lampara de hendidura, compuesto por una fuente de luz y una lupa, este instrumento utiliza luz intensa para iluminar el iris, la córnea, el cristalino y el espacio entre la córnea y el cristalino.
Pero, ¿qué se puede evaluar con el uso de la lámpara de hendidura? La tabla muestra las características oculares que se pueden evaluar con este instrumento.
Estructura ocular a observar en caso de presunta queratitis.
Características a evaluar
Conjuntiva
Inflamaciones, alteraciones estructurales: folículos, papilas, úlceras, cicatrices, cuerpos extraños
Márgenes de los párpados
Ulceraciones, anomalías
Película lagrimal
Ojo seco
Córnea
Edema, ulceraciones en el estroma, perforación, adelgazamiento
Esclerótico
Ulceraciones, inflamaciones, nódulos, grosor
La confirmación de un presunto origen infeccioso de la queratitis y la identificación del organismo causante solo pueden obtenerse mediante pruebas microbiológicas específicas, que incluyen cultivos y tinciones de GRAM. Al enviar una muestra de lágrima o algunas células de la córnea al laboratorio para su análisis, es posible rastrear la causa desencadenante, estableciendo así una cura específica en un tiempo relativamente corto.
Tratamiento
La curación de la queratitis debe evaluarse atentamente en función del agente causal que la induce. Si bien los fármacos utilizados para tratar las diferentes formas de queratitis son diferentes, los objetivos a perseguir son prácticamente los mismos:
- Eliminar el agente causante
- Compruebe si hay inflamación
- Promover la reepitelización (recrecimiento del epitelio corneal dañado)
QUERATÍAS NO INFECTIVAS
Para tratar la queratitis traumática provocada por el uso torpe de lentes de contacto, es necesario administrar ungüentos oftálmicos antibióticos, imprescindibles para prevenir una posible, en la medida de lo posible, infección ocular bacteriana.
El tratamiento de la queratitis no infecciosa relacionada con la exposición prolongada a la luz ultravioleta implica el uso de fármacos ciclopléjicos de acción corta (capaces de inducir un bloqueo temporal de los nervios parasimpáticos para favorecer la dilatación de la pupila y liberar el músculo ciliar). A veces, también se pueden recetar ungüentos oftálmicos antibióticos (para prevenir posibles infecciones) y vendajes para los ojos durante 24 horas.
Si la inflamación de la córnea está relacionada con un abuso de corticosteroides oftálmicos, generalmente es suficiente interrumpir la terapia para restaurar la salud del ojo; sin embargo, se recomienda supervisión médica.
La instilación de lágrimas artificiales en forma de colirio está indicada para favorecer la lubricación ocular en el contexto de queratitis relacionada con el ojo seco.
La queratitis causada por una enfermedad autoinmune generalmente se trata con gotas oftálmicas con corticosteroides; El tratamiento de la enfermedad subyacente reduce el riesgo de queratitis recurrente.
QUERATINAS INFECCIOSAS
La queratitis infecciosa tiende a progresar rápidamente; por lo tanto, la intervención oportuna es fundamental para prevenir cualquier complicación.
Dependiendo del agente causal, el tratamiento de la queratitis infecciosa implica la aplicación tópica y / o la administración sistémica (por vía oral o intravenosa) de:
- Fármacos antibióticos: p. Ej. Levofloxacina, Gatifloxacina, Ofloxacina
- Medicamentos antivirales: p. Ej. aciclovir (fármaco de elección para el tratamiento de la queratitis viral por virus del herpes)
- Fármacos antimicóticos: p. Ej. Voriconazol (indicado para el tratamiento de la queratitis por Candida y Fusarium)
En general, para acelerar la cicatrización y reducir la inflamación a nivel corneal en poco tiempo, el médico prescribe un tratamiento con corticoides para aplicar directamente en el ojo. Sin embargo, se recomienda no realizar un tratamiento bricolaje con este tipo de fármacos: en el contexto de una queratitis viral, por ejemplo, el abuso de estos medicamentos tópicos puede favorecer la aparición de úlceras corneales muy peligrosas.
Profundización
La queratitis transmitida por acanthamoeba es la inflamación corneal más peligrosa de todas. Cuando el diagnóstico y el tratamiento no son inmediatos, existe el riesgo de efectos secundarios devastadores, como la pérdida de la visión en particular.
Si la visión está gravemente afectada, el médico puede recomendar un trasplante de córnea.
Prevención
Teniendo en cuenta que el hábito de llevar lentillas todos los días es un importante factor de riesgo de queratitis, se entiende que el correcto uso y limpieza de las lentillas es fundamental para evitar la inflamación de origen traumático de la córnea.
Para prevenir la queratitis traumática resultante del uso inadecuado de lentes de contacto, se recomienda:
- Prefiero lentes de contacto desechables, que se cambian de un día para otro.
- Quítese las lentillas antes de dormir
- Lávese y séquese bien las manos antes de ponerse o quitarse los lentes de contacto.
- Manipule las lentillas con cuidado, evitando rayarlas o dañarlas.
- Utilice siempre productos de buena calidad para el lavado y el mantenimiento de las lentillas.
- No use lentes de contacto antes de nadar
La mejor forma de prevenir la queratitis traumática es usar anteojos y gafas de sol.
Los pacientes con ojo seco deben usar gotas lubricantes para los ojos con frecuencia para minimizar el riesgo de lesiones o traumatismos en la córnea.
Para la prevención de la queratitis viral (y formas recurrentes), se recomienda:
- No se lleve las manos a los ojos en caso de infección viral por herpes simple (por ejemplo, herpes labial)
- No utilices colirios de cortisona sin antes consultar con tu médico: este tipo de colirios pueden aumentar el riesgo de queratitis y, en el caso de una infección viral, incluso agravar el problema.
- Evite el uso de lentes de contacto en caso de queratitis recidivante.