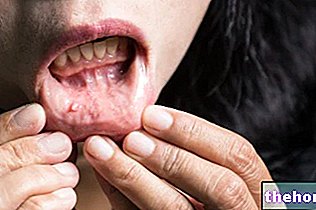
La cirrosis hepática es una enfermedad crónica IRREVERSIBLE caracterizada por degeneración, endurecimiento, cicatrización y pérdida funcional de las células hepáticas.
El inicio de la cirrosis hepática está potencialmente influenciado por la dieta.
Causas de la cirrosis hepática
La cirrosis del hígado puede tener causas multifactoriales y en base a ellas, la dieta juega un papel más o menos importante en el curso patológico:
- Infección por VHB (virus de la hepatitis B) o VHC (virus de la hepatitis C) *
- Abuso de alcohol *
- Enfermedades autoinmunes (cirrosis autoinmune y cirrosis biliar primaria)
- Trastornos metabólicos (enfermedad de Wilson y hemocromatosis)
- Enfermedades vasculares (que provocan estasis sanguínea o estancamiento en el hígado)
- Agentes tóxicos externos y / o fármacos
* causa general del 90% de los casos de cirrosis hepática en Italia

Síntomas y complicaciones
Inicialmente, la cirrosis hepática es una enfermedad asintomática; diagnóstico precoz de esta etapa, definida de otro modo cirrosis compensada, es fundamental para el éxito de la terapia. La remoción de agentes etiológicos y la adopción de una dieta para la cirrosis son fundamentales, aunque la hipertensión de la vena porta (modificación patológica de la que se originan todas las demás posteriormente) es modesta, y la porción de hepatocitos activos logra cumplir con las funciones de los definitivamente muertos.
En el caso de que no se implemente ninguna terapia o dieta para la cirrosis hepática, la presión de la vena porta continuaría aumentando y los hepatocitos activos disminuirían en número hasta que sean insuficientes; Los primeros síntomas de la cirrosis hepática avanzada son:
- Anorexia
- Pérdida de peso
- Pérdida de masa muscular
En el caso de que la degeneración se complique, la siguiente etapa se llama cirrosis descompensada; los síntomas son:
- Ictericia y picazón
- Aumento del volumen abdominal (ascitis).
- Edema en las extremidades inferiores.
- Cambios en la coagulación, sangrado fácil (equimosis y petequias).
Las complicaciones más graves de la cirrosis hepática se refieren principalmente a la acumulación de líquido intraperitoneal (ascitis) debido a la reducción de la porción de proteína osmolar de la sangre y posible infección (peritonitis), formación de varices y posible ruptura con hemorragia gastrointestinal, encefalopatía hepática. (por alteración de la composición sanguínea), síndrome hepatorrenal (insuficiencia renal secundaria a cirrosis), carcinoma hepatocelular (cáncer de hígado) y trombosis portal.
Terapia de cirrosis hepática
El tratamiento terapéutico de la cirrosis hepática incluye:
- Separación del paciente de factores de riesgo y etiológicos.
- Dieta equilibrada y específica (ingesta adecuada de proteínas / aminoácidos y sodio en la dieta)
- Uso de medicamentos para reducir las complicaciones de la cirrosis (por ejemplo, diuréticos para la ascitis)
- Reposo en cama (que facilita el retorno venoso)
- Paracentesis evacuante (procedimiento mediante el cual, mediante el uso de una jeringa y una aguja, se extrae el líquido ascítico contenido en la cavidad abdominal; cuando solo se toman unos centímetros cúbicos de líquido para analizarlo, se denomina paracentesis exploratorio. Si el líquido abdominal es abundante y crea una sensación de hinchazón, se pueden tomar cantidades mayores y el procedimiento se llama paracentesis. evacuante).
Aunque la cirrosis hepática es una enfermedad de curso irreversible y muchas veces fatal (alta correlación entre cirrosis hepática y hepatocarcinoma), si se trata bien, es posible ralentizar drásticamente su progreso degenerativo y promover la indispensable regeneración del hígado; obviamente, esto depende sobre el estado de la enfermedad, la terapia y el agente causal principal. En el caso de la cirrosis alcohólica, la suspensión definitiva del abuso supone un MAYOR restablecimiento de la función hepática en comparación con el tratamiento de las otras formas de cirrosis.
En estado de cirrosis compensado basta con eliminar el agente etiológico (tratamiento antiviral, eliminación de alcohol, eliminación de tóxicos o fármacos) y restablecer una dieta equilibrada.
La dieta para la cirrosis compensada, además de respetar escrupulosamente todos los requisitos para una dieta sana y correcta, debe ser especialmente cuidadosa para asegurar una ingesta proteica de alrededor de 1,2g / kg de peso corporal; en caso de inapetencia puede ser útil " integración. Por el contrario, la dieta para la cirrosis descompensada depende mucho del estado clínico del sujeto; Las complicaciones secundarias afectan significativamente el estado de salud y a menudo requieren la adopción de nutrición artificial. Es el caso de la encefalopatía, que requiere una reducción de proteínas hasta 0.5g / kg para mejorar el balance de nitrógeno, o el síndrome hepatorrenal, que en el por el contrario aumenta su requerimiento ya que favorece la excreción de proteínas plasmáticas con la orina. En ausencia de encefalopatía se recomienda mantener una ingesta de proteínas de aproximadamente 1,5 g / kg.
Curiosidad
Se ha demostrado que la dieta para la cirrosis hepática puede mejorar significativamente los síntomas de la encefalopatía tras la sustitución de los aminoácidos AROMÁTICOS por aminoácidos de cadena ramificada, gracias a la reducción de los residuos nitrogenados y la mejora del balance de nitrógeno global. Esto determina un potencial aumento de la ración de aminoácidos imprescindible para cubrir las mayores necesidades plásticas del cirrótico con encefalopatía e insuficiencia renal secundaria.
Otra precaución fundamental a seguir en la preparación de la dieta para la cirrosis hepática es la restricción de sodio en la dieta. El exceso de este oligoelemento favorece el agravamiento de la ascitis y en un 10-20% de los pacientes la corrección dietética permite la desaparición del derrame; por el contrario, el defecto de sodio puede afectar negativamente la función renal. En última instancia, en la dieta para la cirrosis hepática se recomienda encarecidamente limitar la ingesta de sodio en la dieta a no más de 40 mEq / día (920 mg / día = 2,3 gramos de cloruro de sodio) pero no por debajo de los 20 mEq / día (lo que también afectan significativamente el costo de la dieta especial).
Bibliografía:
- Directrices SINPE para la nutrición artificial hospitalaria 2002
- Cirrosis del hígado en la práctica clínica - G. Laffi, G. La Villa - VER Florencia - páginas 184; 391
- Tratado completo sobre abuso y adicción - U. Nizzoli, M. Pissacroia - Piccin - página 984