Común a diversas patologías, el síndrome nefrótico es un cuadro clínico caracterizado por:
- presencia de proteína en la orina (proteinuria), que se vuelve espumosa
- reducción de la cantidad de proteínas en sangre (disprotidemia con hipoalbuminemia)
- Aparición de hinchazón generalizada (edema), inicialmente en la cara, luego se extiende a otras partes del cuerpo, como pies, tobillos y abdomen.
A menudo también hay:
- Hiperlipidemia (predominantemente aumento del colesterol total o incluso trigliceridemia)
- Hipercoagulabilidad de la sangre: riesgo de tromboembolismo.
Para poder hablar de síndrome nefrótico, la presencia de proteínas en la orina debe tener un origen glomerular, es decir, ser la expresión de una alteración grave de la permeabilidad de la pared capilar glomerular.
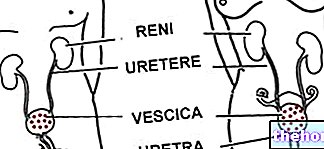
El glomérulo renal y las funciones del riñón.
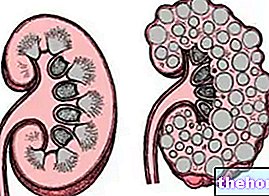
La nefrona es la unidad funcional del riñón, es decir, la formación anatómica más pequeña capaz de llevar a cabo todas las funciones a las que está asignado el órgano. Cada uno de los aproximadamente dos millones de nefronas presentes en cada uno de los dos riñones se divide en dos componentes:
- corpúsculo renal o de Malpinghi (glomérulo + cápsula de Bowman): responsable de la filtración
- sistema tubular: responsable de la reabsorción y secreción
que llevan a cabo tres procesos fundamentales:
- filtración: ocurre en el glomérulo, un sistema capilar altamente especializado que permite el paso de todas las pequeñas moléculas de la sangre, oponiéndose únicamente al paso de proteínas y elementos corpusculares más grandes (glóbulos rojos, glóbulos blancos y trombocitos). Las proteínas más grandes no pasan por problemas físicos, las más pequeñas son rechazadas por la presencia de cargas eléctricas negativas.
- reabsorción y secreción: ocurren en el sistema tubular con el objetivo de reabsorber sustancias excesivamente filtradas (por ejemplo, glucosa, que el cuerpo no puede permitirse perder en la orina) y aumentar la excreción de las filtradas de manera insuficiente.
En presencia de síndrome nefrótico hay una pérdida de selectividad de la barrera glomerular tanto por dimensiones moleculares como por carga eléctrica: consecuentemente, importantes cantidades de proteínas se pierden con la orina.
Síntomas
El edema es el síntoma y signo clínico más característico del síndrome nefrótico.
Subcutáneo y blando, inicialmente localizado en la zona periorbitaria especialmente por la mañana, el edema luego tiende a extenderse a otras zonas, como la parte posterior de los pies, la región presacra y el abdomen, o generalizarse (anasarca) con ascitis y derrame pleural y / o pericárdico. La evolución del edema es apreciable mediante la valoración diaria del peso corporal: cuanto más aumenta, mayor es la acumulación de líquidos en los espacios intersticiales.
La formación de espuma en la orina es un signo de proteinuria. La orina oscura, de color té o coca-cola, en cambio, es típica del síndrome nefrítico, una condición similar a la anterior, pero también caracterizada por la pérdida urinaria de glóbulos rojos.
La pérdida urinaria de proteínas, en particular de inmunoglobulinas, puede estar asociada a una "mayor susceptibilidad a las infecciones. El paciente puede sentirse débil, asténico, presentándose caquéctico sólo en los casos más graves y ahora raros".
La electroforesis de proteínas séricas muestra, además de la reducción de albúmina, un aumento de globulinas α2 y globulinas β.

Causas y clasificación
Según su origen, el síndrome nefrótico se divide en primer lugar en primario y secundario; en el primer caso es expresión de enfermedades renales, en el segundo de enfermedades sistémicas o en cualquier caso que afecten a otros órganos además del riñón.
Formas primarias o primarias de síndrome nefrótico (el diagnóstico es histológico y, por lo tanto, requiere biopsia renal):
- Glomerulopatía de cambios mínimos
- Glomerulonefritis membranosa
- Glomeruloesclerosis focal y segmentaria
- Glomerulonefritis membranoproliferativa
Formas secundarias de síndrome nefrótico:
- Enfermedades metabólicas: Diabetes Mellitus; Amilosis
- Enfermedades inmunes: lupus eritematoso sistémico; Púrpura de Schonlein-Henoch, poliarteritis nodosa, síndrome de Sjogren, sarcoidosis
- Neoplasias: leucemias, linfomas, mieloma múltiple; Carcinomas (pulmón, estómago, colon, mama, riñón); Melanoma
- Nefrotoxicidad: sales de oro, penicilamina, antiinflamatorios no esteroideos; litio, heroína
- Alergenos: picaduras de insectos; picadura de serpiente; suero antitoxina
- Enfermedades infecciosas
- Bacteriana: glomerulonefritis postinfecciosa; de derivación infectada; endocarditis bacteriana, lue
- Viral: hepatitis B y C, VIH, Epstein-Barr, Herpes zooster
- Protozoos: malaria
- Helmintos: esquistosomas, filarias
- Eredo-familiar: síndrome de Alport, enfermedad de Fabry
- Otros: Toxemia del embarazo (preeclampsia); Hipertensión maligna
En los niños pequeños, el síndrome nefrótico está causado, en el 90% de los casos, por glomerulonefritis de lesión mínima o glomeruloesclerosis focal y segmentaria. Este porcentaje desciende al 50% en los niños mayores de 10 años.
En adultos, el síndrome nefrótico es causado con mayor frecuencia por glomerulonefritis membranosa, seguida de glomeruloesclerosis focal y segmentaria y glomerulonefritis con cambios mínimos en la incidencia. Aproximadamente el 30% de los adultos con síndrome nefrótico tienen enfermedad sistémica (diabetes mellitus, amiloidosis, lupus eritematoso sistémico o cáncer, en particular de colon o pulmón).
En la edad pediátrica, el síndrome nefrótico es más común entre los varones, mientras que en la edad adulta la incidencia entre los dos sexos es uniforme.
¿Cómo surgen los síntomas y las complicaciones del síndrome nefrótico?
Aumento de la permeabilidad de la pared de los capilares glomerulares.
↓
Paso de proteínas a la orina (proteinuria)
↓
Reducción de proteínas plasmáticas (hipoproteinemia o hipoprotidemia o hipoalbuminemia)
_______________________|_______________________
|
Reducción de la presión arterial oncótica u osmótica coloide
↓
Aparición de edema masivo + hipovolemia
↓
Reducción del flujo sanguíneo renal
↓
Aumento de la secreción de renina con activación del sistema renina-angiotensina y aumento de la liberación de aldosterona
↓
retención de sal y agua y agravamiento del edema
+ posible hipertensión leve + aumento de la tasa de filtración glomerular
↓
Desgaste de las nefronas por sobrecarga funcional.
|
Aumento de la síntesis compensatoria de lipoproteínas en el hígado + pérdida urinaria de algunos factores que regulan el metabolismo de los lípidos
↓
Hiperlipidemia (aumento de los valores de triglicéridos plasmáticos, LDL y VLDL)
↓
Lipiduria (aumento de la concentración de lípidos en la orina)
+ Mayor riesgo cardiovascular con aterosclerosis acelerada
En presencia de síndrome nefrótico, la principal proteína que se encuentra en la orina es la albúmina (proteinuria selectiva); sin embargo, otras proteínas plasmáticas (proteinuria no selectiva), como transferrina, inhibidores de la coagulación y portadores hormonales también pueden estar presentes en diversos grados; la pérdida de estos elementos explica las posibles complicaciones de la enfermedad (desnutrición, infecciones, trombosis, anemia, debilidad). Por ejemplo, en respuesta a la reducción de las proteínas plasmáticas, el hígado produce una gran cantidad de fibrinógeno. Si a esto le sumamos ante la pérdida renal de antitrombina III y otros factores anticoagulantes, surge un cuadro de hipercoagulabilidad que se encuentra frecuentemente en el síndrome nefrótico. Una complicación de la hipercoagulabilidad es la posible trombosis de la vena renal, además del aumento generalizado del riesgo cardiovascular. Pérdida de transferrina facilita en cambio la anemia, mientras que la disminución de IgG y algunos factores de la El complemento, como Properdin, aumenta la sensibilidad a las infecciones. La falta de globulina que se une al colecalciferol conduce a una "alteración del metabolismo de la vitamina D3 con reducción de la absorción intestinal de calcio e hiperparatiroidismo secundario".
Terapia
La elección de la terapia depende obviamente de la enfermedad de la que el Síndrome Nefrótico es consecuencia y expresión.
Generalmente, el tratamiento consiste en la administración de fármacos diuréticos, posiblemente asociados a la infusión de albúmina humana; este abordaje tiene como objetivo reducir el edema. Entre los fármacos útiles para contrarrestar la proteinuria se encuentran los inhibidores de la ECA, especialmente indicados en caso de síndrome nefrótico asociado a hipertensión. Cualquier alteración en el metabolismo de los lípidos puede corregirse tomando fármacos hipolipemiantes, como las estatinas. El aumento del riesgo trombótico se puede corregir mediante el uso de fármacos anticoagulantes. Si el síndrome nefrótico es expresión de enfermedades inflamatorias o de etiología autoinmune, el paciente puede beneficiarse de fármacos inmunosupresores (ciclosporina) y antiinflamatorios esteroideos (corticoesteroides).
Esto se asocia al reposo en cama, la restricción global de la ingesta de líquidos, la ingesta de una dieta baja en sodio y grasas y la abstención de fármacos que pueden agravar el daño renal asociado al síndrome nefrótico (agentes de contraste, antibióticos y AINE como ibuprofeno, naproxeno y celecoxib).