Generalidad
La estimulación vagal representa un posible tratamiento para determinados episodios arrítmicos: taquicardias supraventriculares. De hecho, al aumentar el tono vagal, es posible interrumpir el evento taquicárdico, lo que ralentiza los latidos del corazón. La estimulación vagal se puede realizar mediante maniobras específicas o mediante determinados fármacos. En ambos casos es fundamental la consulta con un médico, para conocer en detalle cómo se realizan determinadas maniobras y cómo seguir el tratamiento farmacológico, así como evaluar los riesgos relacionados.
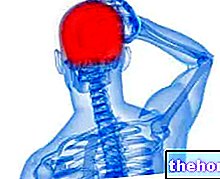
El nervio vago
Antes de describir el papel de la estimulación vagal en el tratamiento de las taquicardias supraventriculares, conviene recordar algunas características del nervio vago o neumogástrico.
Los dos nervios vagos, derecho e izquierdo, forman el décimo (X) par de nervios craneales (o encefálicos) de los doce pares presentes en el cuerpo humano. Se originan en el cráneo, como todos los nervios cerebrales, y se extienden hasta el abdomen.
El nervio vago es un nervio mixto somático y visceral, ya que tiene fibras motoras y sensoriales (componente somático) y fibras parasimpáticas (componente visceral).
Las fibras parasimpáticas son responsables de inervar el músculo liso involuntario de:
- Tráquea.
- Bronquios.
- Pulmones.
- Corazón.
- Vasos grandes.
- Esófago.
- Estómago.
- Intestino.
Las fibras motoras, por otro lado, inervan los siguientes músculos esqueléticos:
- Músculo cricotiroideo.
- Músculo elevador del velo palatino.
- Músculo palatogloso.
- Músculo palatofaríngeo.
- Músculos constrictores faríngeos superior, medio e inferior.
- Músculo salpingofaríngeo.
- Músculos de la laringe.
Finalmente, las fibras sensibles entran en contacto con:
- Canal auditivo externo.
- Mucosa de la faringe.
- Mucosa de la laringe.
Así, el nervio vago controla y regula eventos fisiológicos fundamentales, tales como:
- Ritmo cardiaco.
- Peristaltismo gastrointestinal.
- Transpiración.
- Movimientos de la boca, hablar.
- Movimientos de la laringe, para respirar.
El control de la frecuencia cardíaca mediante fibras parasimpáticas se produce principalmente a través del nervio vago derecho. De hecho, este último inerva el nódulo sinoauricular, que es el centro de estimulación dominante del corazón y, si se estimula, ritmo cardíaco sinusal lento. El nervio vago izquierdo, por otro lado, inerva el ventrículo con efectos menos potentes y, si se estimula, bloquea los impulsos entre la aurícula y el ventrículo (bloqueo auriculoventricular).
Estimulación vagal en el tratamiento de taquicardias.
La estimulación vagal es un posible tratamiento terapéutico para detener episodios de taquicardia supraventricular en pleno apogeo.
Cuando hablamos de estimulación vagal o aumento del tono vagal, nos referimos a lo mismo.
Para obtener un aumento del tono vagal con el fin de detener un ataque de taquicardia, se pueden realizar algunas maniobras particulares o se pueden administrar ciertos medicamentos. Cabe destacar que cada técnica descrita debe ser realizada por un médico, quien instruirá al paciente sobre las operaciones correctas a realizar y sobre los efectos secundarios asociados a cada una de ellas.
En cuanto a las maniobras, las más conocidas y las menos peligrosas de poner en práctica son:
- La maniobra de Valsalva.
- La maniobra de Muller.
Estas dos operaciones consisten en contener una respiración profunda el mayor tiempo posible.
Otras maniobras son:
- Compresión simultánea de los globos oculares.
- Estimulación del seno carotídeo.
Mediante la compresión simultánea de los globos oculares, ejercida con los pulgares, por el médico, es posible bloquear el ataque de taquicardia supraventricular, la presión debe ser de tal magnitud que haga sentir dolor al paciente. Por esta razón, no es una práctica recomendada.
La estimulación del seno carotídeo, por otro lado, es una técnica más eficaz y menos dolorosa. El seno carotídeo se localiza a nivel de la bifurcación de la arteria carótida común. Se obtiene un mejor efecto si se estimula el seno carotídeo derecho, en comparación con el izquierdo, ya que, como hemos visto, el nervio vago derecho, atravesando cerca de la carótida derecha, inerva el nódulo sinoauricular, que es el centro marcador dominante, la operación exacta la realiza el médico con la presión de dos o tres dedos y mediante un masaje vertical de la zona.
La utilidad de esta maniobra viene dada no solo por el aspecto terapéutico, sino también por el valor diagnóstico que puede garantizar. De hecho, si el paciente está conectado a un electrocardiógrafo y se realiza la estimulación, es posible controlar el progreso del ritmo cardíaco y comprender la verdadera naturaleza del aumento de la frecuencia cardíaca. Hay tres posibles conclusiones diagnósticas:
- Si el paciente presenta una ralentización de los latidos del corazón, de modo que alcanza el ritmo sinusal de forma estable, significa que el ataque de taquicardia es en realidad de tipo supraventricular.
- Si el paciente presenta una ralentización transitoria, de forma que al final de la estimulación del seno carotídeo el ritmo vuelve a aumentar, significa que el aumento de la frecuencia cardíaca se debe a otra arritmia de tipo auricular.
- Si el paciente no muestra una frecuencia cardíaca lenta, significa que el aumento de la frecuencia se debe a una arritmia ventricular.
La estimulación vagal inducida por fármacos implica la administración de:
- Fármacos con acción directa sobre el nervio vago.
- Fármacos con acción indirecta sobre el nervio vago.
Los fármacos que actúan directamente sobre el nervio vago son los basados en aceticolina, mecolil o prostigmina. Funcionan con éxito, pero también tienen efectos secundarios muy desagradables.
Los fármacos que actúan indirectamente sobre el nervio vago son los que se utilizan para elevar la presión arterial. El aumento de la presión arterial estimula los senos carotideos, que en consecuencia aumentan el tono vagal.Los fármacos utilizados son noradrenalina o metaraminol y deben administrarse por vía intravenosa.
En el momento del tratamiento farmacológico, el médico debe medir la presión arterial al mismo tiempo, para asegurarse de que no supere los 160 mmHg (el valor ideal es 150 mmHg). Por encima de este valor, existe el riesgo de causar pulmón edema Es evidente, también en este caso, lo importante que es la presencia del médico en la realización del mencionado procedimiento de estimulación vagal.