Generalidad
La estenosis carotídea es una enfermedad que afecta el sistema arterial carotídeo.
El término estenosis, en este caso, indica una reducción en el calibre vascular, como resultado de lo cual disminuye el flujo sanguíneo aguas abajo del estrechamiento; sigue un estado de sufrimiento de los órganos a los que llega, debido a la falta de oxígeno y nutrientes transportados por la sangre.

La principal causa de la estenosis carotídea es la aterosclerosis, una forma particular de arteriosclerosis que afecta a los grandes vasos.
¿Qué es la estenosis carotídea? Anatomía patológica
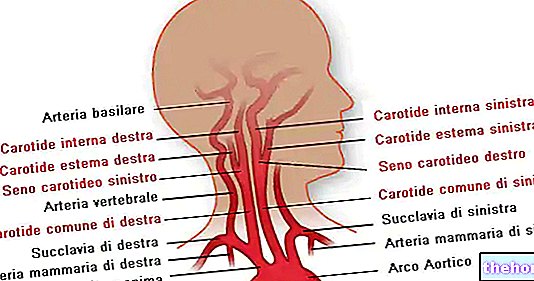
Estricción (del griego στενόω, estrecho) de la carótida es el estrechamiento de la luz del vaso carotídeo. Antes de proceder con la descripción detallada de la patología, conviene recordar brevemente la "anatomía del sistema carotídeo. Este último" se compone de:
- Dos arterias carótidas comunes, derecha e izquierda.
- Dos ramas para una sola carótida común: la carótida interna y externa.
- Ramas colaterales, que surgen de las carótidas internas y externas.
El sistema carotídeo, a través de sus diversas ramificaciones, irriga los distritos cerebrales y las áreas de la cabeza correspondientes a la cara y los ojos. La oclusión parcial o total de la arteria carótida da como resultado un fenómeno isquémico que afecta a los tejidos perfundidos, ya que el flujo de sangre bombeada por el corazón se ve comprometido. El resultado de una oclusión carotídea es claramente dramático., Ya que los tejidos no oxigenados sufren necrosis (muerte celular) La necrosis de los tejidos puede ir seguida de un ictus cerebral y, cuando la estenosis carotídea es grave, la muerte del enfermo.
De los estudios de anatomía patológica (es decir, cómo se ve un tejido u órgano afectado por una enfermedad), realizados en las carótidas afectadas por la estenosis, surgieron las siguientes características:
- Las oclusiones son más frecuentes en la carótida izquierda, que surge directamente del arco aórtico, en el tórax. El motivo es el siguiente. La aterosclerosis afecta preferentemente a los grandes vasos y, en el caso de la carótida izquierda, la conexión directa con una mayor vaso lo predispone a riesgos de estenosis, de origen ateromatoso, superiores a la carótida derecha; este último, de hecho, surge de la arteria anónima, que a su vez se origina en el arco aórtico.
- Las lesiones cerebrales, por isquemia, son más o menos marcadas según la extensión del estrechamiento de las carótidas. Hay una proporcionalidad directa: una mayor oclusión del vaso, por tanto, significa un daño más grave y un empeoramiento progresivo de los síntomas.
- Las oclusiones suelen ocurrir a nivel de las bifurcaciones y en el origen de las ramas colaterales de las carótidas.
La estenosis carotídea es una patología típicamente masculina, ya que la aterosclerosis, la principal causa de estenosis, afecta más a los hombres que a las mujeres. Además, es una patología que no perdona a nadie, dado que la aterosclerosis es una condición que, tarde o temprano, aflige a todas las personas.
Causas de la estenosis carotídea. Fisiopatología
La principal causa de la estenosis carotídea es la aterosclerosis, una forma particular de arteriosclerosis, que afecta preferentemente a los vasos arteriales de gran calibre La aterosclerosis se caracteriza por la aparición de una túnica media del vaso arterial, de una placa elevada con contornos precisos. Este foco se llama ateroma. El ateroma tiene una consistencia fibrolipídica: el componente fibroso se debe a una proliferación del tejido conjuntivo fibroso (tejido "cicatricial"); el componente lipídico, en cambio, proviene del plasma sanguíneo y está formado por cristales de colesterol, triglicéridos y grasas ácidos.
La aparición de un ateroma se debe a varios factores, todos igualmente importantes. Los más conocidos son:
- Hipertensión
- Obesidad
- Fumar
- Hipercolesterolemia
- Vida sedentaria
- Diabetes
- Envejecimiento
El ateroma, que se desarrolla a nivel de la túnica íntima del vaso, surge como resultado de un desequilibrio entre la pared del vaso y la sangre que circula en el lumen de la arteria. En otras palabras, los factores que inducen la aterosclerosis hacen que el flujo sanguíneo en el vaso se altere hasta el punto de provocar una lesión en la pared del vaso, es decir, en el endotelio. La lesión crea una situación inflamatoria y atrae células plasmáticas sanguíneas, como glóbulos rojos y glóbulos blancos, cuya intervención genera la primera pequeña placa. La hipertensión, por ejemplo, crea un flujo arremolinado dentro de las arterias. Esto explica por qué los ateromas se desarrollan de forma electiva donde hay bifurcaciones de la carótida: aquí las tensiones a las que está sometido el vaso son mayores. Otro ejemplo de inestabilidad en la relación entre la pared interna de la carótida y la sangre es el del envejecimiento, evento que afecta a todos los individuos, reduce la elasticidad y contractilidad de las arterias, modificando así su flujo sanguíneo.
El cuadro se enriquece, además, con la formación, a nivel del ateroma, de un trombo. El trombo es una masa sólida de glóbulos. La consecuencia es natural, ya que, donde se crea una lesión, también existe el recuerdo de plaquetas o trombocitos y factores que se ocupan del proceso de coagulación, estos actores contribuyen a aumentar el engrosamiento del ateroma, en este punto la luz del vaso arterial de la carótida se estrecha aún más.
Para empeorar aún más la situación, existe la posibilidad de que el trombo se rompa en partículas más pequeñas, que se pierden en el torrente sanguíneo. Estas partículas libres, llamadas émbolos, pueden llegar al cerebro, acelerando los procesos de isquemia cerebral y accidente cerebrovascular.
Otras causas de estenosis carotídea son:
- Aneurismas
- Displasias fibromusculares
- Arteritis
- Retorcerse
- Enrollado
Signos y síntomas
Un signo clínico de una estenosis carotídea es la ausencia de pulsaciones en el vaso afectado, la verificación se realiza por palpación y tiene cierto grado de incertidumbre, de hecho, la pulsación también puede estar presente junto con un estrechamiento de la carótida.
El signo principal que caracteriza a una estenosis carotídea es el llamado ataque isquémico transitorio, también conocido como TIA. Se define como transitorio, ya que tiene un límite de duración: no más de 24 horas. El ataque isquémico se produce a nivel cerebral, facial y ocular, es decir, las zonas no irrigadas suficientemente por la arteria carótida ocluida. Los signos clínicos, por AIT, se manifiestan por:
- Pérdida de control de la extremidad: hemiplejía del lado opuesto al de la carótida ocluida. Esto se explica porque, por ejemplo, el hemisferio derecho del cerebro, inervado por la carótida derecha, controla las extremidades del lado izquierdo del cuerpo.
- Dificultad para hablar: el lenguaje a veces se vuelve incomprensible.
- Problemas de visión: visión doble o borrosa. Posible ceguera, que inicialmente se presenta con un velo negro o gris que cae por delante del ojo, en este caso el ojo afectado está del mismo lado que la carótida ocluida.
- Falta de coordinación al caminar.
- Paresia de la cara.
Si la estenosis implica un daño isquémico de mayor entidad, que dura hasta 3 días, se denomina CORTEZA, es decir déficits neurológicos isquémicos reversibles. Los síntomas son similares a los del AIT.
Por último, si la "oclusión de la arteria carótida es grave y casi completa, si es que lo hace, el síntoma resultante es"accidente cerebrovascular isquémico, o accidente cerebrovascular. Las consecuencias son evidentes y ya no transitorias: el individuo afectado por ella pierde totalmente la sensibilidad, la facultad de movimiento y las diversas funciones controladas por las áreas que ya no oxigena el flujo sanguíneo. En la mayoría de los casos, esta situación conduce a muerte.
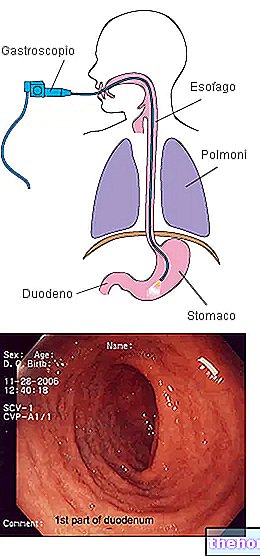
Diagnóstico
Un diagnóstico inicial de estenosis carotídea puede basarse en el seguimiento, por simple palpación, de las pulsaciones de la arteria carótida. La ausencia de pulsación a nivel de una de las dos carótidas podría significar que existe una oclusión.
Una prueba importante es el llamado signo carotídeo, útil para determinar no solo la presencia de estenosis, sino también cuál de los dos tractos carotideos está ocluido. Consiste en comprimir alternativamente una de las dos carótidas, interrumpiendo el flujo sanguíneo que fluye por el vaso carotídeo. Si la arteria carótida comprimida es la sana, después de un tiempo que va de 10 a 30 segundos, el paciente presenta signos de malestar, palidez y pérdida del conocimiento. Si la arteria carótida comprimida ya está ocluida, el paciente no presenta síntomas, ya que al revés, permeable, compensa el menor aflujo, debido a la estenosis, a los distritos cerebrales.
Las pruebas de diagnóstico instrumental consisten en:
- Ultrasonido Doppler
- Angiografía digital
- Angioscanner
- Angio
Ultrasonido Doppler. Este es un examen no invasivo, útil para que el médico identifique la posición de la placa ateromatosa y el grado de estenosis, es decir, cuánto se ha estrechado la luz. De hecho, es un método que permite, a través de una "ecografía, observar la morfología de las paredes de los vasos e identificar cualquier anomalía; utilizando un Doppler, sin embargo, es posible evaluar, con un" análisis ecográfico, la situación hemodinámica, es decir, la velocidad del flujo sanguíneo, en la zona carotídea afectada por la placa. Este último dato, que es la distancia que recorre la sangre en el punto de oclusión, revela el grado de estenosis de la placa ateromatosa.
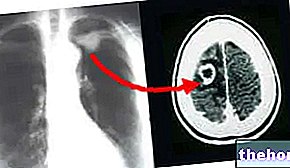
Angiografía digital. Es la investigación más precisa y útil para evaluar el grado de estenosis, consiste en inyectar un medio de contraste yodado en la circulación arterial, mediante un catéter. El catéter se conduce en la zona a investigar, en esta zona se sigue el trayecto del catéter mediante instrumentación radiográfica, que muestra la estructura interna de la carótida.
Angiografía por tomografía computarizada o angiografía por TC. Se basa en el escaneo de la zona carotídea, las imágenes obtenidas por instrumentación radiográfica muestran la estructura tridimensional de las cavidades vasculares carotídeas, requiere la inyección de un medio de contraste yodado.
Angiografía por resonancia magnética o angiografía. El examen utiliza un medio de contraste paramagnético, que se inyecta en el paciente y permite evaluar la ubicación y extensión de las alteraciones en la luz del vaso carotídeo.
Terapia
La terapia farmacológica es útil para mejorar los síntomas del paciente o para prevenir su agravamiento, pero no "repara" una lesión, como el ateroma, presente en las arterias, implica la administración de:
- Medicamentos que diluyen la sangre. Se utilizan para evitar la formación o agravamiento de trombos presentes en las zonas afectadas por ateromas. El empeoramiento de un trombo puede degenerar, como se mencionó anteriormente, en un émbolo. Para diluir la sangre, se puede administrar al paciente:
- Los agentes antiplaquetarios. Disminuyen la agregación plaquetaria y la formación de grumos Uno de los más utilizados es la aspirina.
- Anticoagulantes. Actúan sobre factores de coagulación. Deben usarse con precaución, antes de la cirugía o si el paciente padece otras enfermedades que requieran tratamiento anticoagulante, una de las más utilizadas es la cumadina.
- Fármacos que limitan la evolución de la placa de ateroma
- Los agentes reductores de lípidos. Disminuyen el nivel de colesterol y triglicéridos en la sangre, es decir, los lípidos que actúan en la formación de placa.
- Los antidiabéticos. Están indicados para diabéticos. La diabetes es una condición que predispone a la estenosis carotídea.
- Antihipertensivos. Sirven para normalizar la presión arterial. El torbellino de la sangre, generado por la hipertensión, favorece la lesión de la íntima de los vasos y la consecuente formación de placas de ateroma.
La cirugía, por otro lado, es el único enfoque terapéutico útil para restaurar el flujo sanguíneo normal dentro de la arteria carótida ocluida.
Son posibles dos tipos de intervención:
- Endoarterectomía. Con esta cirugía se eliminan la placa de ateroma y los bultos y residuos, ligados respectivamente a trombos y émbolos.
Esta técnica consiste en el retiro de la túnica íntima y parte de la media, en la que está presente el ateroma. Se practica bajo anestesia local, por lo que el paciente permanece consciente, mediante incisión directa a lo largo de la parte anterior del cuello. Requiere el cirujano cortar primero el flujo de sangre a través de la arteria carótida. En ese momento, el médico puede hacer una incisión en la arteria carótida, abrirla y eliminar la placa. El área de incisión se identifica claramente gracias a la instrumentación diagnóstica, una vez removida la placa se reemplaza el tejido vascular eliminado por tejido artificial o de origen venoso, en este punto se cierra la arteria carótida.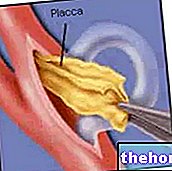
- Angioplastia carotídea y colocación de stents. La operación sirve para "rechazar" la placa ateromatosa, restableciendo el tamaño normal de la luz del vaso carotídeo. Se realiza bajo anestesia local. El cirujano vascular opera mediante dos catéteres: uno está equipado con una malla metálica (stent) y el otro con un globo. Al introducirlos en la circulación arterial y llegar a la zona afectada por el ateroma, el médico se asegura de que, mediante el globo, se restablece el diámetro normal de la arteria carótida ocluida, y, mediante el metal malla, se mantiene el agrandamiento, se infla solo una vez que el catéter se ha introducido en la zona de la placa. Más tarde se eliminará.

La cirugía es necesaria cuando la oclusión carotídea afecta a más del 70% de la luz del vaso. Lo mismo ocurre en los casos en los que, a pesar de que la contracción es menor en términos de porcentaje, la sintomatología prevé la posibilidad de situaciones críticas, como AIT, RIND o ictus. En ausencia de estas graves patologías sintomáticas y con porcentajes de estenosis inferiores al 70%, la intervención no es prioritaria, debido a la extrema delicadeza de las intervenciones quirúrgicas que involucran la arteria carótida. Cuando el paciente tiene un estadio avanzado de estenosis carotídea, los riesgos asociados a la intervención no superan los que podrían generar un ictus, por lo que se elimina la placa.















.jpg)