-cos-cause-sintomi-e-cura.jpg)
Las causas pueden ser diferentes e incluyen: irritación crónica, agentes atmosféricos (sol, frío y viento), infecciones (herpes labial, candidiasis, etc.), alergias, traumatismos locales, deficiencias nutricionales y estados debilitantes generales (diabetes, ingesta de medicamentos, etc.) .).
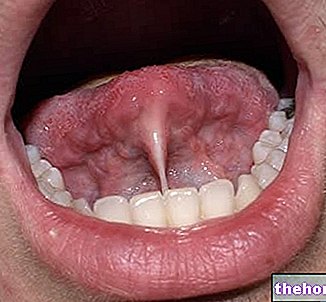
La queilitis puede afectar los labios en su totalidad o solo en parte. Dependiendo de la causa, la inflamación se presenta con un cuadro sintomático de leve a grave. En la mayoría de los casos, la queilitis se manifiesta como sequedad, dolor, ardor, hinchazón, descamación y grietas que comienzan en las comisuras o bordes. Y se extienden por los labios y, a veces, También hay ampollas, ulceraciones y fisuras.
El tratamiento de la queilitis se basa en el reconocimiento y la eliminación de los factores que contribuyen a la enfermedad.
labial: corresponde al margen dorsal del labio (claro, es la parte roja y blanda);y / o
- Las comisuras labiales, es decir, las dos comisuras de la boca (nota: las comisuras también se denominan pliegues labiales; la queilitis puede afectar solo una comisura o ambas).
En la mayoría de los casos, la queilitis se limita a los bordes de la boca, en la zona de paso de la mucosa de los labios a la piel de la cara. El área perioral y el borde de los labios son, de hecho, más comúnmente involucrados en reacciones inflamatorias, pero la queilitis y las manifestaciones resultantes también pueden extenderse a las membranas mucosas labiales.
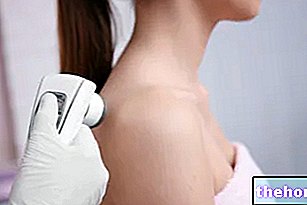
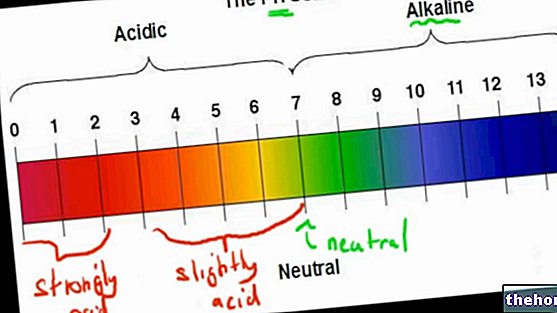
La inflamación de los labios puede ser aguda o crónica.
Queilitis: formas
El término "queilitis" es bastante inespecífico, ya que se refiere a una inflamación genérica de los labios.
De hecho, existen varias formas de queilitis:
- Queilitis común (o labios agrietados)
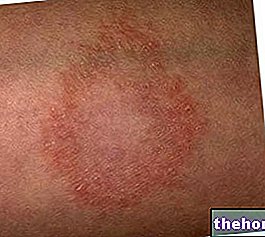
- Queilitis angular: afecta las comisuras de la boca; en el lenguaje común, también se conoce como boccarola;
- Queilitis infecciosa: debida, por ejemplo, a infecciones por el virus del herpes labial o candidiasis;
- Queilitis irritante y queilitis alérgica: ambas son causadas, con diferentes mecanismos, por cosméticos, dentífricos, alimentos, objetos metálicos u otras sustancias que entran en contacto con la boca;
- Queilitis eccematosa: asociada a dermatitis de contacto atópica y alérgica, esta inflamación de los labios surge tras la aplicación local de productos irritantes o sensibilizantes como barras de labios, pomadas, esmaltes de uñas en sujetos que sufren de morderse las uñas, etc.;
- Queilitis actínica: también llamada "queilitis solar", es una "afección precancerosa de los labios que surge como consecuencia de la radiación ultravioleta;
- Queilitis granulomatosa: implica edema labial crónico; se manifiesta en los cuadros clínicos del síndrome de Melkersson-Rosenthal y la queilitis de Miescher;
- Queilitis glandular: está determinada por la inflamación y edema de las glándulas salivales labiales.
También existen queilitis en el curso de la dermatosis (lupus eritematoso cutáneo, psoriasis, sarcoidosis, liquen plano, etc.) y neoplasias con localización labial que pueden comenzar con una inflamación (como carcinomas y melanomas).
, diabetes, terapias con medicamentos, etc.). La infección que sustenta la queilitis puede ser de origen micótico: el hongo más frecuentemente implicado en la aparición de la queilitis es el Candida albicans. Otras infecciones son de naturaleza bacteriana y están causadas principalmente por estafilococos, estreptococos y enterococos. No se excluye, entonces, que exista una superposición de múltiples cuadros infecciosos (no es casualidad que esta "eventualidad se encuentre más fácilmente en los sujetos más debilitados o cuyo sistema inmunológico está comprometido). La" inflamación de los labios también puede ser viral, como en el caso de la queilitis herpética, sostenida por el virus del herpes simple primario y por recaídas, que típicamente se manifiesta con vesículas que arden y pican. Otros patógenos que pueden estar implicados en la aparición de queilitis son: VPH (virus del papiloma humano), herpes zoster y virus Coxsackie.- Las causas más comunes de queilitis incluyen avitaminosis; en la mayoría de los casos, la deficiencia nutricional encontrada está relacionada con las vitaminas del grupo B (B2, B12, etc.). Otra deficiencia típicamente relacionada con la aparición de queilitis es la de hierro. La inflamación de los labios también se puede encontrar en estados de desnutrición y debilitamiento general del organismo, anorexia nerviosa y malabsorción (por ejemplo, enfermedad celíaca).
-cos-cause-sintomi-e-cura_2.jpg)
- Irritación crónica
- El proceso inflamatorio puede resultar de cualquier forma de trauma o irritación crónica del paso de la membrana mucosa de los labios a la piel de la cara. Un ejemplo de esto son las queilites de los músicos, como los clarinetistas, que se producen tras el contacto con las boquillas de los instrumentos musicales. Situaciones de estrés psicofísico pueden provocar el mismo resultado: la aparición de tics nerviosos, la repetición de gestos automáticos (como el hábito de morderse o mojarse los labios con la lengua), la onicofagia, el contacto continuo con los dedos o simplemente poner las manos sucias en la boca pueden predisponer a la queilitis, si se repiten a lo largo del día y durante mucho tiempo, estos y otros gestos similares provocan, de hecho, una irritación crónica.
- En la aparición de queilitis también se deben tener en cuenta los cosméticos que contengan sustancias irritantes o que estén formulados con materias primas de mala calidad, como desmaquillantes, humectantes, limpiadores faciales y productos de higiene bucal. Además de la irritación, la queilitis puede depender de reacciones alérgicas, desencadenadas por objetos metálicos (piercings) o la introducción en la cavidad bucal de determinados alimentos (especias, cítricos, tomates, etc.) y sustancias, como el aldehído cinámico o la menta. piperita contenida en la pasta de dientes y el ácido carmínico o lanolina en la barra de labios.
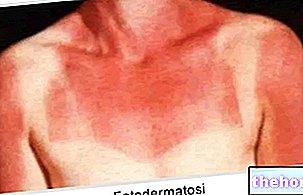
- Exposición al sol o agentes atmosféricos
- La queilitis también puede resultar de la acción de factores ambientales y temperaturas extremas (sol, viento, frío muy intenso, etc.).
- Inmunodeficiencia
- Todas las condiciones patológicas que comprometen la funcionalidad del sistema inmunológico hacen que el paciente sea más vulnerable a las infecciones por gérmenes oportunistas. De hecho, en la mayoría de los casos, la queilitis es provocada por los mismos microorganismos que componen la flora normal de nuestro organismo y, solo en determinadas circunstancias, se vuelven patógenos. El deterioro de las defensas inmunitarias puede ser congénito (presente desde el nacimiento) o adquirido, es decir, secundario a enfermedades sistémicas, tumores, tratamientos con inmunosupresores o quimioterapia Un ejemplo de inmunodeficiencia adquirida es la inducida por la infección por VIH.
La queilitis también puede ser consecuencia de:
- Enfermedades dermatológicas, tales como dermatitis atópica, lupus eritematoso cutáneo, psoriasis y liquen plano;
- Proceso de envejecimiento: la inflamación de los labios puede estar asociada a cambios relacionados con la degeneración cutánea típica de la vejez;
- Uso de algunos fármacos (cortisona, antibióticos, isotretinoína, etc.): algunos principios activos provocan una reducción de la cantidad de saliva (xerostomía), provocando resequedad en los labios y aparición de queilitis;
- Intervenciones quirúrgicas: la queilitis puede surgir tras procedimientos diagnósticos o terapéuticos con acceso desde la cavidad bucal, como en el caso de la amigdalectomía;
- Problemas dentales, como maloclusión, falta de higiene bucal, prótesis incongruentes o mala colocación de los aparatos dentales que rozan las mucosas bucales;
- Sialorrea (salivación excesiva);
- Quemaduras
- Diabetes;
- Hábito de fumar tabaco;
- Patologías tumorales.
Queilitis: ¿quién está en mayor riesgo?
La queilitis se presenta principalmente en personas debilitadas o que tienen factores predisponentes para el desarrollo de inflamación (como deficiencias nutricionales, candidiasis, etc.).
o fisuras que a menudo comienzan en el borde o las comisuras de la boca. La presencia de estas lesiones dificulta comer, reír y masticar.Al mismo tiempo, la queilitis implica:
- Dolor: se percibe como una sensación de ardor, continuo y persistente, a nivel de los labios y de la piel circundante;
- Enrojecimiento: la zona afectada por queilitis puede presentar eritema, signo comúnmente considerado como expresión de una inflamación;
- Sequedad: en algunos casos, la queilitis implica un drenaje lateral de saliva, especialmente durante la noche, lo que contribuye a irritar aún más la zona lesionada y provoca una fuerte sensación de ardor;
- Picazón: en presencia de queilitis o durante el tratamiento, es posible sentir una sensación de picazón; si el paciente no resiste las ganas de rascarse, contribuye a exacerbar la inflamación, irritando aún más el área;
- Descamación: si el estado inflamatorio es prolongado, la zona lesionada sufre una descamación con pérdida de las capas más superficiales de la piel, la descamación implica la presencia de costras blancas o amarillentas que, al elevarse, pueden dejar pequeñas erosiones.
Otros signos que pueden presentarse en caso de queilitis son:
- Hinchazón del área inflamada (nota: el edema de labios no siempre está presente como síntoma de queilitis);
- Supuración: la presencia de pus se asocia con la presencia de una "infección bacteriana;
- Ampollas o burbujas en los labios
- Erosiones o ulceraciones;
- Maceración de la piel.
Queilitis: posible evolución de la inflamación
En general, las manifestaciones de la queilitis reflejan el proceso inflamatorio en curso y la extensión del daño tisular e incluyen:
- Grietas y pequeños cortes, similares a abrasiones o costras: esta es la imagen de presentación de la queilitis más común; en algunos casos, es posible la progresión a una fisura real.
- Ulceraciones: suelen caracterizar las últimas etapas de una "enfermedad no tratada";
- Atrofia: el tejido pierde trofismo, es decir, nutrición y vitalidad.
Queilitis: complicaciones
La queilitis puede ser invalidante para quien la padece: además de ser muy dolorosa, la inflamación de los labios produce amimia de la cara y puede degenerar aún más.Cuando la queilitis evoluciona a una fisura real, el tratamiento es más complejo y, en casos extremos, puede evolucionar a una neoplasia.
En algunos casos, entonces, la queilitis se vuelve crónica: si no se trata de manera inadecuada o cuando el sujeto no tiene defensas inmunes efectivas, el problema puede volver a aparecer después de algún tiempo.
u otras pruebas de alergia pueden ayudar a identificar los alérgenos que causan queilitis. Sin embargo, si la sospecha diagnóstica se orienta hacia las causas de la desnutrición, puede ser útil un hemograma completo (hemograma completo), complementado con la determinación de los niveles de hierro, ferritina, vitamina B12 (y, si es posible, otras vitaminas del grupo sanguíneo). grupo B) y folatos.), para ser aplicado varias veces al día;
Recordar
Cada tipo de queilitis tiene una cura adecuada. Un tratamiento incorrecto puede alargar los tiempos de curación o incluso empeorar la situación. Por lo tanto, se recomienda encarecidamente que se comunique con su médico de cabecera o dermatólogo de referencia.
Medicamentos para la queilitis
En casos más leves, el médico puede prescribir un tratamiento que contribuya a la reepitelización del tejido (ungüentos calmantes y cicatrizantes), que se aplicará varias veces al día. Además, para reducir los síntomas relacionados con la queilitis, puede estar indicada la aplicación local de emolientes con leve efecto antiinflamatorio. Cuando la queilitis es más grave, estas cremas pueden formularse en combinación con cortisona, para ser utilizadas por períodos cortos y siempre bajo tratamiento médico. cheque.
Sin embargo, si el proceso inflamatorio es particularmente severo, es recomendable contactar al dermatólogo para obtener consejos específicos.
Queilitis infecciosa: ¿qué terapia se prevé?
Cuando la queilitis es causada por una micosis de Candida albicans, el tratamiento dirigido implica el uso de un antifúngico, estrictamente prescrito por un médico, si el agente infeccioso es bacteriano, en cambio, es recomendable seguir una terapia basada en antibióticos específicos para el tipo de patógeno involucrado. En este sentido, es fundamental subrayar la importancia de una prescripción médica adecuada: en el caso de queilitis infecciosa, la automedicación es perjudicial no solo para el propio paciente, que, con el tiempo, se vuelve cada vez menos receptivo a las terapias posteriores. para la aparición de resistencias a los antibióticos. La falta de adherencia al tratamiento correcto también predispone a la cronización de la queilitis y a la formación de una fisura real (solución continua en la piel, que es difícil de curar espontáneamente). se vuelve más compleja la única solución El abordaje que se puede proponer se convierte en el quirúrgico.
Algún consejo
Algunas precauciones pueden aliviar los síntomas de la queilitis y facilitar su curación:
- En la fase aguda de la queilitis, es importante evitar alimentos que puedan aumentar la irritación, como frutas cítricas, bebidas o alimentos muy picantes, picantes y salados;
- Al mismo tiempo, se debe evitar la humedad de la zona, por lo que se deben evitar los automatismos que llevan a lamer o morderse los labios continuamente;
- Para evitar la sequedad excesiva - común especialmente durante los meses de invierno - en la zona propensa a queilitis, es útil aplicar un bálsamo labial o una crema hidratante específica para el contorno de los labios. Asimismo, durante la exposición a los rayos del sol de verano, conviene Utilizar un bálsamo con SPF anti-UV para mantener los labios protegidos.
¡Atención! En presencia de queilitis se debe evitar la exposición a la luz solar: recientemente se ha demostrado que este factor puede agravar el cuadro clínico, favoreciendo la evolución de la lesión inflamatoria hacia una fisura.