¿Qué es la cianosis?
Con el término médico cianosis indica un color azulado-violáceo de la piel y las membranas mucosas, una consecuencia típica de una "cantidad insuficiente de oxígeno en la sangre".

- una concentración excesiva de hemoglobina desoxigenada en los capilares sanguíneos, debido a una falta de oxigenación central (con una reducción de la Hb oxigenada);
- una ralentización de la circulación periférica (estasis venosa), con el consiguiente aumento de la extracción de oxígeno de la Hb por los tejidos;
- un aumento en la concentración de derivados de la hemoglobina (como metahemoglobina o sulfohemoglobina) en el lecho capilar.
La cianosis se asocia con una variedad de afecciones, muchas de las cuales son potencialmente mortales: hipoxia, enfriamiento extremo, obstrucción de las vías respiratorias causada por un objeto extraño (asfixia), insuficiencia cardíaca, dificultad en la función respiratoria y paro cardiopulmonar. En los bebés, puede ser evidente como resultado de defectos cardíacos congénitos o síndrome de dificultad respiratoria.
Hemoglobina, irrigación cutánea y color de la piel.
El color de la piel está determinado, así como por la composición y concentración de dos pigmentos (caroteno y melanina), también por el suministro de sangre dérmica. Los glóbulos rojos contienen hemoglobina (Hb), que se une al oxígeno para transportarlo en el cuerpo. La Hb oxigenada adquiere un color rojo brillante, lo que da a los vasos sanguíneos de la dermis un color rosado, más evidente en sujetos de piel clara. En el curso de un proceso inflamatorio, es decir, cuando estos vasos se dilatan, este color se vuelve más pronunciado. Por el contrario, tras una reducción de la vascularización sistémica, los vasos superficiales pierden oxígeno y la hemoglobina en forma reducida (o desoxigenada) cambia de color, oscureciéndose, con lo que la superficie cutánea y las mucosas adquieren un color azulado y hablamos de cianosis.
Síntomas
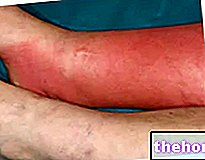
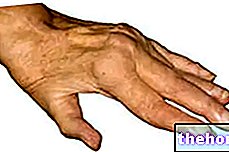
La cianosis es evidente en los tejidos cercanos a la superficie de la piel, debido a la baja saturación de oxígeno. En particular, se encuentra fácilmente al nivel de los labios, el lecho ungueal, los lóbulos de las orejas, los pómulos, las membranas mucosas y otros lugares donde la piel es particularmente delgada. La cianosis puede o no estar asociada con otros síntomas que varían según la afección subyacente.
Síntomas cardíacos y respiratorios asociados con la cianosis:
- Dolor de pecho;
- Dificultades respiratorias, incluida la respiración rápida (taquipnea) y dificultad para respirar (disnea);
- Tos con moco oscuro.
Otros síntomas que pueden ocurrir con la cianosis:
- Fiebre;
- Letargo
- Dolor de cabeza;
- Cambios en el estado mental, que incluyen confusión y pérdida del conocimiento, incluso por un breve momento.
Mecanismos fisiopatológicos
Desde el punto de vista fisiopatogénico, tres mecanismos provocan la cianosis:
- Desaturación sistémica de oxígeno: un problema pulmonar (asma, EPOC, cáncer de pulmón ...) o cardíaco (varios tipos de enfermedades cardíacas) puede conducir a la "concentración insuficiente de hemoglobina oxigenada en la sangre arterial (hay poco oxígeno, por lo tanto mucho de Hb reducida / desoxigenada).
- Una ralentización de la circulación periférica, debido a problemas circulatorios (por ejemplo, varices, fibrilación auricular, insuficiencia cardíaca derecha), puede inducir un aumento en la extracción de oxígeno por los tejidos periféricos.
- Una cianosis generalizada puede ocurrir cuando, como en el curso de intoxicaciones particulares (ingestión de drogas / toxinas o metales, como plata o plomo, intoxicación por monóxido de carbono), se forman compuestos anormales de hemoglobina, como metahemoglobina o sulfohemoglobina.
Con base en estos mecanismos causales, se describen dos tipos principales de cianosis:
- cianosis central (afecta a todo el cuerpo)
- cianosis periférica (afecta solo las extremidades o los dedos).
La cianosis puede limitarse a una sola zona del organismo, por ejemplo las extremidades, y en este caso está relacionada con alteraciones locales de la circulación sanguínea.
Algunas afecciones dermatológicas pueden causar una decoloración de la piel que se asemeja a la cianosis, incluso en presencia de niveles adecuados de oxígeno en los lechos capilares.
La cianosis también puede ser causada por factores externos, como la gran altitud (porque hay "menos oxígeno" en el aire) o la exposición al aire o al agua fríos (que inducen vasoconstricción).
Cianosis central
La cianosis central a menudo se debe a un problema circulatorio o pulmonar, que conduce a una mala oxigenación de la sangre. Se desarrolla cuando la concentración de hemoglobina desoxigenada (Hb reducida = no oxigenada) es igual o superior a 5 g / 100 ml.
En adultos con valores normales de hemoglobina (13,5-17 g / dL en hombres, 12-16 g / dL en mujeres), la cianosis central es evidente si la saturación de oxígeno es ≤ 85% (coincide con "saturación insuficiente de O2 en la sangre ).
Normalmente, la concentración de desoxihemoglobina en sangre venosa es de aproximadamente 3 g / 100 ml; este valor varía en función de los aumentos o disminuciones de los valores totales de Hb. Por tanto, la concentración crítica que causa la cianosis se alcanza más fácilmente en el curso de la poliglobulia, es decir en sujetos con una "alta concentración de hemoglobina (absoluta) en sangre, y con mayor dificultad en pacientes con anemia (en estos sujetos la saturación debe descender a aproximadamente un 60%, antes de que la cianosis sea evidente.) Como resultado, la deficiencia de oxígeno puede ser más grave en un paciente anémico que no tiene cianosis que en un paciente cianótico con hemoglobina alta en sangre.
Las posibles causas de la cianosis central incluyen:
1. Sistema Nervioso Central (alteración de la ventilación normal):
- Hemorragia intracraneal;
- Abuso de ciertas drogas o sobredosis de drogas (por ejemplo: heroína);
- Convulsión tónico-clónica (por ejemplo: ataque epiléptico).
2. Sistema respiratorio:
- Neumonía;
- Bronquiolitis;
- Broncoespasmo (por ejemplo: asma);
- Hipertensión pulmonar;
- Embolia pulmonar;
- Derrame pleural;
- Fibrosis pulmonar;
- Hipoventilación;
- Enfermedad pulmonar obstructiva crónica (enfisema y bronquitis crónica);
- Obstrucción de la vía aérea superior.
3. Sistema cardiovascular:
- Enfermedad cardíaca congénita (por ejemplo, tetralogía de Fallot, enfermedad cardíaca con derivación izquierda-derecha, defectos del tabique, etc.);
- Insuficiencia cardiaca;
- Valvulopatías;
- Infarto de miocardio;
- Hipotensión severa (shock);
- Pericarditis crónica.
4. Otras causas:
- Metahemoglobinemia grave (sobreproducción de hemoglobina anormal);
- Policitemia;
- Apnea obstructiva del sueño;
- Reducción de la presión parcial de oxígeno en la atmósfera: en altitudes elevadas, la cianosis puede desarrollarse en altitudes> 2.400 m;
- Hipotermia (exposición prolongada al frío);
- Fenómeno de Raynaud (resultante de una severa restricción del flujo sanguíneo a los dedos de las manos o de los pies);
- Acrocianosis (cianosis persistente, indolora y simétrica de manos, pies o cara, provocada por vasoespasmo de los pequeños vasos de la piel, en respuesta al frío).
Cianosis periférica
En este caso, los pacientes cianóticos tienen una saturación de oxígeno arterial sistémica normal, pero su circulación periférica se ralentiza (estasis sanguínea en los tejidos). La cianosis puede resultar de una diferencia arteriovenosa en la oxigenación, que puede conducir a un aumento en la extracción de oxígeno por los tejidos periféricos.
Todos los factores que contribuyen a la cianosis central pueden provocar la aparición de síntomas periféricos; sin embargo, la cianosis periférica puede ocurrir incluso en ausencia de disfunción cardíaca o pulmonar.
Las causas de la cianosis periférica incluyen:
- Todas las causas comunes de cianosis central;
- Hipertensión venosa;
- Reducción del gasto cardíaco (por ejemplo: insuficiencia cardíaca, hipovolemia, etc.);
- Obstrucción arterial (por ejemplo: enfermedad vascular periférica);
- Obstrucción venosa (por ejemplo: trombosis venosa profunda, tromboflebitis, etc.);
- Vasoconstricción generalizada por exposición al frío (fenómeno de Raynaud).
Diagnóstico
La evaluación de un paciente cianótico implica los siguientes pasos:
- Historia: presencia de cardiopatía congénita, ingesta de fármacos o exposición a agentes químicos (que dan lugar a hemoglobinas anormales).
- Examen médico para diferenciar la cianosis central de la periférica;
- Si la cianosis se localiza en una extremidad, evalúe la presencia de una obstrucción vascular periférica;
- Evaluación de la presencia de dedos hipocráticos: a veces, la combinación de falanges de "tambor" y cianosis sugiere la presencia de cardiopatía congénita y enfermedad pulmonar;
- Análisis de sangre, que incluyen: hemograma completo, análisis espectroscópico y electroforético de hemoglobina (para medir Hb anormal);
- Radiografías de tórax
- Electrocardiograma (ECG) para medir la actividad eléctrica del corazón;
- Prueba de función pulmonar y pulmonar.
Tratamiento
La cianosis generalmente indica que el cuerpo no puede adquirir suficiente oxígeno. El tratamiento de la enfermedad subyacente (por ejemplo: enfermedad cardíaca o pulmonar), o la causa subyacente, puede restaurar el color apropiado de la piel.
En algunos casos, la cianosis aguda puede ser un síntoma de una afección grave o potencialmente mortal, que debe evaluarse de inmediato en un entorno de emergencia. En general, la intervención médica debe realizarse en 3-5 minutos.










.jpg)