Introducción
Aunque habitualmente pueblan las mucosas respiratorias sin causar daño, los neumococos, encontrando las condiciones óptimas para ellos, pueden replicarse inconmensurablemente transformándose de microorganismos comensales en terribles patógenos oportunistas, capaces de desencadenar enfermedades de diversa magnitud.

En la discusión anterior describimos el neumococo desde un punto de vista microbiológico, enfocándonos también en los aspectos epidemiológicos; En la siguiente discusión se profundizará el tema desde el punto de vista de las enfermedades, examinando así la patogenia, el cuadro sintomatológico y los tratamientos disponibles.
- Infecciones neumocócicas: patogenia
- Pneumococcus pneumoniae Y Haemophilus influenzae
- Infecciones neumocócicas: síntomas
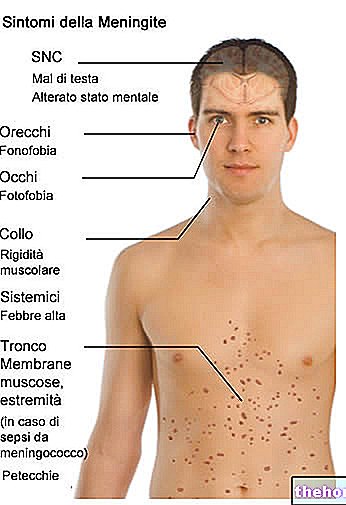
- Síntomas Infección neumocócica INVASIVA
- Los síntomas de la neumonía neumocócica
- Síntomas Infección neumocócica NO invasiva
- Infecciones neumocócicas: diagnóstico
- Neumococo: terapias
Causas
Las células del neumococo alcanzan el nivel alveolar por inhalación de microgotitas de saliva infectadas; sólo mínimamente pueden los bacilos diseminarse por vía hematógena.
PARA DESARROLLAR LA ENFERMEDAD, EL NEUMOCOCO DEBE PASAR POR LAS BARRERAS MUCOSAS DEL HUÉSPED; también debe recordarse que solo los neumococos equipado con una cápsula son virulentos.
Luego de pasar la mucosa del tracto respiratorio, el neumococo puede llegar a los senos nasales y al oído medio; si la bacteria logra vencer las defensas del organismo, escapando así de la acción del sistema inmunológico, puede extenderse hasta el punto de crear una neumonía. , meningitis y mastoiditis (inflamación de las células mastoideas después de una infección en el oído medio). Más tarde, a partir de lesiones pulmonares, el neumococo puede infectar los ganglios linfáticos mediastínicos, pasar al conducto torácico y, en última instancia, al torrente sanguíneo (bacteriemia). La infección continúa, los órganos vitales, como el corazón, también pueden verse afectados: aquí, el neumococo puede causar endocarditis y pericarditis. En algunos pacientes, la infección se produce en las cavidades articulares.
La inhalación de secreciones infectadas se ralentiza por el cierre normal de la epiglotis durante la deglución; los movimientos de los cilios a lo largo de las vías respiratorias también pueden defender al cuerpo de los ataques neumocócicos, ya que pueden transportar secreciones mucosas infectadas desde el tracto respiratorio inferior hasta la faringe y el oído medio.
Un sujeto sano normalmente es capaz de bloquear la infección de raíz; además, se ha observado que la copresencia de otros bacilos en la mucosa respiratoria, como Haemophilus influenzae, limita severamente (o incluso bloquea) la replicación neumocócica.
Profundización: Pneumococcus pneumoniae Y Haemophilus influenzae
También Haemophilus influenzae está involucrado en enfermedades infecciosas que afectan el tracto respiratorio y, al igual que el neumococo (y el meningococo), también puede causar daño a las meninges. No es raro que los dos patógenos se encuentren simultáneamente en el mismo sitio; en tales circunstancias, sin embargo, sólo una bacteria sobrevive: entre las dos, el neumococo está destinado a sucumbir. Si los dos microorganismos (H. influenzae y neumococo) estuvieran ubicados POR SEPARADO en las cavidades nasales, no ocurriría una situación similar, y ambos podrían causar daño.
¿Cómo explicar este fenómeno?
En el laboratorio, algunos experimentos en animales cobayas han arrojado resultados sorprendentes: analizando el tejido respiratorio de un ratón expuesto a ambas bacterias, se observó un número exagerado de neutrófilos, expresión de la movilización de células del sistema inmunológico. Sin embargo, cuando el tejido respiratorio del ratón se expuso a solo una de las dos bacterias, desencadenó una respuesta inmune mucho más baja.
- De los resultados de laboratorio, parecía que los neutrófilos previamente expuesto a Haemophilus influenzae ejercen una mayor agresión hacia los neumococos que los neutrófilos NO expuestos a H. influenzae.
¿Qué conclusiones se pueden sacar?
El mecanismo que rige esta competencia en particular aún no está claro con certeza; sin embargo, se han formulado dos hipótesis:
- La copresencia de Haemophilus influenzae y Pneumococcus pneumoniae desencadena una respuesta inmune particular y típica; en caso de ataque de un solo patógeno, el sistema de defensa NO se moviliza de esta manera
- Cuando Pneumococcus pneumoniae ataques Haemophilus influenzae, el sistema inmunológico se estimula para atacar al neumococo.
Los antígenos de la cápsula de polisacárido son elementos esenciales para asegurar la virulencia del neumococo; además, los antígenos garantizan al microorganismo una cierta protección frente a los macrófagos y las células polinucleares, que podrían engullir - y por tanto inactivar - al patógeno.
Los niños pequeños menores de dos años son particularmente sensibles a las infecciones neumocócicas, ya que el organismo aún no es capaz de producir anticuerpos contra los antígenos polisacáridos.
Síntomas generales
Las infecciones neumocócicas se clasifican en dos categorías: invasivas y no invasivas. En la primera categoría, la infección neumocócica se completa dentro de un órgano vital o en la sangre y el daño es extremadamente severo; las formas no invasivas ocurren fuera de los sitios que se acaban de describir y, por lo general, crean daños limitados y de fácil resolución.
La tabla resume los síntomas que distinguen las diversas infecciones invasivas mediadas por neumococo.
Tabla de síntomas
Infección neumocócica INVASIVA
Síntomas
Artritis séptica (infección en una "articulación)
Fiebre, dolor intenso, incapacidad / incapacidad para controlar la articulación involucrada en la infección.
Bacteriemia (propagación de bacterias en la sangre)
Presencia de bacterias (neumococo, en este caso) en la sangre, con fiebre y otros síntomas inespecíficos
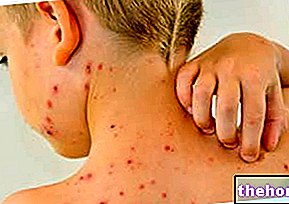
Meningitis (inflamación de las meninges)
Anorexia, cambios menstruales, escalofríos generalizados, convulsiones, dolor articular y muscular, migraña, fiebre alta, fotofobia, irritabilidad, náuseas, tos y vómitos.
Osteomielitis (infección de los huesos y la médula ósea)
Enrojecimiento e hinchazón del área afectada, dificultad para mover el área lesionada, dolor agudo, fiebre y posible hinchazón. Posible formación de fístulas cutáneas con emisión de pus.
Neumonía (infección de los pulmones)
Síntomas omnipresentes: escalofríos, fuertes dolores de pecho y tos. La neumonía también se caracteriza por: mal aliento, debilidad, disnea, dolores musculares, dolor de cabeza, sudoración, respiración rápida.
Septicemia (respuesta inflamatoria sistémica alarmante y exagerada después de una agresión bacteriana neumocócica, en este caso)
Hipotermia / fiebre alta, aumento de la frecuencia respiratoria, taquicardia + disfunción cardíaca, gangrena, hipotensión, leucopenia, parches en la piel, pérdida de la función orgánica, trombocitopenia, trombo difuso, muerte.
Neumonía neumocócica
La enfermedad más común provocada por el neumococo es la NEUMONITIS, a menudo precedida por síntomas puramente gripales. La intensidad de los síntomas depende de la salud general del paciente y del serotipo neumocócico involucrado en la infección. Incluso la aparición de los síntomas no siempre es constante y algunos pacientes desarrollan primero síntomas muy leves, elemento que complica el diagnóstico, haciendo que la patología sea aún más peligrosa y sutil.
La neumonía grave suele comenzar con una fiebre muy alta, que puede alcanzar los 40-41 ° C en unas pocas horas; Claramente, el aumento térmico exagerado también implica el desarrollo de escalofríos generalizados (los llamados temblor de emoción). Algunos pacientes con neumonía neumocócica también se quejan de dolor torácico, disnea, cianosis, polipnea y taquicardia. La tos, omnipresente, es inicialmente seca e irritante, para luego convertirse en una tos grasa, con producción de un esputo manchado de sangre, de tonalidad amarillo verdosa. También son posibles síntomas secundarios, como astenia, artomialgia, diarrea, distensión abdominal, náuseas y vómitos.
No es infrecuente que el paciente contraiga Herpes labial asociado a neumonía.
La tabla muestra los síntomas característicos de las infecciones neumocócicas NO invasivas.
Infección neumocócica NO invasiva
Síntomas
BRONQUITIS (infección de los bronquios)
Dificultad para tragar, disnea, dolor en las articulaciones, emisión de esputo blanco verdoso, faringitis, fiebre, gripe, resfriado, ronquera.
Conjuntivitis (infección de la conjuntiva)
Enrojecimiento e hinchazón de la conjuntiva, lagrimeo, prurito ocular, hiperemia conjuntival, linfadenopatía
OTITIS MEDIA (infección del oído medio, típica de niños menores de 10 años)
Dolor de oído al tacto (otitis externa), secreción de material purulento del canal auditivo asociado con dolor (otitis media), dolor de garganta, fiebre, febrícula, congestión nasal, tos
SINUSITIS (infección de los senos nasales, pequeñas cavidades llenas de aire, ubicadas detrás de los pómulos y la frente)
Obstrucción nasal con liberación de moco amarillento o verdoso + percepción alterada del sabor de la comida, mal aliento, congestión nasal, debilidad, disnea, dolor facial y dental, fiebre, ojos hinchados, oídos cerrados, secreción nasal y tos.
Diagnóstico de infecciones
Antes de emprender una estrategia terapéutica para el tratamiento de la infección, es necesario conocer el patógeno implicado en la enfermedad: las muestras sobre las que es posible aislar la bacteria son sangre (para hemocultivo) y esputo (para análisis de cultivo y microscópico). Muchos estreptococos son morfológicamente similares, por lo que es fácil confundir una cepa con otra; por esta razón, el cultivo de la bacteria es siempre indispensable. Sin embargo, el análisis microscópico de una muestra de material purulento, LCR o esputo es útil para sospechar una infección neumocócica y posiblemente iniciar una terapia dirigida mientras se esperan los resultados del análisis del cultivo.
La prueba de optocinas (α-etilhidrocupreína) identifica y distingue las colonias neumocócicas de cualquier otro estreptococo virrante, muy similar desde el punto de vista morfológico: a diferencia de los otros estreptococos, el neumococo parece ser sensible a la optocina.
Además, la prueba de sensibilidad a las sales biliares se utiliza con fines diagnósticos para resaltar los neumococos: en presencia de sales biliares (desoxicolato de sodio al 0,05%), los patógenos pertenecientes a esta categoría se someten a lisis en muy poco tiempo.
La prueba de aglutinación de Omniserum (una reacción particular de hinchazón capsular) se utiliza, en cambio, para aglutinar todos los tipos de neumococos.
Para una investigación diagnóstica aún más profunda, es necesario hacer uso del llamado TYPING, por lo tanto, la identificación exacta del tipo de neumococo involucrado en la infección: para esta investigación, es posible utilizar la reacción de Neufeld ( o hinchazón capsular) o la "aglutinación en deslizamiento".
Al contrario de lo que se podría pensar, la búsqueda de anticuerpos contra antígenos no se utiliza entre las técnicas diagnósticas, ya que los tipos de antígenos que pueden estar implicados en la infección neumocócica son muy numerosos.
Sin embargo, parece que la mejor investigación diagnóstica para una infección neumocócica invasiva es la reacción en cadena de la polimerasa (o más simplemente PCR), aunque esta técnica no está muy extendida.
No se recomienda la búsqueda de polisacárido neumocócico en una muestra de orina: de hecho, esta investigación diagnóstica ha demostrado no ser muy específica para las infecciones neumocócicas.
Cuidado
El neumococo muestra una sensibilidad moderada a algunos antibióticos, en particular a las penicilinas, eritromicina y tetraciclinas. A pesar de lo dicho, existen reportes de farmacorresistencia, especialmente penicilinas: en EE. UU. Se estima que un 5-10% de los neumococos responsables de la infección son completamente resistentes a estos medicamentos, mientras que el 20% se considera moderadamente resistente.
La resistencia a la penicilina es consecuencia de la alteración de las proteínas que se unen al fármaco, no tanto de la síntesis de beta lactamasa.
En general, las infecciones neumocócicas deben tratarse con la combinación amoxicilina + ácido clavulánico; las cefalosporinas también son fármacos indicados para erradicar las infecciones neumocócicas.
Más artículos sobre "Neumococo: infección, síntomas, diagnóstico, terapia"
- Neumococo
- Vacuna antineumocócica: vacuna antineumocócica


















.jpg)