Definición de líquido pleural
Se define a si mismo líquido pleural el líquido interpuesto entre las dos láminas serosas que componen la pleura, esa doble capa de tejido conjuntivo que tiene la función de sostener y cubrir los pulmones. Una cantidad adecuada de líquido pleural es fundamental para facilitar la respiración: actuando como lubricante, este líquido garantiza el deslizamiento de las dos láminas serosas.

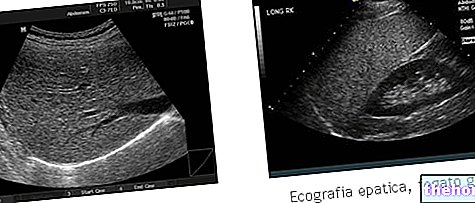
Algunas patologías pueden favorecer la acumulación de líquido en la cavidad pleural: en tales situaciones, el análisis del líquido pleural es fundamental para identificar la causa desencadenante. El examen químico-físico, microbiológico y morfológico del líquido pleural es de gran utilidad para trazar un diagnóstico definitivo, excluyendo o confirmando la sospecha clínica formulada a través de las prepruebas.
Formación y reabsorción.
La producción de líquido pleural, como la de todos los líquidos interpuestos entre un lado vascular y uno extravascular, está fuertemente condicionada por la ley de Starling. Esta ley describe el papel de la presión hidrostática y la presión oncótica en el movimiento del líquido (líquido pleural) a través de las membranas capilares.
- La presión hidrostática favorece la filtración, por lo tanto el escape del líquido de los capilares hacia la cavidad pleural; esta presión depende de la aceleración de la gravedad sobre la sangre impuesta por el corazón y de la permeabilidad vascular, por lo que a mayor presión arterial y mayor presión hidrostática, y viceversa. Como se muestra en la figura, la presión hidrostática prevalece en el nivel de la presión arterial extremos arteriales de los capilares.
- La presión coloidosmótica (o simplemente oncótica) de las proteínas plasmáticas atrae el líquido hacia el interior de los capilares, favoreciendo así la reabsorción del líquido pleural A medida que aumenta la concentración de proteínas en sangre aumenta la presión oncótica y el grado de reabsorción; viceversa, en una sangre pobre en proteínas la presión oncótica es baja y la reabsorción es menor → se acumulan mayores cantidades de líquido en la cavidad pleural, como ocurre en presencia de enfermedades hepáticas graves con síntesis reducida de proteínas plasmáticas en el hígado.
Es importante destacar que la presión oncótica de las proteínas plasmáticas es siempre mayor que la ejercida por las proteínas del líquido pleural, presentes en concentraciones mucho menores. Como se muestra en la figura, la presión oncótica predomina a nivel del extremo venoso de los capilares.
En condiciones fisiológicas, la entidad de los dos procesos (hidrostático y oncótico) está equilibrada → NO hay variación del líquido pleural

La circulación pulmonar que irriga la pleura visceral tiene una presión oncótica idéntica a la de la circulación general, pero en sus capilares la presión hidrostática es significativamente menor, estimada en unos 20 cm H2O menos.
- En la pleura visceral, el líquido pleural tiende a ser extraído de la cavidad pleural hacia los capilares, por lo que prevalecen las fuerzas de recuperación del líquido hacia el compartimento intravascular.
El delicado entretejido entre las fuerzas de reabsorción y filtración, combinado con la permeabilidad de la pared capilar, la superficie total de las dos membranas pleurales y el coeficiente de filtración, garantizan el equilibrio entre producción y reabsorción de los líquidos contenidos en la cavidad pleural.
La ruptura del equilibrio de estas fuerzas puede hacer que todos los mecanismos de regulación y control caigan en picada. Un aumento de la presión hidrostática, asociado a una disminución de la presión oncótica y de la presión dentro del espacio pleural, también puede favorecer enfermedades graves, como el derrame pleural.
Ley de Starling
Ley de Starling Q = K [(Pi cap - Pi pl) - σ (π cap-π pl)]
[(Pi cap - Pi pl) - σ (π cap - π pl) → presión neta de filtraciónQ → flujo de líquido [ml / min]
K → constante de filtración (constante de proporcionalidad) [ml / min mmHg]
Pi → presión hidrostática [mmHg]
π (pi) → presión oncótica [mmHg]
σ (sigma) → coeficiente de reflexión (útil para evaluar la capacidad de la pared capilar para oponerse al flujo de proteínas con respecto al agua)
Generalidades y tipos
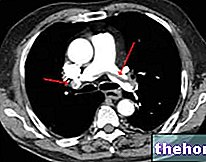
Se recolecta una muestra de líquido pleural por aspiración, a través de una aguja especial que se inserta directamente en la cavidad torácica (toracocentesis).
En cuanto a los electrolitos, la composición del líquido pleural es muy similar a la del plasma, pero, a diferencia de este último, contiene una menor concentración de proteínas (<1,5 g / dl).
En condiciones fisiológicas, se establece una presión subatmosférica en la cavidad pleural, por lo tanto negativa (correspondiente a -5cm H2O). Esta diferencia de presión es fundamental para favorecer la adhesión entre las dos membranas serosas de la pleura: al hacerlo, el colapso de la se evita la pleura .pulmón.
Normalmente, el contenido de glucosa en el líquido pleural es similar al de la sangre. La concentración de glucosa puede disminuir en presencia de artritis reumatoide, LES (lupus eritematoso sistémico), empiema, neoplasias y pleuresía tuberculosa.
Los valores de pH del líquido pleural también son muy similares a los de la sangre (pH ≈ 7). Si este valor sufre una reducción significativa, es muy probable el diagnóstico de tuberculosis, hemotórax, artritis reumatoide, neoplasias, empiema o rotura esofágica. De lo contrario, el líquido pleural adquiere las características de un trasudado.
La amilasa del líquido pleural está elevada en casos de diseminación neoplásica, rotura esofágica y derrame pleural asociado con pancreatitis.
El líquido pleural muestra un color amarillo citrino en el 70% de los casos. Una variación cromática puede ser sinónimo de una patología en curso:
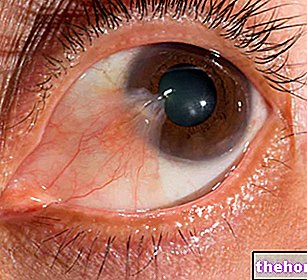
- La presencia de sangre en el líquido pleural (tintes rojizos en la muestra de líquido) puede ser un síntoma de infarto pulmonar, tuberculosis y embolia pulmonar. Esta condición clínica se conoce como hemotórax.
- Un líquido pleural lechoso, por otro lado, se refiere a la presencia de kilo en la cavidad pleural (quilotórax). Una condición similar puede surgir por cáncer, traumatismo, cirugía o cualquier ruptura del conducto torácico. El pseudoquilotórax (rico en lecitina-globulinas) parece ser el resultado más frecuente de enfermedades tuberculosas y artritis reumatoide.
- El aspecto purulento del líquido pleural adquiere un significado patológico adicional: hablamos de empiema pulmonar, expresión de tuberculosis, abscesos subfrénicos o infecciones bacterianas en general, en este caso el líquido pleural es rico en granulocitos neutrofílicos.
- Cuando el líquido pleural adquiere un color verdoso o anaranjado, es muy probable la presencia de una cantidad elevada de colesterol.
El análisis del líquido pleural da una idea de la posible patología que aqueja al paciente: en este sentido, se distingue entre líquido pleural exudativo y transudativo.
Líquido pleural exudativo
Definiciones:
- El exudado es un líquido de consistencia variable que se forma durante procesos inflamatorios agudos de diversa índole, acumulándose en los intersticios tisulares o en las cavidades serosas (pleura, peritoneo, pericardio).
- el trasudado no se forma como resultado de procesos inflamatorios y, como tal, carece de proteínas y células; en cambio, se deriva del aumento de la presión venosa (por lo tanto capilar), en ausencia de aumento de la permeabilidad vascular.
Los EXUDADOS pueden ser la expresión tanto de procesos inflamatorios de la pleura como de neoplasias. Un exudado pleural tiene un alto contenido de proteínas (> 3g / dl) y una densidad generalmente mayor de 1.016-1.018.
Un líquido pleural exudativo es rico en linfocitos, monocitos, neutrófilos y granulocitos; estas células inflamatorias son la expresión de derrames típicos de infecciones bacterianas, especies sostenidas por Staphylococcus aureus, Klebsiella y otras bacterias gramnegativas (típicas de empiema) La detección de líquido pleural exudativo requiere diagnóstico diferencial Las causas más frecuentes de derrame pleural exudativo son artritis reumatoide, cáncer, embolia pulmonar, lupus eritematoso, neumonía, traumatismo y tumor.
Líquido pleural exudativo
Relación líquido pleural / proteínas plasmáticas> 0,5
Proteínas LP> 3g / dl
LDH en líquido pleural / plasma LDH> 0,6
LDH del líquido pleural> 200 UI (o en cualquier caso mayor de 2/3 del límite superior del rango de referencia para LDH en suero)
pH 7,3-7,45
Líquido pleural trasudativo
Un líquido pleural transudativo es el resultado del aumento de la presión hidrostática en los capilares, asociado con la reducción de la presión oncótica. En situaciones similares, las pleuras están sanas. La detección de un líquido pleural transudativo es a menudo una expresión de cirrosis, congestiva insuficiencia cardíaca, síndrome nefrótico y embolia pulmonar, afecciones asociadas con una reducción de las proteínas plasmáticas (↓ presión oncótica) y / o un aumento de la presión arterial (↑ presión hidrostática). El pH del líquido pleural trasudativo está generalmente entre 7,4 y 7,55.
El diagnóstico diferencial entre exudado y trasudado se puede obtener midiendo las proteínas y la LDH en el líquido pleural y en el suero.