¿Qué es la periodontitis?
Por el profesor Filippo Graziani
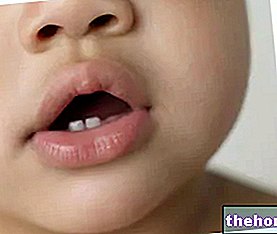
La periodontitis es una enfermedad inflamatoria que afecta a los tejidos de soporte del diente (la encía, el ligamento periodontal, el cemento de la raíz y el hueso).
La característica principal de la periodontitis es la destrucción del tejido de soporte del diente, que se mide a través de un parámetro llamado pérdida del apego clínico.
Ver el vídeo
- Mira el video en youtube
La pérdida de adherencia da como resultado bolsas de encías, encías retraídas y pérdida de hueso alveolar. También hay sangrado de encías, debido a la inflamación de las encías.
La periodontitis es una de las enfermedades crónicas más comunes del mundo:
- El 11% de la población mundial está afectada por periodontitis grave.
- El 50% de las personas mayores de 30 años sufren algún problema en las encías.
- La probabilidad de desarrollar periodontitis aumenta después de los 30 años, con un pico de casos nuevos entre los 35 y los 40 años.
- A medida que aumenta la edad, aumenta la probabilidad de desarrollar formas graves de periodontitis, que afectan a más del 30% de las personas mayores de 60 años.
Desde 2017, se utiliza un nuevo sistema de estadificación y clasificación de enfermedades y afecciones periodontales, muy similar al utilizado en oncología. Este sistema permite diagnosticar la periodontitis al comprender la gravedad de la enfermedad y su complejidad de manejo (estadios I - IV), pero también al considerar información adicional sobre las características biológicas de la enfermedad, como la tasa de progresión y el riesgo de padecerla. el paciente (grado A - C). Dependiendo del número de dientes afectados por la enfermedad, la periodontitis se puede definir como localizada (menos del 30% de los dientes afectados) o generalizada (más del 30% de los dientes afectados).
La periodontitis no tratada da como resultado la pérdida de dientes, lo que causa un edentulismo parcial progresivo, que puede conducir a una función masticatoria deteriorada. Por tanto, la periodontitis no puede considerarse una enfermedad localizada que afecte únicamente a la boca, ya que también compromete la estética de la sonrisa, la nutrición, la calidad de vida y la autoestima, además de imponer la carga socioeconómica del tratamiento dental.
¿Qué causa las enfermedades periodontales inflamatorias?
La periodontitis es una enfermedad inflamatoria multifactorial, es decir, causada por múltiples factores.
Los principales factores causales son ciertas bacterias patógenas, anaerobias y gramnegativas que se encuentran en la biopelícula por encima y por debajo de las encías. Por lo tanto, es una enfermedad causada por bacterias, pero no infecciosa; de hecho, aunque es causada por bacterias, técnicamente no es contagiosa.
La respuesta inflamatoria a la acumulación de bacterias, y por tanto la susceptibilidad a la enfermedad, se ve alterada por los denominados factores de riesgo. Estos factores se dividen en 2 grupos: factores de riesgo modificables (que pueden ser influenciados y controlados) y riesgo no modificable. factores (que no se pueden controlar).La gestión de los factores de riesgo es una parte esencial de la prevención y el tratamiento de las enfermedades periodontales.
FONDO GENÉTICO
Familiaridad: enfermedad común en la familia
Variaciones genéticas: polimorfismos (IL-1; PgE, etc.)
DEMOGRAFÍALa edad
CONDICIONES Y PATOLOGÍAS SISTÉMICAS
Prediabetes
Diabetes
Obesidad
Cambios hormonales (pubertad, embarazo, menopausia)
Medicamentos
Depresión del sistema inmunológico (por ejemplo, debido a enfermedades como el VIH).
Infecciones virales frecuentesHABITOS DE VIDA
Mala higiene bucal
Fumar
Dieta
Estrés y otros factores psicológicos contribuyentes
Consumo de alcoholLa periodontitis se desarrolla a partir de gingivitis. La gingivitis se define como la inflamación de las encías, sin pérdida ósea, que si se trata a tiempo es reversible. Cuanto más tiempo persista y no se controle la inflamación gingival, mayor será la probabilidad de que la gingivitis progrese a gingivitis en personas susceptibles. Sin embargo, es importante señalar que no todos los casos de gingivitis se convertirán en periodontitis y no todas las personas con gingivitis desarrollarán periodontitis.
Varios factores pueden contribuir a la progresión de la periodontitis:
Bacterias patógenas (que causan enfermedades) dentro de la biopelícula.
- Malos hábitos de higiene bucal y falta de cuidados profesionales.
- Empastes o dientes colocados incorrectamente, que atrapan y retienen la biopelícula.
- Algunos fármacos que conducen a un aumento de la respuesta inflamatoria de las encías.
- Factores de riesgo locales: restauraciones dentales inadecuadas (empastes, coronas y puentes desbordados).
Enfermedades sistémicas y periodontitis.
A pesar de ser una enfermedad de la cavidad bucal, la periodontitis está relacionada con condiciones generales de salud. Actualmente, la periodontitis se asocia a 57 enfermedades sistémicas que aparentemente no tienen relación con la boca, como artritis reumatoide, enfermedad de Alzheimer, enfermedad renal crónica, bronconeumopatías y enfermedades asociadas al embarazo (como preeclampsia y parto prematuro), etc.
En particular, se han asociado dos enfermedades muy comunes con la periodontitis: la enfermedad cardiovascular aterosclerótica y la diabetes.
Enfermedad cardiovascular aterosclerótica y periodontitis
CVD (enfermedades cardiovasculares) es un término general que se refiere a una amplia variedad de enfermedades y afecciones que involucran el corazón y los vasos sanguíneos. Las enfermedades vasculares ateroscleróticas son la principal causa de muerte en todo el mundo; entre estos, la cardiopatía isquémica y el ictus son las causas más frecuentes de mortalidad entre todas las ECV La evidencia científica sugiere que el aumento de la inflamación sistémica puede estar asociado con el aumento del grosor de las paredes arteriales, que luego puede conducir a eventos CV. Las enfermedades inflamatorias crónicas como la artritis reumatoide, la psoriasis y la enfermedad intestinal crónica se han asociado con un mayor riesgo de futuros eventos CV. Las investigaciones han demostrado que la periodontitis también es una de las enfermedades. Las enfermedades inflamatorias crónicas más comunes en el mundo pueden considerarse un factor de riesgo de ECV.
- La periodontitis aumenta el riesgo de aterosclerosis y disfunción endotelial.
- Puede provocar eventos cerebrovasculares, como un ataque isquémico transitorio o un accidente cerebrovascular, pero también eventos cardiovasculares como angina, ataque cardíaco e insuficiencia cardíaca.
- Los individuos con periodontitis moderada tienen un 20% más de probabilidades de desarrollar hipertensión, mientras que aquellos con periodontitis grave tienen hasta un 49%.
Sin embargo, el tratamiento periodontal causal no quirúrgico también es beneficioso en términos de salud cardiovascular. Esto está indicado por la reducción del riesgo de ataque cardíaco y la presión arterial sistólica, la mejora de la función endotelial, el perfil lipídico y la rigidez arterial.
Diabetes y periodontitis
La diabetes, como la periodontitis, es una de las enfermedades crónicas más comunes en el mundo y afecta a más de 420 millones de personas. El 90% de los diabéticos tiene diabetes tipo 2, debido al uso ineficaz de la insulina por parte del organismo, este tipo de diabetes es principalmente el resultado del exceso de peso corporal y la falta de actividad física. La inflamación, que participa en la patogenia de la diabetes y la periodontitis, es el vínculo entre las dos enfermedades. Su relación entre estas dos enfermedades es bidireccional: las personas con diabetes tienen más probabilidades de verse afectadas por la periodontitis y las personas con periodontitis tienen más riesgo de padecerla. contraer diabetes.
- Las personas con diabetes tienen más probabilidades de desarrollar periodontitis; en particular, la periodontitis se considera la sexta complicación de la diabetes.
- Los pacientes con diabetes tipo II con periodontitis tienen un empeoramiento del control glucémico y un mayor grado de complicaciones.
- Las personas con diabetes tipo II y periodontitis tienden a desarrollar más complicaciones que los diabéticos periodontalmente sanos (como retinopatías, macroalbuminuria y enfermedad renal).
- Los pacientes con diabetes no controlada tienen una peor respuesta al tratamiento periodontal.- las personas con periodontitis tienen un 30% más de probabilidades de desarrollar diabetes tipo 2 que las que son periodontalmente sanas
- cuanto más grave es la periodontitis, más inadecuado es el control glucémico, como lo indica el "aumento" de HbA1c, la tolerancia a la glucosa alterada (o síndrome metabólico) y la prevalencia de prediabetes.La evidencia científica subraya la capacidad del tratamiento periodontal no quirúrgico para reducir la hemoglobina glucosilada (HbA1C) en un 0,4%. Una "reducción importante igual a la de un segundo fármaco hipoglucemiante. Por este motivo, la Federación Europea de Periodoncia y la Federación Internacional de Diabetes han elaborado directrices conjuntas.
Periodontitis y enfermedades sistémicas: el vínculo entre ellas
Como ya se mencionó, las bronconeumopatías, la artritis reumatoide, la enfermedad renal crónica, la enfermedad de Alzheimer y algunas enfermedades asociadas con el embarazo (como las preeclampsias y el parto prematuro) son solo algunas de las enfermedades sistémicas asociadas con la periodontitis.
Hay dos mecanismos que explican la conexión entre la cavidad bucal y el resto del cuerpo: bacteriemia e inflamación sistémica.
- las bacterias de la placa dental penetran en el epitelio del surco gingival, hasta el tejido conjuntivo gingival, desde donde las bacterias ingresan al torrente sanguíneo a través de la microcirculación.
- La bacteriemia se produce a diario durante los procedimientos más habituales, como el cepillado de los dientes. Sin embargo, el tipo y la cantidad de bacterias son diferentes entre una persona sana y una persona con periodontitis.
- la acumulación de biofilm en el surco gingival determina una respuesta inflamatoria local, caracterizada por la producción de moléculas que favorecen la inflamación - citocinas e interleucinas, que desencadenan una respuesta inflamatoria sistémica a partir del hígado
- las personas con periodontitis muestran niveles sistémicos más altos de moléculas inflamatorias que las personas no afectadas
- un estado inflamatorio crónico persistente, aunque sea mínimo, se asocia con la aparición de numerosas patologías sistémicasInflamación gingival
En un individuo "sano", los procesos inflamatorios en el cuerpo están bien controlados y equilibrados a través de vías curativas naturales.
En general, la presencia de microbios o lesiones desencadena una reacción de autodefensa del cuerpo, representada por una respuesta inflamatoria e inmune. Una vez que se elimina el agente causal a través de estas respuestas, se restablece el equilibrio. Por lo tanto, la inflamación aguda (a corto plazo) se considera algo positivo, un mecanismo protector evolutivo normal. Sin embargo, en las enfermedades inflamatorias periodontales, es decir, gingivitis y periodontitis, el factor causante (la biopelícula bacteriana) está presente continuamente por encima y por debajo de las encías; esto Provoca un estado de alerta constante del organismo, lo que determina un estado inflamatorio crónico y de larga duración.
En personas susceptibles, estas respuestas se alteran aún más. Por lo tanto, en el caso de un aumento porcentual de las bacterias más patógenas en la biopelícula bacteriana, pueden ocurrir procesos destructivos que se manifiestan como pérdida de tejido, es decir, periodontitis.
Cada síntoma de inflamación tiene su propia función.
Otras lecturas
Genco, R. J. y Borgnakke, W. S .. Factores de riesgo de enfermedad periodontal. Periodoncia 2000, 62, 59–94. https://doi.org/10.1111/j.1600-0757.2012.00457.x
Graziani, F. (20 de enero de 2020). Periodontitis: ¿La enfermedad de las encías aumenta el riesgo de hipertensión, ataque cardíaco y accidente cerebrovascular? Gobierno de acceso abierto. https://www.openaccessgovernment.org/gum-disease-increase-hypertension-heart-attack-stroke/81055/
Graziani, F., Gennai, S., Solini, A. y Petrini, M .. Una revisión sistemática y un metanálisis de la evidencia observacional epidemiológica sobre el efecto de la periodontitis en la diabetes. Una actualización de la revisión de EFP-AAP. Revista de periodoncia clínica, 45, 167–187. https://doi.org/10.1111/jcpe.12837
Hasturk, H. y Kantarci, A .. Activación y resolución de la inflamación periodontal y su impacto sistémico. Periodoncia 2000, 69, 255-273. https://doi.org/10.1111/prd.12105
Sanz, M., Ceriello, A., Buysschaert, M., Chapple, I., Demmer, RT, Graziani, F., Herrera, D., Jepsen, S., Lione, L., Madianos, P., Mathur , M., Montanya, E., Shapira, L., Tonetti, M. y Vegh, D .. Evidencia científica sobre los vínculos entre las enfermedades periodontales y la diabetes: Informe de consenso y directrices del taller conjunto sobre enfermedades periodontales y diabetes de la Federación Internacional de Diabetes y la Federación Europea de Periodoncia. Investigación y práctica clínica de la diabetes, 137, 231–241. https://doi.org/10.1016/j.diabres.2017.12.001
Sanz, M., Marco del Castillo, A., Jepsen, S., Gonzalez - Juanatey, JR, D "Help, F., Bouchard, P., Chapple, I., Dietrich, T., Gotsman, I., Graziani, F., Herrera, D., Loos, B., Madianos, P., Michel, J., Perel, P., Pieske, B., Shapira, L., Shechter, M., Tonetti, M., … Wimmer, G. Periodontitis y enfermedades cardiovasculares: Informe de consenso. Revista de periodoncia clínica, 47, 268–288. https://doi.org/10.1111/jcpe.13189